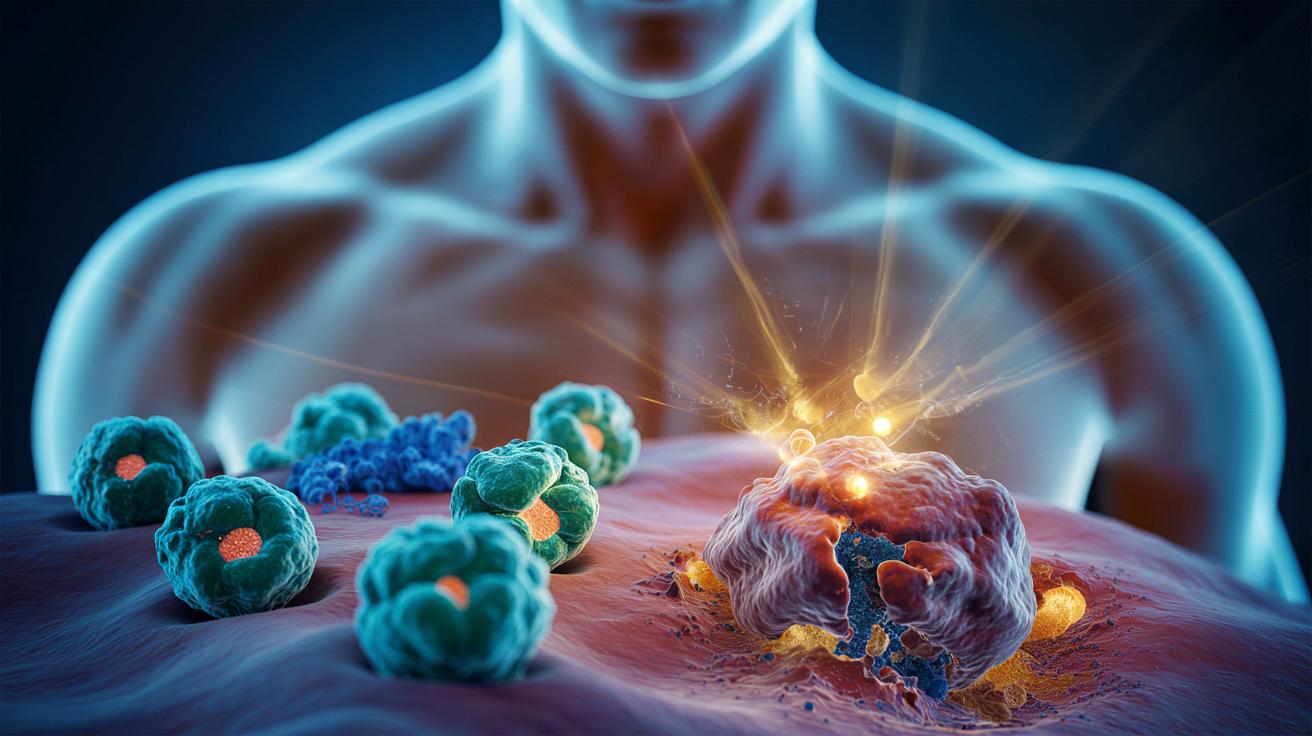
Przełom w onkologii: organizm sam wytwarza komórki do walki z rakiem
Naukowcy z USA opracowali terapię, w której to ciało pacjenta samo produkuje komórki niszczące guz, bez żmudnych zabiegów w laboratorium.
Na razie metoda działa tylko u myszy, ale onkolodzy i immunolodzy już mówią o początku nowej epoki leczenia raka. Zamiast kosztownej, szytej na miarę terapii komórkowej, pacjent mógłby przyjąć zastrzyk lub wlew, który uruchomi w jego organizmie fabrykę wyspecjalizowanych komórek przeciwnowotworowych.
Od CAR-T do „fabryki komórek” w ciele pacjenta
Przełom, o którym mowa, mocno nawiązuje do znanej już w onkologii terapii CAR-T. W tej metodzie lekarze pobierają z krwi pacjenta limfocyty T, czyli komórki odpornościowe, a następnie w laboratorium przeprogramowują je genetycznie, by lepiej rozpoznawały komórki nowotworowe. Po namnażaniu tak zmodyfikowane komórki wracają do pacjenta i mogą skutecznie niszczyć guz.
Ta technika zmieniła rokowania u części chorych na białaczki i chłoniaki. Ma jednak poważne wady. Proces jest długi, drogi i silnie spersonalizowany. Każdy preparat powstaje dla jednej osoby. Produkcja wymaga wyspecjalizowanych laboratoriów, a pacjent musi często czekać tygodniami na gotowe komórki. W agresywnych nowotworach ten czas bywa kluczowy.
Przeczytaj również: Waga kłamie? Eksperci wyjaśniają, dlaczego kilogramy to złudny wyznacznik zdrowia
Zespół z Uniwersytetu Kalifornijskiego w San Francisco zaproponował inne podejście: zamiast wyciągać komórki z organizmu i przerabiać je na zewnątrz, można przeszkolić je bezpośrednio w ciele pacjenta. Służy do tego specjalnie zaprojektowany „sérum” – mieszanina nośników genów i cząsteczek kierujących, podawana w formie zastrzyku.
Nowa koncepcja polega na tym, by organizm stał się własnym laboratorium terapii komórkowej i sam wytwarzał precyzyjne komórki antyrakowe.
Jak działa terapia, w której ciało samo produkuje komórki antyrakowe
Z dotychczasowych opisów badań wynika, że naukowcy wykorzystują narzędzia inżynierii genetycznej znane już z innych terapii. Kluczowe elementy można, w uproszczeniu, podzielić na trzy grupy:
Przeczytaj również: Naukowcy stworzyli ludzki komórki jajowe ze skóry. Rewolucja czy igranie z granicami natury?
- nośnik genów – zwykle zmodyfikowany wirus lub nanocząstki, które przenoszą materiał genetyczny,
- instrukcja dla komórek odporności – fragment DNA lub mRNA, który koduje receptor rozpoznający guz, podobnie jak w klasycznych CAR-T,
- system naprowadzania – biologiczne „adresy”, dzięki którym terapia trafia głównie do właściwych komórek układu odpornościowego.
Po podaniu takiego preparatu komórki odpornościowe w organizmie myszy otrzymywały nowy „program”. Zaczynały wytwarzać na swojej powierzchni receptor rozpoznający komórki nowotworowe, a następnie atakowały je i niszczyły. Cały proces – od podania do pojawienia się skutecznych komórek – przebiegał bez wyjmowania czegokolwiek z ciała.
To odwrócenie obecnej logiki: zamiast długiego łańcucha produkcyjnego w laboratorium, praca przesuwa się do organizmu. U chorego dochodzi więc do swoistego przekształcenia zwykłych limfocytów w wyspecjalizowane zabójcze komórki nowotworowe.
Przeczytaj również: To jedno proste rozciąganie może odmłodzić twoje ciało. Rób je codziennie
Dlaczego naukowcy mówią o „ogromnym potencjale”
Eksperci zajmujący się immunologią nowotworów zwracają uwagę, że takie podejście może rozwiązać kilka dotychczasowych barier terapii komórkowych. Z ich wypowiedzi wyłania się kilka kluczowych korzyści:
| Aspekt leczenia | Klasyczne CAR-T | Komórki wytwarzane w organizmie |
|---|---|---|
| Czas przygotowania | tygodnie | potencjalnie dni |
| Koszt | bardzo wysoki, kilkaset tysięcy złotych | szansa na znaczące obniżenie |
| Skala produkcji | indywidualna dla każdego pacjenta | możliwość przygotowania serii dla wielu chorych |
| Dostępność | tylko wyspecjalizowane ośrodki | w przyszłości więcej szpitali mogłoby ją stosować |
Immunolodzy podkreślają także, że taka technologia da się łatwiej modyfikować. W teorii wystarczy zmienić „instrukcję” dla komórek, żeby nakierować je na inny cel. Może to być inny typ nowotworu, wada genetyczna czy nawet element układu odpornościowego odpowiedzialny za choroby autoimmunologiczne.
Według specjalistów z ośrodków onkologicznych ta strategia może obniżyć koszt terapii komórkowych i sprawić, że trafią do znacznie szerszej grupy pacjentów.
Co udało się osiągnąć w badaniach na myszach
Opisane wstępne eksperymenty przeprowadzono na myszach z nowotworami, które przypominają wybrane ludzkie guzy. Zwierzęta otrzymywały zastrzyk z nośnikami genów i instrukcją dla komórek odporności. Po pewnym czasie w ich organizmach pojawiały się limfocyty zdolne do rozpoznawania i atakowania komórek rakowych.
Według relacji badaczy część guzów znacząco się zmniejszała, a u niektórych zwierząt całkowicie zanikała. Jednocześnie nie obserwowano gwałtownych toksycznych reakcji, jakich najbardziej obawiają się lekarze przy tego typu ingerencjach w układ odpornościowy.
Ważny sygnał: przynajmniej u części myszy organizm po zakończeniu leczenia zachowywał „pamięć” immunologiczną. To oznacza, że przy ponownym kontakcie z komórkami podobnego nowotworu obrona mogła zareagować szybciej i skuteczniej.
Droga do terapii dla ludzi wciąż jest długa
Mimo entuzjazmu wielu ekspertów, sama społeczność naukowa studzi oczekiwania. Eksperymenty prowadzono w silnie kontrolowanych warunkach laboratoryjnych. Myszy mają mniejszą różnorodność genetyczną niż ludzie, inaczej reagują na modyfikacje odporności i dużo łatwiej nimi sterować.
Zanim jakikolwiek szpital poda podobny preparat człowiekowi, trzeba odpowiedzieć na kilka kluczowych pytań bezpieczeństwa:
- czy zmodyfikowane komórki nie zaczną atakować zdrowych tkanek,
- jak kontrolować liczbę i czas działania przeprogramowanych limfocytów,
- co się stanie, jeśli materiał genetyczny trafi do niepożądanej komórki,
- jak zatrzymać proces, gdyby doszło do ciężkich działań niepożądanych.
Regulatorzy będą też oczekiwać bardzo precyzyjnego opisu, które grupy pacjentów naprawdę zyskają na takiej terapii. Inne będą potrzeby chorego z białaczką, a inne osoby z guzem litego narządu, takiego jak trzustka czy płuco.
Nie tylko rak: możliwe zastosowania w genetyce i autoimmunologii
Co ciekawe, naukowcy już teraz patrzą szerzej niż tylko na onkologię. Ten sam mechanizm – przeniesienie precyzyjnej instrukcji do komórek wewnątrz organizmu – można teoretycznie wykorzystać przy innych schorzeniach. Wspomina się przede wszystkim o:
- chorobach genetycznych – możliwość dostarczenia brakującego genu do określonych komórek,
- chorobach autoimmunologicznych – przeprogramowanie odporności, by przestała atakować własne tkanki,
- regeneracji tkanek – pobudzanie komórek do odtwarzania uszkodzonych struktur.
W praktyce każdy z tych kierunków wymaga oddzielnych, wieloletnich programów badawczych. Sama platforma – technologia transportu i edycji informacji genetycznej wewnątrz organizmu – może jednak stać się wspólną podstawą dla wielu terapii przyszłości.
Jak może wyglądać takie leczenie z perspektywy pacjenta
Dla osoby chorej najbardziej odczuwalna byłaby zmiana sposobu podania i całego procesu organizacyjnego. Zamiast serii skomplikowanych zabiegów i długiego oczekiwania, schemat w optymistycznym wariancie mógłby przypominać podawanie innych nowoczesnych leków biologicznych.
Pacjent trafiałby do ośrodka, gdzie lekarze kwalifikują do terapii, wykonują badania genetyczne guza i dobierają odpowiedni preparat. Sam lek można by potencjalnie przechowywać jak inne produkty biologiczne i podawać podczas krótszego pobytu w szpitalu. Cały ciężar personalizacji przenosiłby się z laboratorium na „program” zapisany w preparacie.
Dla systemu ochrony zdrowia ważne byłoby także to, że więcej ośrodków mogłoby oferować takie leczenie. Dziś terapiami CAR-T zajmuje się w Polsce kilka jednostek. Technologia, w której organizm sam wytwarza komórki antyrakowe, przy niższym koszcie i prostszym łańcuchu dostaw, mogłaby w przyszłości trafić również do dużych szpitali wojewódzkich.
Ryzyka, etyka i pytania bez szybkich odpowiedzi
Ingerencja w układ odporności i genom zawsze wiąże się z ryzykiem. Część skutków ubocznych ujawnia się dopiero po latach. Dlatego każde badanie takiej terapii wymaga długiej obserwacji pacjentów i dużo ostrzejszych kryteriów niż w klasycznych badaniach leków.
Dochodzi też kwestia etyczna: jak bardzo można modyfikować komórki człowieka w imię leczenia? Gdzie przebiega granica między ratowaniem zdrowia a ingerencją, której skutków nie umiemy przewidzieć? Dyskusje nad wytycznymi toczą się równolegle z pracami laboratoryjnymi, a ich wynik zadecyduje, jak szeroko te metody wejdą do praktyki klinicznej.
Dla pacjentów i ich rodzin ważne będzie zrozumienie samej idei. Terapia, w której ciało staje się własną fabryką leków, brzmi dla wielu osób abstrakcyjnie. Lekarze już dziś przygotowują się do tego, że oprócz decyzji medycznych czeka ich tłumaczenie, czym różni się taka metoda od klasycznej chemii, radioterapii czy immunoterapii.
Jeśli dalsze badania potwierdzą skuteczność i bezpieczeństwo, kierunek wytyczony przez te eksperymenty może stać się fundamentem nowej klasy terapii – takich, w których rolę laboratorium przejmuje organizm, a leczenie polega na precyzyjnym przeprogramowaniu własnych komórek pacjenta.