zdrowie
alergia, astma, badania naukowe, leczenie alergii, medycyna przyszłości, mikrobiom, profilaktyka alergii
Anna Słabińska
2 miesiące temu
Nowa nadzieja dla alergików: lekarze chcą trenować płuca mikrobami
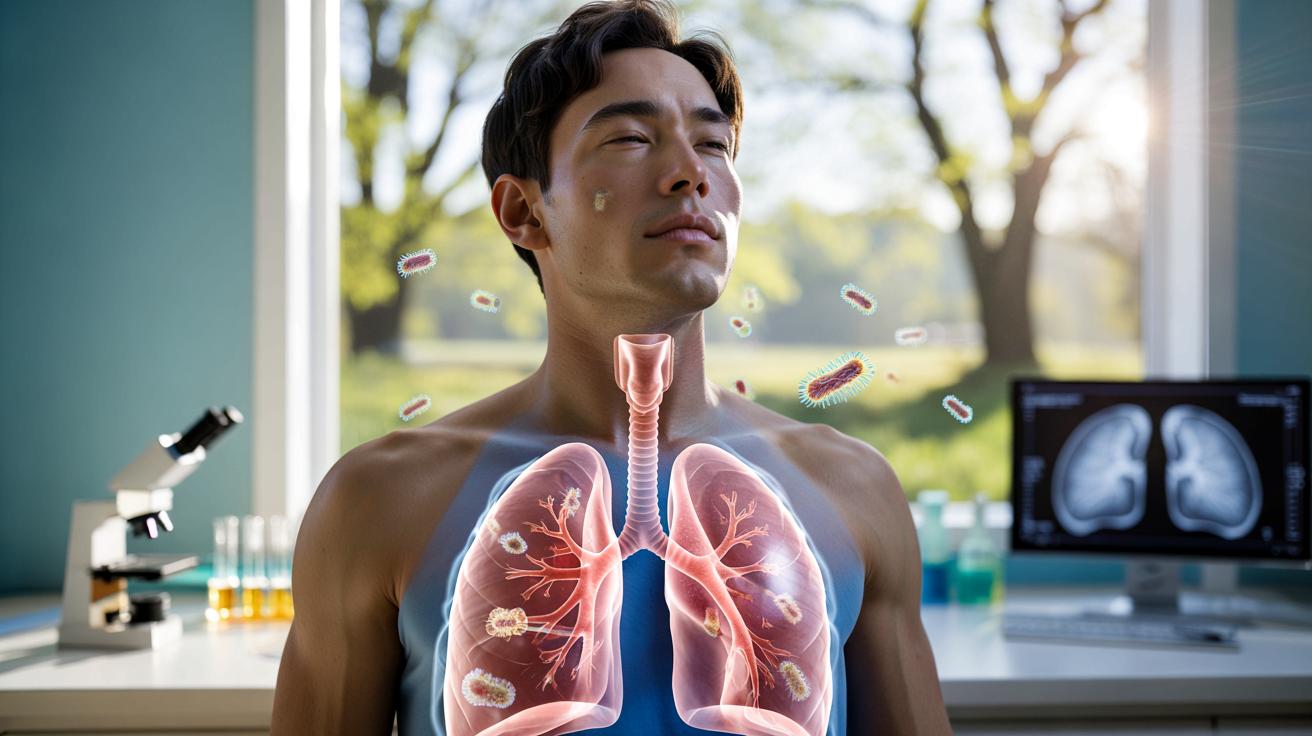
Naukowcy z Instytutu Pasteura i Inserm opisali mechanizm, który u myszy niemal całkowicie blokuje rozwój astmy i alergii wziewnych. Kluczem okazały się… niegroźne fragmenty wirusów i bakterii, podawane bez pełnej infekcji, za to w bardzo przemyślany sposób.
Od pyłków do ataku kaszlu – co dzieje się w organizmie alergika
Alergie oddechowe i astma to efekt nadmiernie pobudzonego układu odpornościowego. Organizm reaguje zbyt mocno na czynniki zwykle nieszkodliwe: pyłki roślin, kurz, pleśnie czy sierść zwierząt. Pojawia się kaszel, świszczący oddech, katar, łzawienie oczu, zmęczenie.
Według szacunków z Francji, nawet jedna czwarta społeczeństwa zmaga się z chorobami alergicznymi, z wyraźnym nasileniem wiosną, gdy stężenie pyłków skacze w górę. Dotychczasowa medycyna oferuje głównie leki łagodzące objawy albo odczulanie, wymagające lat terapii i bardzo regularnych wizyt.
Nowe badania sugerują, że płuca da się „przeprogramować” wcześniej, aby nie wchodziły w tryb alarmowy przy pierwszym kontakcie z alergenem.
Mikroby jako tarcza ochronna dla płuc
Zespół kierowany przez Gérarda Eberla i Lucie Peduto postanowił sprawdzić, czy da się wykorzystać naturalne reakcje organizmu na zarazki, aby zdusić nadwrażliwość na alergeny. Naukowcy podawali myszom do płuc fragmenty wirusów lub bakterii – tak przygotowane, by nie mogły wywołać pełnej choroby, ale nadal pobudzały układ odpornościowy.
Przeczytaj również: Bóle głowy, zawroty i „mgła” w głowie: kiedy przestać googlować i pójść do neurologa
Taka stymulacja uruchamiała w płucach tzw. odpowiedź typu 1, czyli tę, której organizm używa na co dzień do walki z mikrobami. A potem następował kluczowy etap: badacze łączyli „papkę” z mikrobów z alergenem i sprawdzali, co stanie się z reakcją alergiczną.
Sześć tygodni pełnej ochrony po jednym „treningu”
W klasycznym scenariuszu pierwsze zetknięcie z alergenem przygotowuje płuca do nadmiernego reagowania. Kolejny kontakt z tą samą substancją kończy się silnym atakiem astmy czy napadem kaszlu. Tym razem przebieg wydarzeń wyglądał inaczej.
Przeczytaj również: Masz zatkany nos? Ten trik z kluczem działa zaskakująco szybko
- Gdy myszy otrzymywały jednocześnie fragmenty mikrobów i alergen, nie rozwijały typowej reakcji alergicznej.
- Efekt ochronny utrzymywał się przez co najmniej sześć tygodni.
- Bez udziału mikrobów ta sama dawka alergenu uruchamiała nadwrażliwość, która nasilała się przy kolejnych ekspozycjach.
Jak tłumaczy Lucie Peduto, celem jest „uciszenie” nadmiernej odpowiedzi na alergen, a nie wyłączenie odporności w całości. Organizm ma nauczyć się rozpoznawać, że nie każdy sygnał z zewnątrz wymaga ostrego ataku.
Preekspozycja: gdy płuca uczą się spokoju zawczasu
Najciekawszy fragment doświadczeń dotyczył sytuacji, gdy myszy dostawały do płuc wyłącznie fragmenty mikrobów, bez żadnego alergenu. Po takiej „lekcji” organizm był później konfrontowany z różnymi alergenami – i tu pojawiła się niespodzianka.
Przeczytaj również: Viralny „hack” na sen pod lupą lekarzy. Czy zaklejanie ust jest bezpieczne?
Okazało się, że jednorazowy kontakt z mikrobami chronił zwierzęta przed rozwojem alergii przez ponad trzy miesiące. To, biorąc pod uwagę długość życia myszy i szybkość odnowy ich tkanek, naprawdę długi czas.
Badacze opisują ten efekt jako wrażenie, że płuca zostają „uspokojone” i przygotowane do bardziej wyważonych reakcji na to, co wdychamy.
Taka strategia pasuje do idei profilaktyki: zamiast gasić pożar, gdy pacjent ma już astmę, medycyna mogłaby zadziałać wcześniej i obniżyć ryzyko, że w ogóle dojdzie do rozwoju choroby.
Fibroblasty – niepozorni bohaterowie ukryci w tkance płuc
Dotychczas większość terapii alergii celowała w komórki układu odpornościowego: limfocyty, komórki tuczne, eozynofile. Nowe badanie przesuwa reflektor w zupełnie inne miejsce. Kluczową rolę odegrały fibroblasty – komórki budujące „rusztowanie” płuca.
Fibroblasty tworzą strukturę tkanki, wspierają gojenie po infekcjach czy urazach i kierują ruchem komórek odpornościowych. Teraz okazało się, że mogą też przechowywać coś w rodzaju pamięci o przebytej ekspozycji na mikroskopijne fragmenty zarazków.
Pamięć zapisana w genach, ale odwracalna
W czasie kontaktu płuc z fragmentami mikrobów dochodzi do szczególnej zmiany w fibroblastach. Zostaje tam zablokowany gen o nazwie Ccl11, odpowiedzialny za przyciąganie komórek biorących udział w reakcji alergicznej. Mowa o zmianie epigenetycznej – czyli takiej, która reguluje pracę genu, nie zmieniając samego kodu DNA.
| Co się dzieje w fibroblastach | Skutek dla płuc |
|---|---|
| Blokada genu Ccl11 | Mniej komórek wywołujących reakcję alergiczną |
| Trwała zmiana epigenetyczna | Długotrwała „pamięć” uspokojonej reaktywności |
| Stymulacja fragmentami mikrobów | Odpowiedź typu 1 zamiast alergicznego „przesterowania” |
Ta pamięć utrzymuje się przez wiele tygodni, mimo że komórki układu odpornościowego, aktywne przy pierwszym kontakcie z mikrobami, dawno już zniknęły z tkanki. To właśnie stałe komórki płuc – takie jak fibroblasty – mogą więc służyć za nośnik długoterminowej ochrony.
Nowa generacja profilaktyki alergii na horyzoncie
Wyniki prac z Instytutu Pasteura otwierają drogę do zupełnie nowego podejścia do alergii i astmy. Zamiast koncentrować się wyłącznie na hamowaniu objawów, lekarze mogliby w przyszłości podawać preparaty oparte na bezpiecznych fragmentach mikrobów. Ich zadaniem byłoby „przestawienie” fibroblastów w płucach na tryb, w którym nadmierne reakcje na alergeny po prostu się nie rozkręcają.
Naukowcy mówią wprost o szansie na interwencje profilaktyczne, stosowane jeszcze zanim pojawią się pierwsze napady duszności czy przewlekły katar. W praktyce mogłoby to dotyczyć dzieci z rodzin obciążonych alergiami albo osób, u których już widać pierwsze sygnały nadwrażliwości.
Badacze planują teraz przejście od modeli zwierzęcych do badań z udziałem ludzi, co pozwoli sprawdzić bezpieczeństwo i skuteczność potencjalnego „szczepionkopodobnego” preparatu na alergie.
Szanse i znaki zapytania dla przyszłych pacjentów
Choć wyniki brzmią obiecująco, droga do realnego leku jest jeszcze długa. Trzeba ustalić optymalny skład fragmentów mikrobów, sposób podania (aerozol, inhalator, nebulizacja), dawkę oraz czas, na jaki wystarcza pojedynczy cykl takiej „treningowej” ekspozycji. Pojawia się też kwestia różnic między organizmem myszy a człowieka.
Specjaliści będą musieli sprawdzić, czy osoby z osłabioną odpornością, przewlekłymi chorobami płuc albo po ciężkich infekcjach nie zareagują na taką terapię w inny, mniej korzystny sposób. Nie można wykluczyć, że dla części pacjentów konieczne będzie bardzo ostrożne stopniowanie dawek lub łączenie nowej metody z klasycznymi lekami przeciwzapalnymi.
Co to oznacza dla codziennego życia alergików
Dla wielu osób chorujących na astmę sezon pylenia łączy się z ograniczeniem aktywności na zewnątrz, częstym korzystaniem z inhalatora i stałym napięciem: „czy dziś znowu się rozkręci?”. Koncepcja profilaktycznego „wyciszenia” płuc przy pomocy mikrobów może znacząco zmienić tę perspektywę.
Można sobie wyobrazić, że w przyszłości część pacjentów będzie przyjmować tego typu preparat raz na kilka miesięcy, aby ograniczyć ryzyko silnych zaostrzeń w najbardziej uciążliwych okresach roku. Nawet jeśli terapia nie wyeliminuje astmy całkowicie, może zmniejszyć nasilenie objawów na tyle, by chorzy rzadziej trafiali na oddziały ratunkowe i mogli normalnie planować aktywność.
Badania nad mikroorganizmami w profilaktyce alergii wpisują się też w szerszy trend doceniania roli mikrobiomu – czyli bogatej społeczności bakterii, wirusów i grzybów zamieszkujących nasze ciało. Coraz więcej danych sugeruje, że zbyt sterylne środowisko w dzieciństwie sprzyja alergiom, a urozmaicone, „mikrobiologicznie bogate” otoczenie może działać ochronnie. Nowa praca idzie krok dalej, pokazując, że tę ochronę da się precyzyjnie zaprogramować w samej tkance płuc.


Opublikuj komentarz