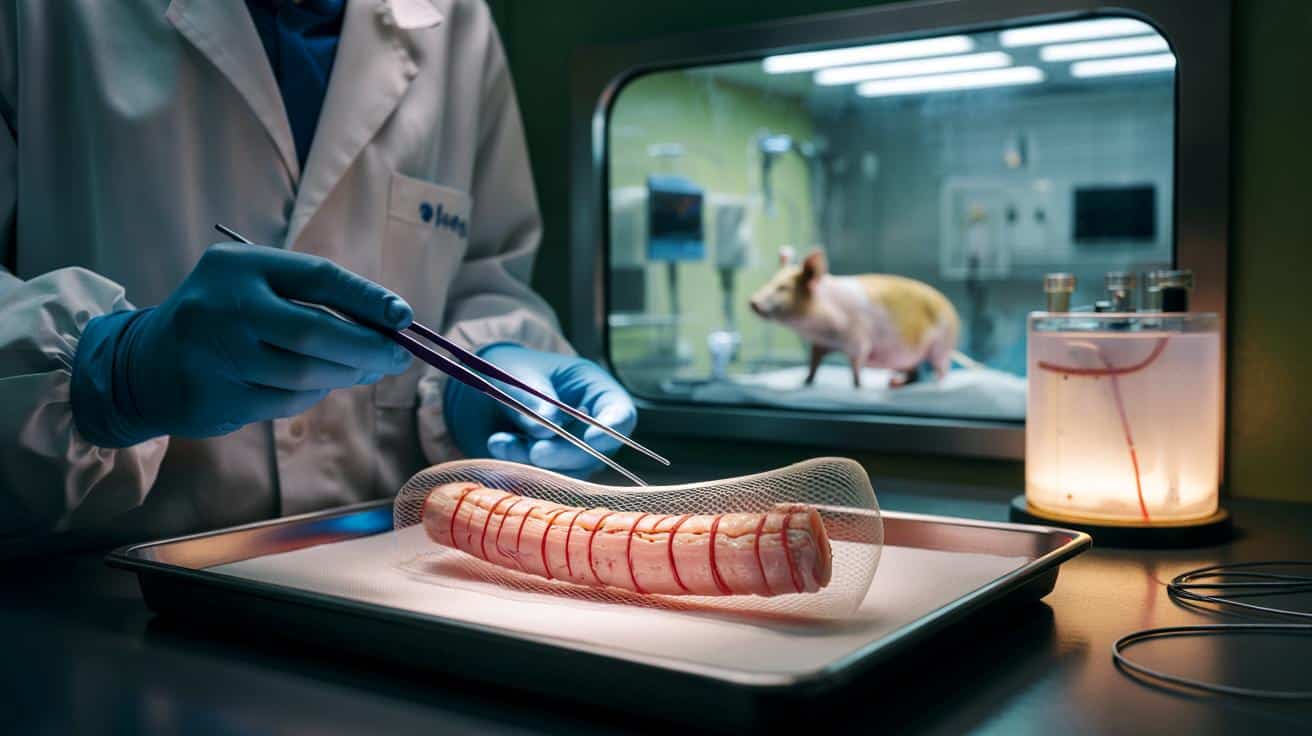
Przełom w medycynie: w laboratorium wyhodowano odcinek przełyku i wszczepiono go świniom
Eksperyment przeprowadzony na miniaturowych świniach pokazuje, że fragment takiego narządu może nie tylko się przyjąć, ale też normalnie pracować, kurczyć się i przewodzić pokarm. To jeden z najbardziej konkretnych kroków w stronę szytych na miarę, „żywych” implantów dla dzieci rodzących się z ciężkimi wadami przewodu pokarmowego.
Co dokładnie udało się zrobić w brytyjskim laboratorium
Zespół kierowany przez chirurga dziecięcego Paolo De Coppiego z University College London skupił się na jednym z najtrudniejszych zadań w chirurgii rekonstrukcyjnej – zastąpieniu fragmentu przełyku. To nie jest zwykła rurka. Ten narząd musi się kurczyć w precyzyjnej sekwencji, reagować na sygnały nerwowe i wytrzymywać codzienne obciążenia związane z jedzeniem i piciem.
Badacze wykorzystali przełyk pobrany od świni. Najpierw usunęli z niego wszystkie komórki, pozostawiając wyłącznie tzw. macierz zewnątrzkomórkową – coś w rodzaju naturalnego rusztowania. Ta „goła” struktura zachowuje kształt, warstwową budowę i drobne szczegóły anatomiczne, ale nie zawiera już elementów, które zwykle wywołują odrzucenie przeszczepu.
Na to biologiczne „stelażowe” podłoże trafiły potem komórki mięśniowe pochodzące od samych biorców. Naukowcy przeprogramowali je w komórki macierzyste, zdolne do tworzenia różnych typów tkanek. Tak przygotowany przeszczep dojrzewał przez tydzień w bioraktorze, gdzie miał zapewnione stałe odżywianie, tlen i warunki sprzyjające organizowaniu się komórek w spójną tkankę. Cały proces przygotowania jednego fragmentu trwał mniej więcej dwa miesiące.
Taki czas oczekiwania może mieścić się w ramach leczenia dzieci z ciężką postacią atrezji przełyku, czyli wrodzonego braku odcinka tego narządu.
Osiem mini-świń, wycięty przełyk i „nowy” fragment z laboratorium
Gdy przeszczepy były gotowe, chirurdzy przystąpili do najtrudniejszej części – operacji. U ośmiu miniaturowych świń ważących około 10 kilogramów usunięto po 2,5 centymetra własnego przełyku. Pustą przestrzeń zastąpiono fragmentem wyhodowanym w laboratorium.
Każdy implant otoczono dodatkowo biodegradowalną siatką. Nie pełniła ona jedynie funkcji „opatrunku”. Miała przede wszystkim zachęcić organizm do wytworzenia nowych naczyń krwionośnych, które wnikną w przeszczep i zapewnią mu stabilne ukrwienie. Bez tego żaden sztucznie wyhodowany narząd nie ma szans przetrwać i normalnie funkcjonować.
Badacze obserwowali zwierzęta przez pół roku. Interesowało ich, czy nowy fragment przełyku zespoli się z resztą przewodu pokarmowego, czy będzie się kurczył w rytmie zgodnym z „rodzonym” narządem oraz czy poradzi sobie z przepychaniem pokarmu do żołądka.
Jak zareagował organizm zwierząt
Według danych opublikowanych w prestiżowym piśmie naukowym pięć z ośmiu świń przeżyło pełne sześć miesięcy obserwacji i wróciło do normalnego przyjmowania pokarmu. Badania wykazały, że przeszczepy nie były martwym kawałkiem tkaniny, ale wytworzyły:
- warstwę mięśni zdolnych do skurczu,
- sieć nerwów przewodzących impulsy,
- funkcjonalne naczynia krwionośne.
Pozostałe trzy zwierzęta uśpiono wcześniej z powodów związanych z dobrostanem, nie z konkretną awarią samego implantu. Co istotne, wszystkie osiem świń bez komplikacji przeszło najniebezpieczniejszy okres – pierwszych trzydzieści dni po operacji. To czas, w którym zwykle ujawniają się najcięższe powikłania chirurgiczne.
Po około trzech miesiącach wszczepione fragmenty przełyku były już całkowicie wrośnięte i wytwarzały ciśnienie wystarczające, by przesuwać pokarm do żołądka.
U części zwierząt pojawiły się zwężenia w miejscu przeszczepu. Lekarze poradzili sobie z nimi przy użyciu endoskopu, czyli poprzez mało inwazyjne rozszerzanie przewodu od środka. To metoda dobrze znana z leczenia ludzi, więc ten typ komplikacji mieścił się w przewidywalnym scenariuszu klinicznym.
Dlaczego ten eksperyment budzi tak duże emocje
Najważniejszy element tej pracy to personalizacja. Przeszczep nie był przypadkowym fragmentem tkanki, ale strukturą zbudowaną w oparciu o komórki samego biorcy. Taki implant:
- zmniejsza ryzyko odrzucenia,
- nie wymaga długotrwałego, agresywnego stosowania leków immunosupresyjnych,
- ma potencjał rośnięcia razem z organizmem, co jest kluczowe u dzieci.
Dla najmłodszych pacjentów z ciężkimi wadami wrodzonymi przełyku obecne opcje leczenia są bardzo trudne. Chirurdzy często muszą „poświęcać” fragment żołądka lub jelita, aby zrekonstruować brakujący odcinek. To skomplikowane operacje, obarczone ryzykiem licznych powikłań i długotrwałej rehabilitacji.
Żywy przeszczep zaprojektowany od początku z myślą o przełyku mógłby w przyszłości zmniejszyć skalę ingerencji i poprawić komfort życia pacjentów. Dla dorosłych podobne rozwiązanie byłoby atrakcyjne na przykład po leczeniu raka przełyku czy po ciężkich oparzeniach chemicznych.
Największe bariery przed zastosowaniem u ludzi
Droga z laboratorium na salę operacyjną w szpitalu dziecięcym jest jeszcze długa. Badacze przyznają, że kluczowe wyzwania wciąż czekają na rozwiązanie.
Dłuższe fragmenty i stabilne ukrwienie
W badaniu wszczepiano stosunkowo krótkie odcinki – 2,5 centymetra. U wielu pacjentów trzeba zastąpić znacznie większy fragment przełyku, sięgający nawet 10–15 centymetrów. Przy takiej długości pojawia się ogromny problem z zapewnieniem równomiernego dopływu krwi.
Bez gęstej sieci naczyń środkowa część przeszczepu może obumierać, nawet gdy jego końce są dobrze ukrwione. Zespół pracuje więc nad technikami, które podczas dojrzewania implantu w bioraktorze wspierają formowanie złożonego, stabilnego układu naczyń krwionośnych.
Standaryzacja produkcji „rusztowań” z tkanek zwierzęcych
Kolejny krok to przygotowanie gotowych, odkomórkowanych przełyków pochodzenia zwierzęcego, które można przechowywać i w odpowiednim momencie szybko spersonalizować komórkami konkretnego pacjenta. Chodzi o to, aby cały proces był:
| Cel | Znaczenie w praktyce |
|---|---|
| Powtarzalność jakości | każdy implant ma tę samą wytrzymałość i strukturę |
| Ograniczenie pracy ręcznej | mniej błędów, niższe koszty, krótszy czas przygotowania |
| Szybka personalizacja | możliwość przygotowania przeszczepu, gdy stan dziecka tego wymaga |
| Brak immunosupresji | znacznie mniejsze obciążenie dla organizmu pacjenta |
Według deklaracji Paolo De Coppiego, jeśli dalsze badania na zwierzętach potwierdzą bezpieczeństwo i skuteczność tej metody, pierwsze testy kliniczne u ludzi mogą ruszyć za trzy do czterech lat.
Celem jest przygotowanie implantów, które lekarze wszczepią dziecku raz, a one będą rosły i dojrzewały razem z nim, bez konieczności kolejnych dużych operacji.
Co może to znaczyć dla pacjentów i lekarzy
Dla rodziców dzieci z ciężkimi wadami przewodu pokarmowego taka technologia to realna nadzieja na mniej obciążające leczenie. W scenariuszu, do którego dążą naukowcy, lekarze mieliby do dyspozycji gotową macierz pochodzenia zwierzęcego, a w specjalistycznym ośrodku w ciągu kilku tygodni przygotowywano by z niej „spersonalizowany” fragment przełyku dziecka.
Ryzyko będzie oczywiście nadal istnieć. Potencjalne problemy to nie tylko zwężenia, ale też zakażenia, zaburzenia pracy mięśni czy nieprawidłowy rozwój naczyń. Zanim implant trafi do małego pacjenta, lekarze będą musieli mieć bardzo dobre narzędzia monitorowania jego stanu – od zaawansowanej endoskopii po szczegółowe badania obrazowe.
Warto też pamiętać, że podobna technologia może przenieść się na inne narządy rurowe: fragmenty jelita, tchawicę czy drogi żółciowe. Jeśli uda się dopracować proces przygotowywania macierzy i zasiedlania jej własnymi komórkami chorego, medycyna rekonstrukcyjna może zyskać całkiem nowy zestaw narzędzi.
Dla systemu ochrony zdrowia pojawia się przy tym poważne pytanie o koszty. Bioraktory, procedury komórkowe i wyspecjalizowane laboratoria to drogi sprzęt i wysoko wykwalifikowany personel. Na początku taka terapia prawdopodobnie trafi tylko do kilku wiodących ośrodków na świecie. Z czasem, gdy procedury staną się prostsze i bardziej zautomatyzowane, cena może spaść, a dostęp do takiego leczenia będzie szerszy.
Z perspektywy zwykłego pacjenta czy rodzica najbardziej namacalne jest jednak jedno: wizja, że w miejsce brakującego fragmentu narządu można wszczepić żywą tkankę, stworzoną w dużej mierze z własnych komórek dziecka. To zupełnie inny poziom medycyny regeneracyjnej niż klasyczne protezy czy przeszczepy pobierane od dawców.