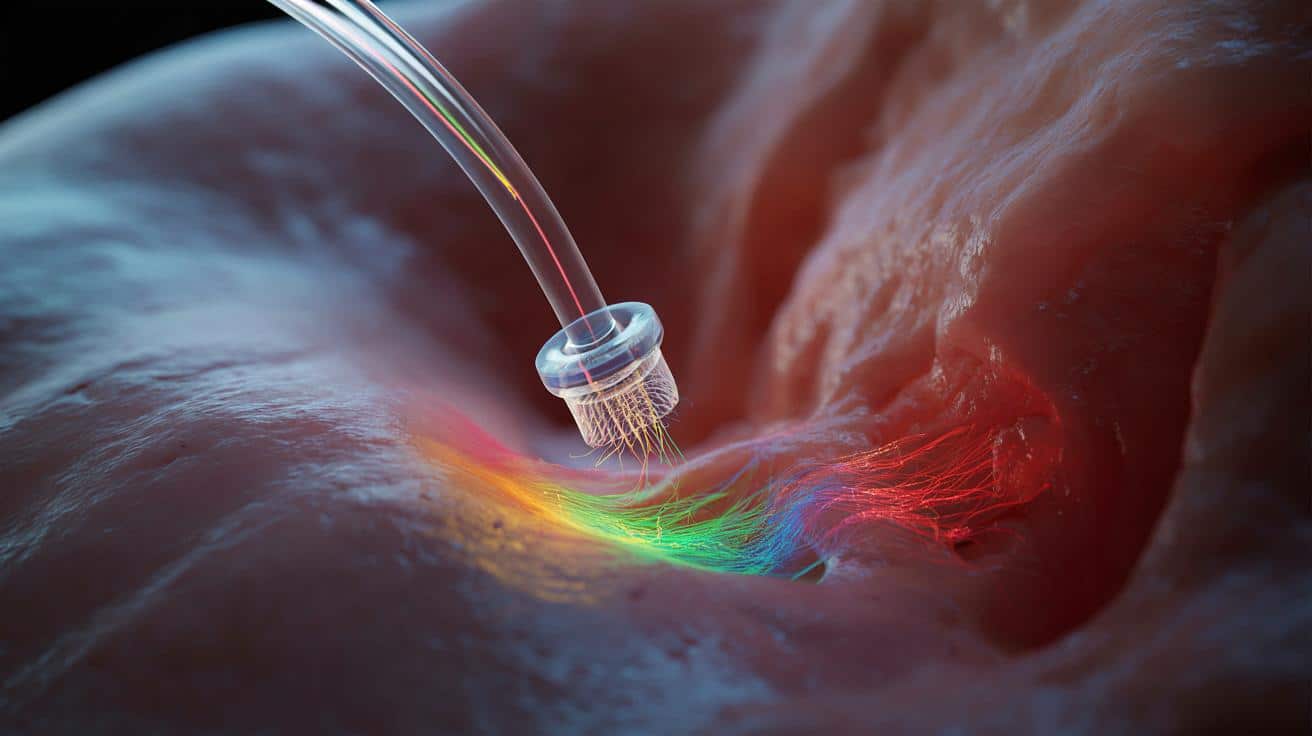
Miniaturowy czujnik w światłowodzie wykrywa raka, zanim da objawy
Nowa technologia, wydrukowana bezpośrednio na końcówce włókna światłowodowego, potrafi jednocześnie mierzyć kilka sygnałów z wnętrza organizmu. Dzięki temu lekarz nie ogląda już jednej liczby w tabeli, ale dostaje coś w rodzaju „na żywo” transmitowanego podglądu na to, co dzieje się w tkankach.
Mikrosensor cieńszy od włosa
Za projektem stoją zespoły z Uniwersytetu w Adelaide oraz Uniwersytetu w Stuttgarcie. Ich czujnik ma rozmiary mniejsze niż ludzki włos, a mimo to działa jak miniaturowe laboratorium.
- mierzy temperaturę w tkance,
- rejestruje zmiany chemiczne związane z obecnością komórek nowotworowych,
- przekazuje dane w czasie rzeczywistym za pomocą światła.
Badacze wykorzystali ultraszybkie, trójwymiarowe mikrodruckowanie. Ta technika pozwala „rzeźbić” w skali mikro niezwykle precyzyjne struktury, które następnie osadzają bezpośrednio na końcówce włókna optycznego. Dzięki temu czujnik zachowuje się jak bardzo cienka igła światłowodowa, którą można wprowadzić w głąb organizmu przy minimalnym dyskomforcie dla pacjenta.
Nowy czujnik łączy zalety badania krwi, obrazowania i biopsji, zamknięte w jednym włóknie o średnicy włosa.
Zaprojektowane mikrostruktury nie są przypadkowe. Kształt, rozmiar i układ kanalików czy mini-soczewek wpływają na to, jak dobrze zbierane są sygnały świetlne i jak precyzyjnie można je zinterpretować. To w tej „mikroarchitekturze” kryje się przewaga nad prostymi sondami optycznymi, które mierzą tylko jeden parametr.
Jak światło zdradza obecność raka
Sercem technologii jest sposób, w jaki czujnik używa światła do „podsłuchiwania” procesów zachodzących w tkankach. Do działania wykorzystuje specjalne barwniki oparte na lantanowcach, tzw. fluorofory. Te materiały zaczynają świecić, gdy zetkną się z produktami przemiany materii typowymi dla komórek nowotworowych.
W uproszczeniu: im więcej komórek rakowych w badanym miejscu, tym silniejszy sygnał świetlny wychwycony przez światłowód.
Sygnał świetlny staje się czymś w rodzaju „odcisku palca” choroby: jego barwa i jasność zdradzają, co dzieje się w tkance.
Każdy z użytych fluoroforów świeci w innym kolorze. Kolor odpowiada konkretnemu sygnałowi, na przykład:
| Kolor świecenia | Przykładowy sygnał |
|---|---|
| Zielony | obecność określonego produktu przemiany materii komórek rakowych |
| Czerwony | zmiana temperatury w ognisku choroby |
| Niebieski | inny związek chemiczny kojarzony z procesem nowotworowym |
Taki układ pozwala oglądać kilka parametrów naraz, zamiast żonglować osobnymi badaniami i próbować później dopasować wyniki jak puzzle. To szczególnie ważne w miejscach, gdzie zwykłe obrazowanie daje niejednoznaczny obraz, na przykład w małych zmianach w wątrobie czy w mózgu.
Dlaczego jedno badanie to za mało
W onkologii lekarze opierają się na tzw. biomarkerach – mierzalnych sygnałach z organizmu, takich jak białka we krwi czy zmiany w obrazie z tomografii. Problem w tym, że większość dostępnych narzędzi analizuje jeden biomarker na raz.
To stwarza kilka kłopotów:
- ten sam biomarker może wzrosnąć przy stanie zapalnym, infekcji lub raku,
- wczesne stadia nowotworu często nie powodują dużych zmian w jednym parametrze,
- lek, który pacjent już przyjmuje, może zaburzać wynik pojedynczego testu.
Kiedy lekarz widzi tylko jeden sygnał, musi zgadywać, czy patrzy na początek choroby nowotworowej, czy na typową reakcję organizmu na inny problem.
Nowy czujnik działa bardziej jak panel kilku badań naraz, tyle że wykonywanych w jednej mikrosondzie. Dzięki temu obraz sytuacji jest pełniejszy: zestaw barw i intensywności świecenia mówi od razu, czy tkanka zachowuje się typowo dla raka, czy raczej przypomina odpowiedź zapalną lub uszkodzenie mechaniczne.
Monitorowanie raka w czasie rzeczywistym
Największa zmiana dokonuje się w sposobie, w jaki lekarze mogą śledzić chorobę w czasie. Zamiast „zdjęcia” z jednego dnia, czujnik pozwala śledzić coś na kształt transmisji na żywo.
Sensor wprowadzony do tkanki może:
Takie rozwiązanie idealnie pasuje do sytuacji, w której lekarz musi podjąć decyzję na sali operacyjnej. Czujnik wprowadzony do podejrzanego miejsca może w czasie zabiegu wskazać, czy trzeba wyciąć szerszy margines tkanek, czy operacja w obecnym zakresie wystarczy.
Real-time oznacza, że decyzja nie zależy już od tego, co pokaże wynik biopsji za kilka dni, tylko od danych zebranych w trakcie samego zabiegu.
Od sali operacyjnej do wearables
Twórcy czujnika widzą jego zastosowania dalej niż tylko onkologia szpitalna. Ta sama technologia może trafić do zaawansowanych urządzeń noszonych na ciele. W wersji uproszczonej taki sensor mógłby śledzić parametry związane z ryzykiem nowotworów u osób z wysokim obciążeniem genetycznym albo monitorować skutki długotrwałej terapii.
Badacze podkreślają, że metoda jest minimalnie inwazyjna. Włókno światłowodowe ma bardzo małą średnicę, więc można je wprowadzać do tkanek cienką igłą lub przez istniejący już dostęp medyczny, na przykład podczas laparoskopii. To może przekonać pacjentów, którzy obawiają się kolejnych biopsji czy skomplikowanych zabiegów diagnostycznych.
Milionowe wsparcie na dalsze prace
Projekt otrzymał grant o wartości 1,32 mln dolarów australijskich z Australian Research Council. Te pieniądze pozwolą uruchomić w Adelaide centrum wysokiej precyzji do mikro- i nanodruku 3D, wyspecjalizowane w tworzeniu tak małych struktur.
Naukowcy chcą w kolejnych etapach dołożyć kolejne funkcje, na przykład rejestrowanie zmian pH czy wskaźników stresu oksydacyjnego, które często towarzyszą rozwojowi guzów. Im więcej sygnałów uda się zmieścić w jednym włóknie, tym lepiej lekarze ocenią pełny kontekst choroby, a nie tylko samą obecność komórek nowotworowych.
Droga do szpitali i realnych pacjentów
Zespół planuje ścisłą współpracę ze szpitalami, aby dopracować kształt sond, procedury ich użycia i sposób interpretacji danych. Taka faza przejściowa jest konieczna, bo technologia musi przejść testy bezpieczeństwa, badań klinicznych i procedury rejestracyjne.
Badacze szacują, że przy sprawnym przebiegu prac pierwsze wersje czujnika mogą trafić do praktyki medycznej w ciągu dekady. Po drodze mogą się pojawić wersje pilotażowe wykorzystywane w badaniach klinicznych wybranych nowotworów – na przykład guzów mózgu, gdzie każda dodatkowa informacja o granicy zdrowej i chorej tkanki jest na wagę złota.
Miniaturowe urządzenia diagnostyczne przesuwają ciężar medycyny w stronę wcześniejszego wykrywania chorób, kiedy szanse na skuteczne leczenie są najwyższe.
Co to oznacza dla pacjenta
Dla zwykłej osoby różnica może sprowadzać się do kilku bardzo konkretnych korzyści:
- mniejsza liczba inwazyjnych biopsji,
- szybsza odpowiedź, czy zmiana w badanym miejscu zaczyna się zachowywać jak rak,
- lepsze dopasowanie leczenia, bo lekarz widzi, jak guz reaguje na terapię niemal na bieżąco,
- mniejsze ryzyko niepotrzebnego, zbyt agresywnego leczenia w przypadkach niejednoznacznych.
Warto przy tym pamiętać, że taki czujnik nie zastąpi wszystkich dotychczasowych badań. Ma raczej uzupełniać klasyczne metody – USG, tomografię, rezonans czy analizy laboratoryjne – o brakujący element: wgląd w mikroskalę procesów toczących się bezpośrednio w tkance.
Dlaczego miniaturyzacja ma sens
W medycynie często myślimy o przełomach jako o nowych lekach czy spektakularnych robotach chirurgicznych. Tymczasem ogromną różnicę robią też zmiany „na końcówce przewodu”: lepsza sonda, czulszy czujnik, bardziej inteligentne światłowody.
Czujnik cieńszy od włosa wpisuje się w ten trend. Dzięki temu, że daje się go osadzić w istniejącej infrastrukturze światłowodowej, może współpracować z innymi systemami – od endoskopów po roboty chirurgiczne. To z kolei tworzy przestrzeń na kolejne innowacje, których dziś jeszcze nie widzimy, ale które mogą sprawić, że diagnostyka raka stanie się szybsza, celniejsza i mniej obciążająca dla chorego.