Rak prostaty: przełomowe metody diagnozy i leczenia, które zmienią rok 2025
Rak prostaty długo nie daje objawów, a gdy wreszcie się ujawnia, bywa już groźny. Medycyna szykuje na to nową odpowiedź.
W 2025 roku lekarze coraz rzadziej działają schematycznie, a coraz częściej dopasowują badania i terapię do konkretnego mężczyzny. Cel jest jasny: mniej niepotrzebnych zabiegów, więcej precyzyjnych decyzji i skuteczniejsze leczenie właśnie tych nowotworów, które naprawdę zagrażają życiu.
Rak prostaty: częsty, podstępny i bardzo różny u każdego
Rak prostaty to najczęstszy nowotwór u mężczyzn w krajach rozwiniętych. Najczęściej atakuje po 50. roku życia. Przez długi czas nie daje praktycznie żadnych sygnałów. Gdy objawy wreszcie się pojawiają – częstsze oddawanie moczu, trudności z rozpoczęciem mikcji, ból w kościach, przewlekłe zmęczenie – choroba bywa już zaawansowana.
Większość guzów rośnie bardzo wolno, czasem tak wolno, że mężczyzna umiera z innych przyczyn, nigdy nie odczuwając skutków raka prostaty. Część nowotworów ma jednak złośliwy charakter, szybko tworzy przerzuty do kości i w krótkim czasie staje się chorobą ogólnoustrojową. Ten ogromny rozrzut między łagodnymi a agresywnymi formami jest największym wyzwaniem dla lekarzy.
Podstawą pierwszej oceny pozostaje badanie PSA we krwi i badanie per rectum. Problem w tym, że stężenie PSA łatwo wprowadza w błąd: może być podwyższone bez raka, a przy małym, ale groźnym guzie – pozostawać w normie. Przez lata doprowadziło to do masowych, nie do końca potrzebnych biopsji i leczenia, które u wielu mężczyzn nigdy nie musiało się wydarzyć.
Coraz wyraźniej widać, że nie chodzi o to, by badać wszystkich za wszelką cenę, ale by trafnie wybrać tych, którym badania i leczenie realnie wydłużą życie i poprawią jego jakość.
Od masowego badania do strategii „szytej na miarę”
Współczesna urologia odchodzi od prostego schematu: „wysokie PSA = biopsja = leczenie”. Zamiast tego lekarze coraz częściej mówią o badaniu celowanym, gdzie znaczenie mają wiek, ogólny stan zdrowia, historia zachorowań w rodzinie, a nawet profil genetyczny.
Dla kogo badanie ma największy sens?
- mężczyźni w wieku 50–74 lata, u których można oczekiwać co najmniej 10 lat dalszego życia,
- panowie od 45. roku życia, jeśli w rodzinie zdarzały się przypadki raka prostaty w młodym wieku lub potwierdzono istotne mutacje genetyczne,
- osoby z niepokojącymi objawami ze strony układu moczowego lub bólem w kościach o niejasnej przyczynie.
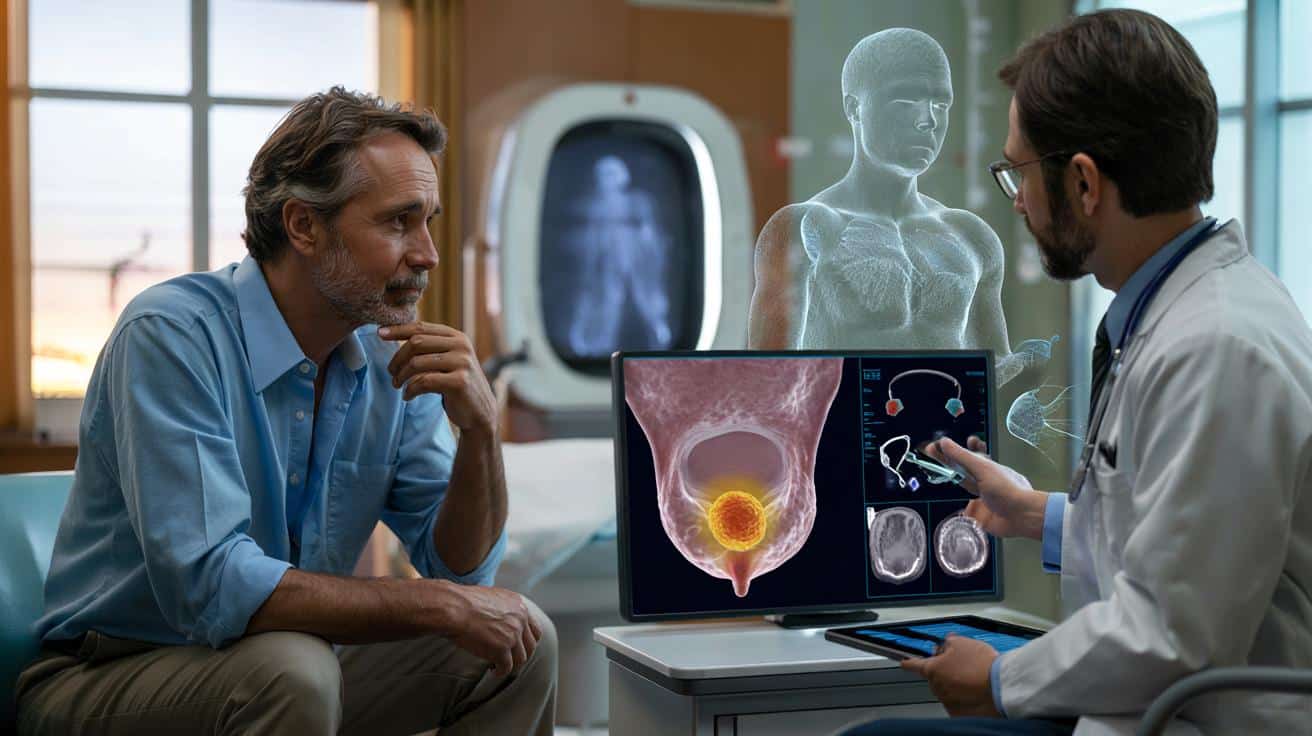
Po nieprawidłowym PSA lub podejrzanym badaniu per rectum kluczową rolę przejmuje dziś rezonans magnetyczny prostaty. Tzw. badanie multiparametryczne pozwala bardzo dokładnie ocenić, czy w gruczole rzeczywiście znajduje się ognisko wymagające biopsji. Dzięki temu spada liczba niepotrzebnych, inwazyjnych pobrań wycinków.
Równolegle pojawiają się nowe testy krwi, takie jak PHI czy 4Kscore. Łączą one kilka parametrów biochemicznych i statystycznie lepiej przewidują ryzyko agresywnego nowotworu niż samo PSA. Naukowcy pracują także nad tzw. biopsją płynną – analizą krążącego we krwi DNA komórek nowotworowych. Gdy ta metoda wejdzie na stałe do praktyki, może znacząco ograniczyć klasyczne biopsje igłowe.
W dużych badaniach zorganizowane programy badań nad rakiem prostaty przyniosły około 13-procentową redukcję zgonów z powodu tej choroby w perspektywie ponad 20 lat. To niewielka, ale realna różnica – pod warunkiem, że badanie jest mądrze zaplanowane.
Leczenie po cichu przechodzi rewolucję
Leczenie raka prostaty nadal opiera się na znanych filarach: operacji, radioterapii i hormonoterapii. Zmieniło się jednak podejście do ich stosowania. Zamiast automatycznie „dawać wszystko”, lekarze coraz częściej wybierają strategie oszczędne tam, gdzie ryzyko jest niskie.
Nie zawsze operacja jest najlepszym wyjściem
U części mężczyzn z małym, mało agresywnym guzem coraz częściej stosuje się tzw. aktywny nadzór. Pacjent regularnie wykonuje PSA, rezonans i – w razie potrzeby – kontrolne biopsje. Leczenie radykalne (operacja lub napromienianie) wchodzi w grę dopiero wtedy, gdy guz zaczyna przyspieszać. Ma to jeden kluczowy cel: ochronić przed trwałymi powikłaniami, takimi jak nietrzymanie moczu czy zaburzenia erekcji, u tych, którzy wcale nie muszą ich doświadczać.
Inaczej wygląda sytuacja przy nowotworach o wysokim ryzyku lub wznowie po wcześniejszym leczeniu. Wówczas często łączy się radioterapię z terapią hormonalną, a w części przypadków – także z nowoczesnymi lekami blokującymi działanie androgenów, na przykład takimi jak enzalutamid. Skuteczność takiego połączenia zależy od stadium choroby, dynamiki PSA i ogólnego stanu pacjenta.
Nowe spojrzenie na obrazowanie przerzutów
Ogromny postęp widać również w diagnostyce rozsianej choroby. Badanie Whole-Body SPECT, rodzaj bardzo czułej trójwymiarowej scyntygrafii, umożliwia śledzenie zmian w kościach niemal w czasie rzeczywistym. Taka technika wychwytuje mikroskopijne ogniska, których klasyczne zdjęcia rentgenowskie czy tomografia komputerowa jeszcze nie pokazują.
Im dokładniej widać przerzuty, tym lepiej można zaplanować radioterapię, leczenie ogólne i monitorowanie efektów terapii, bez narażania pacjenta na nadmiar badań.
Czego szuka nowa generacja terapii?
Gdy tradycyjne leczenie przestaje wystarczać, do gry wchodzi biologia molekularna. Badacze skupiają się na tym, co dzieje się wewnątrz komórek raka prostaty i co sprawia, że guz uodparnia się na standardową terapię hormonalną.
Receptory, geny i mechanizmy oporności
Jednym z gorących tematów jest receptor tarczycowy TRβ. W modelach laboratoryjnych zachowuje się on jak swoisty hamulec wzrostu guza. Aktywacja TRβ może zmniejszać tempo dzielenia się komórek rakowych, przywracać wrażliwość na leki antyandrogenowe i wzmacniać efekt napromieniania. Badane są schematy łączące pobudzanie TRβ z terapią takimi preparatami jak enzalutamid.
Drugi obszar to technika CRISPR-Cas9, kojarzona głównie z „edytowaniem” genów. W badaniach nad rakiem prostaty pozwala identyfikować białka krytyczne dla przetrwania komórek nowotworu. Jedno z nich – PTGES3 – pełni funkcję chaperonu, który pomaga aktywować receptor androgenowy. Gdy to białko zablokuje się lub wyłączy, komórka nowotworowa staje się znacznie bardziej podatna na leczenie hormonalne i radioterapię.
Testowane są także leki celujące w zaburzenia naprawy DNA, zwłaszcza przy mutacjach w genach takich jak BRCA czy ATM. Blokowanie tych ścieżek jeszcze bardziej obciąża komórki nowotworowe uszkodzeniami materiału genetycznego, przez co łatwiej je wyeliminować promieniowaniem lub chemioterapią.
Szczepionki, metabolizm i substancje roślinne
W badaniach klinicznych pojawiają się kolejne pomysły: szczepionki mRNA mają pobudzać układ odpornościowy do rozpoznawania komórek raka prostaty, a leki zaburzające metabolizm guza – odcinać go od paliwa potrzebnego do wzrostu. Analizowane są również wyciągi roślinne, na przykład z pestek winogron, zawierające silne przeciwutleniacze. Na razie to raczej ciekawy dodatek do badań niż praktyczne narzędzie w codziennej onkologii, ale sam fakt, że tyle zespołów nad tym pracuje, pokazuje skalę zaangażowania.
Medycyna precyzyjna: rak prostaty jako cała rodzina chorób
Jeszcze kilkanaście lat temu o raku prostaty mówiło się jak o jednym typie nowotworu. Dziś lekarze traktują go raczej jako grupę chorób, które łączy lokalizacja, ale różni budowa genetyczna i wrażliwość na leczenie. Duże znaczenie mają mutacje w genach związanych z naprawą DNA, m.in. BRCA1, BRCA2 oraz szereg zmian nazywanych zbiorczo HRR lub HRD.
W przypadkach zaawansowanych i przerzutowych coraz częściej wykonuje się badania genomowe guza. Dzięki nim można dobrać takie preparaty, jak inhibitory PARP (np. olaparib, talazoparib, niraparib). Te leki blokują enzymy kluczowe dla naprawy uszkodzeń DNA w komórkach nowotworowych. Co ciekawe, wykazują działanie nawet wtedy, gdy nie wykryto klasycznych mutacji, choć przy ich obecności skuteczność rośnie.
| Rodzaj informacji | Znaczenie w raku prostaty |
|---|---|
| Mutacje BRCA1/2 | Wyższe ryzyko agresywnej choroby, wskazanie do inhibitorów PARP |
| Zaburzenia naprawy DNA (HRR/HRD) | Możliwa większa wrażliwość na radioterapię i leki celowane |
| Profil PSA i tempo jego podwajania | Ocena tempa progresji, pomoc w decyzji o intensywności leczenia |
| Obrazowanie Whole-Body SPECT i rezonans | Precyzyjne wykrywanie ognisk nowotworu i przerzutów |
W tle tego wszystkiego rozwija się AI, które analizuje wyniki badań obrazowych, dane genetyczne i historię leczenia tysięcy pacjentów. Algorytmy mają pomagać lekarzom w ocenie ryzyka nawrotu, wyborze kolejnej linii terapii i przewidywaniu skutków ubocznych. To nadal narzędzie wspierające, a nie zastępujące specjalistę, ale jego rola rośnie z roku na rok.
Co z tego wynika dla zwykłego pacjenta?
Dla mężczyzny, który myśli o badaniach prostaty, najważniejsza staje się rozmowa z lekarzem, a nie samo zlecenie PSA. Wspólnie można przeanalizować: wiek, inne choroby, orientacyjną długość życia, historię nowotworów w rodzinie i ewentualne objawy. Dopiero na tej podstawie zapada decyzja – czy i kiedy badać PSA, czy od razu kierować się na rezonans lub inne testy.
Z perspektywy osoby już zdiagnozowanej zasadnicza zmiana polega na tym, że coraz rzadziej dostaje „standardowy pakiet” terapii. Plan leczenia częściej uwzględnia profil guza, możliwe powikłania, a także oczekiwania chorego względem jakości życia. Dla jednego priorytetem będzie jak najdłuższe przeżycie za cenę intensywnego leczenia, dla innego – zachowanie sprawności seksualnej i kontroli nad pęcherzem, nawet kosztem minimalnie wyższego ryzyka nawrotu.
Warto też pamiętać o roli stylu życia. Nie zastąpi on leczenia, ale może je wspierać. Utrzymanie prawidłowej masy ciała, regularny ruch, ograniczenie alkoholu, rzucenie palenia i dieta bogata w warzywa oraz produkty o działaniu przeciwzapalnym poprawiają ogólny stan organizmu. Pacjent, który czuje się fizycznie lepiej, zwykle łatwiej znosi radioterapię czy hormonoterapię, szybciej wraca do aktywności i rzadziej rezygnuje z zaleconych procedur.
Rak prostaty wchodzi właśnie w erę, w której liczy się nie tylko rozmiar guza, lecz także jego „podpis” molekularny i indywidualna historia pacjenta. To dobra wiadomość dla mężczyzn, którzy zyskują realną szansę na leczenie bardziej skuteczne, a jednocześnie mniej obciążające niż jeszcze dekadę temu.