Jak jelita wyłączają apetyt podczas infekcji? Naukowcy odsłaniają sprytny mechanizm
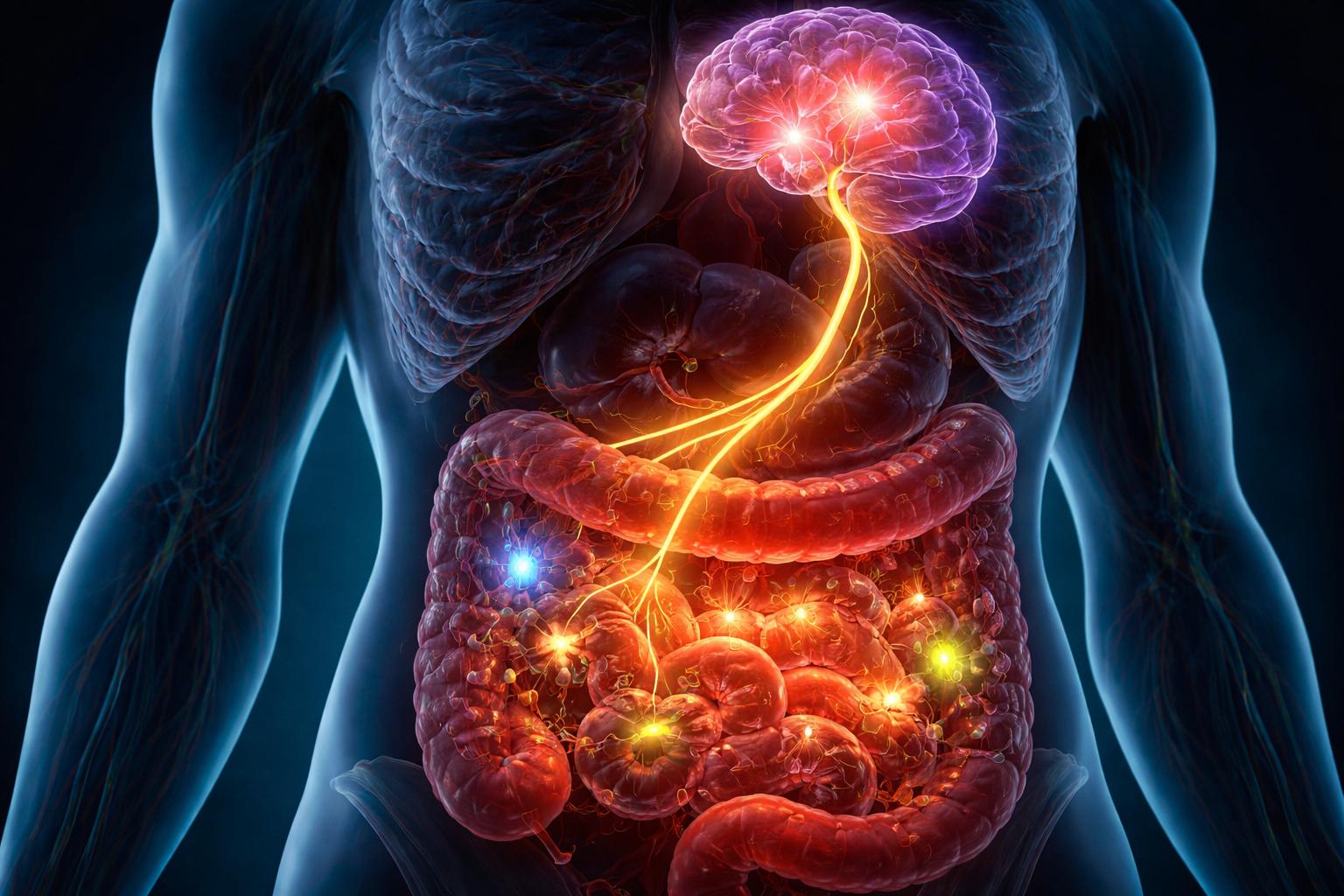
Gdy dopada nas infekcja, jedzenie przestaje kusić, a temperatura rośnie. Od lat obserwowano to zjawisko, ale mechanizm pozostawał tajemnicą. Okazuje się, że nasze jelita wcale nie milkną podczas choroby – przeciwnie, prowadzą intensywną rozmowę z mózgiem, wykorzystując wyspecjalizowane komórki i substancje chemiczne, aby skutecznie wyłączyć apetyt i pozwolić organizmowi walczyć z zagrożeniem.
Najważniejsze informacje:
- Jelita nie milkną podczas choroby – prowadzą intensywną komunikację z mózgiem
- Komórki tuft wykrywają pasożyty i wydzielają acetylocholinę
- Komórki enterochromafinowe wydzielają serotoninę aktywującą nerw błędny
- Sygnal jest dwufazowy – krótki impuls, potem długi sygnał przy potwierdzonej infekcji
- Myszy z zablokowaną acetylocholiną nie tracą apetytu mimo zakażenia
- Mechanizm może być związany z zespołem jelita drażliwego
- Komórki tuft znajdują się też w drogach oddechowych i pęcherzyku żółciowym
Dlaczego podczas infekcji nagle odrzuca nas od jedzenia – i co ma z tym wspólnego jelito?
Nowe badania rzucają na to zaskakujące światło.
Naukowcy pokazali właśnie, że nasze jelita wcale nie „milkną” podczas choroby. Wręcz przeciwnie – prowadzą intensywną rozmowę z mózgiem, korzystając z wyspecjalizowanych komórek i substancji chemicznych. Efekt końcowy to utrata apetytu, która wygląda jak efekt uboczny choroby, a w rzeczywistości jest zaplanowaną strategią obronną organizmu.
Dlaczego chorobie towarzyszy brak apetytu
Gdy łapie nas infekcja, scenariusz jest znajomy: temperatura rośnie, czujemy się bez sił, jedzenie przestaje kusić. Przez lata lekarze obserwowali to zjawisko, ale nie wiedzieli, jak dokładnie jelita przekonują mózg, że „teraz nie czas na posiłek”. Opisywane badania, prowadzone m.in. na Uniwersytecie Kalifornijskim w San Francisco, pomagają rozłożyć ten proces na czynniki pierwsze.
Nowe dane sugerują, że jelito działa jak czujnik zagrożenia i jednocześnie jako pilot, który przyciskiem „pauza” zatrzymuje apetyt, aby organizm mógł skupić się na walce z infekcją.
Centralną rolę odgrywają tu dwa typy wyspecjalizowanych komórek w nabłonku jelit: komórki tuft oraz komórki enterochromafinowe. Do tej pory znaliśmy je raczej z opisów biologicznych niż z realnego wpływu na zachowanie chorego człowieka.
Komórki strażnicy i komórki posłańcy w jelicie
Komórki tuft – czujniki pasożytów
Komórki tuft działają jak miniaturowe detektory w ścianie jelita. Wychwytują obecność pasożytów, w tym robaków jelitowych, reagując na ich produkty przemiany materii. Jednym z takich związków jest sukcynian – cząsteczka, którą pasożyty „zostawiają” po sobie w jelicie.
Pod mikroskopem badacze obserwowali sytuację, w której komórki typu sensorycznego umieszczono blisko komórek tuft. Gdy do środowiska dodano sukcynian, komórki tuft aktywowały się, a komórki sensoryczne dosłownie zaczynały świecić. To był pierwszy sygnał, że między nimi zachodzi intensywna komunikacja chemiczna.
Badacze wykazali, że po kontakcie z pasożytem komórki tuft wyrzucają acetylocholinę – substancję dotąd kojarzoną przede wszystkim z neuronami.
To spora niespodzianka dla naukowców, bo komórki te nie są klasycznymi komórkami nerwowymi. Co więcej, produkują acetylocholinę innym szlakiem niż neurony, co sugeruje istnienie osobnego, jelitowego systemu sygnalizacji.
Komórki enterochromafinowe – bezpośredni łącznik z mózgiem
Drugi element tej układanki to komórki enterochromafinowe. Znajdują się również w nabłonku jelita, a ich zadanie polega m.in. na wydzielaniu serotoniny. Serotonina kojarzy się nam z nastrojem, ale w jelitach pełni funkcję sygnału chemicznego dla nerwów przewodzących informacje do mózgu.
W hodowlach tkanki jelitowej naukowcy pokazali, że gdy acetylocholina dociera do komórek enterochromafinowych, te zaczynają wydzielać serotoninę. Serotonina aktywuje z kolei włókna nerwu błędnego – głównej „autostrady” sygnałów biegnących z jelit do ośrodków w mózgu odpowiedzialnych za odczuwanie nudności, bólu i apetytu.
Powstaje ciąg: pasożyt → komórka tuft → acetylocholina → komórka enterochromafinowa → serotonina → nerw błędny → mózg → spadek apetytu.
Dwufazowy sygnał: jelito nie reaguje impulsywnie
Ciekawy element całego procesu dotyczy czasu. Brak łaknienia nie pojawia się dokładnie w chwili kontaktu z patogenem. Organizm zdaje się „czekać z decyzją”, aż zagrożenie stanie się pewniejsze.
Krótki impuls na start, długi sygnał przy potwierdzonej infekcji
Badania pokazały, że komórki tuft nie działają jak prosty włącznik. W pierwszych chwilach po wykryciu pasożyta wyrzucają jedynie krótką „pulsację” acetylocholiny. To zbyt słaby sygnał, żeby na serio zaalarmować mózg i mocno zahamować apetyt.
Dopiero gdy reakcja immunologiczna się rozkręca, liczba komórek tuft w jelicie rośnie. Wtedy produkcja acetylocholiny staje się bardziej ciągła i intensywna. Taki przedłużony sygnał w końcu w pełni aktywuje komórki enterochromafinowe i nerw błędny, co prowadzi do wyraźnego spadku chęci jedzenia.
Jelito niejako sprawdza, czy alarm jest prawdziwy. Gdy potwierdzi infekcję, dopiero wtedy wysyła do mózgu mocny komunikat: „zatrzymaj jedzenie, skupimy się na obronie”.
Eksperyment na myszach: blokada sygnału, brak utraty apetytu
Żeby upewnić się, że chodzi właśnie o tę drogę, badacze przeprowadzili doświadczenie na myszach zakażonych pasożytniczymi robakami. Jedna grupa zwierząt miała nienaruszone komórki tuft. Druga – genetycznie zmodyfikowane komórki tuft, które nie potrafiły wytwarzać acetylocholiny.
- Myszy z „normalnymi” komórkami tuft z czasem jadły coraz mniej, w ślad za narastającą infekcją.
- Myszy z zablokowaną produkcją acetylocholiny dalej jadły zwyczajnie, mimo zakażenia.
Wynik jest dość jednoznaczny: droga sygnałowa oparta na acetylocholinie i serotoninie rzeczywiście steruje utratą apetytu podczas infekcji pasożytniczej.
Znaczenie dla chorób przewlekłych jelit i nie tylko
Opisany mechanizm nie ogranicza się do jednorazowego epizodu zatrucia czy zakażenia. Komórki tuft znaleziono też w drogach oddechowych, pęcherzyku żółciowym oraz w niektórych częściach układu rozrodczego. To oznacza, że podobna komunikacja między lokalnymi czujnikami a układem nerwowym może wpływać na wiele różnych dolegliwości.
Zespół jelita drażliwego i przewlekły ból brzucha
Jednym z obszarów, gdzie te wnioski mogą szczególnie zaprocentować, jest zespół jelita drażliwego. Ta diagnoza dotyczy setek milionów pacjentów na świecie, a jej objawy – ból, wzdęcia, zmieniony rytm wypróżnień, nietolerancje pokarmowe – bywają bardzo dokuczliwe i trudne w leczeniu.
Naukowcy przypuszczają, że nieprawidłowo działające komórki tuft i enterochromafinowe mogą brać udział w tym, jak jelita „przesadzają” z wysyłaniem sygnałów bólowych lub nudnościowych do mózgu. Jeśli obwód acetylocholina–serotonina–nerw błędny nadmiernie się uaktywnia, mózg może stale otrzymywać informacje o dyskomforcie, chociaż realne zagrożenie już minęło albo w ogóle nie jest duże.
| Element układu | Rola w jelicie | Możliwy związek z chorobami |
|---|---|---|
| Komórki tuft | Wykrywanie pasożytów i bodźców chemicznych | Nadmierna lub zbyt słaba reakcja obronna jelit |
| Acetylocholina | Przenoszenie sygnału z komórek tuft | Nieprawidłowe hamowanie lub pobudzanie apetytu |
| Komórki enterochromafinowe | Wydzielanie serotoniny | Przewlekłe nudności, ból, zmiany motoryki jelit |
| Serotonina | Aktywacja nerwu błędnego | Zespół jelita drażliwego, zaburzenia łaknienia |
Badanie, opublikowane w prestiżowym czasopiśmie naukowym i współtworzone z uczonymi z Uniwersytetu w Adelajdzie, sugeruje, że ustawienie „gałek” w tym układzie może decydować o tym, czy dana osoba będzie zmagać się z przewlekłymi bólami brzucha lub zaburzeniami apetytu.
Co z tego może wyniknąć dla pacjentów
Choć to wciąż nauka w laboratorium i na modelach zwierzęcych, pomysły na przyszłe terapie nasuwają się same. Jeśli uda się precyzyjnie wpływać na aktywność komórek tuft lub enterochromafinowych, lekarze mogliby w przyszłości:
- łagodzić przewlekły brak apetytu u osób chorych,
- ograniczać napady bólu trzewnego i nudności,
- dostosowywać siłę sygnałów płynących z jelita do mózgu, by nie były ani zbyt słabe, ani nadmierne.
Nie chodzi tu tylko o nowe leki. Sama świadomość, że jelita celowo „wyłączają” apetyt podczas choroby, zmienia sposób patrzenia na objawy. Krótkotrwały spadek łaknienia przy infekcji może być postrzegany jako element strategii obronnej organizmu, a nie wyłącznie problem wymagający natychmiastowego korygowania.
W codziennej praktyce oznacza to, że przy łagodnych infekcjach nie trzeba za wszelką cenę zmuszać się do jedzenia dużych porcji. Wystarczy dbać o nawodnienie, lekkostrawne posiłki, a do pełniejszego żywienia wrócić, gdy organizm sam „odpuści” sygnał alarmowy z jelit. Z drugiej strony długotrwały brak apetytu lub utrata masy ciała zawsze wymaga wizyty u lekarza, bo sygnał z jelit może wówczas świadczyć o głębszym problemie niż przejściowa infekcja.
Najczęściej zadawane pytania
Dlaczego podczas infekcji tracimy apetyt?
To zaplanowana strategia obronna organizmu – jelita wysyłają sygnał do mózga, aby skupić energię na walce z infekcji zamiast trawieniu.
Jakie komórki jelitowe odpowiadają za wyłączanie apetytu?
Komórki tuft wykrywają zagrożenie i wydzielają acetylocholinę, która pobudza komórki enterochromafinowe do wydzielania serotoniny aktywującej nerw błędny.
Czy sygnał z jelit jest natychmiastowy?
Nie, organizm stosuje strategię dwufazową – najpierw krótki impuls testuje, czy zagrożenie jest pewne, dopiero przy potwierdzonej infekcji wysyła mocny sygnał hamujący apetyt.
Czy ten mechanizm może mieć związek z chorobami jelit?
Tak, naukowcy podejrzewają, że nadmierna aktywność tego obwodu może przyczyniać się do zespołu jelita drażliwego i przewlekłych nudności.
Czy należy zmuszać się do jedzenia podczas infekcji?
Przy łagodnych infekcjach nie trzeba – wystarczy nawodnienie i lekkostrawne posiłki. Apetyt wróci, gdy organizm sam odpuści sygnał alarmowy.
Wnioski
Odkryty mechanizm zmienia sposób, jak postrzegamy utratę apetytu podczas choroby – to nie problem do natychmiastowego korygowania, lecz naturalna strategia obronna. W przyszłości precyzyjne oddziaływanie na komórki tuft i enterochromafinowe może pomóc w leczeniu zespołu jelita drażliwego czy przewlekłych zaburzeń apetytu. Na co dzień warto pamiętać, że przy łagodnych infekcjach organizm sam wie, kiedy jeść, a kiedy odpoczywać – wystarczy go słuchać.
Podsumowanie
Naukowcy z Uniwersytetu Kalifornijskiego w San Francisco odkryli, jak jelita komunikują się z mózgiem podczas infekcji, wyłączając apetyt. Kluczową rolę odgrywają komórki tuft i komórki enterochromafinowe, które tworzą łańcuch: pasożyt → acetylocholina → serotonina → nerw błędny → mózg. Sygnał jest dwufazowy – krótki impuls na początku, a dopiero przy potwierdzonej infekcji organizm wysyła mocny komunikat o zatrzymaniu apetytu.