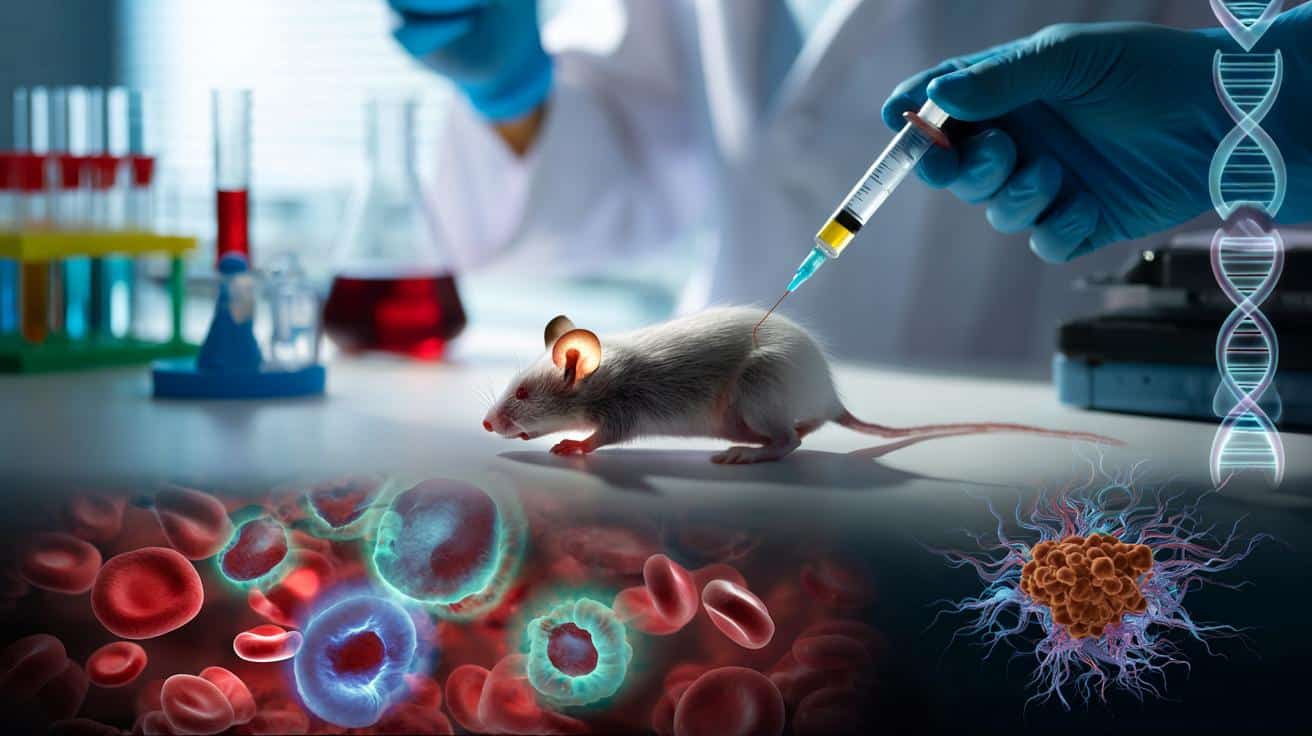
Zastrzyk, który zamienia odporność w broń przeciw rakowi. Na razie u myszy
Onkologia od lat szuka sposobu, by raka skuteczniejsze i dostępniejsze. Tradycyjne terapie CAR-T wymagają pobrania komórek od pacjenta, wielotygodniowej obróbki w laboratorium i kosztownej hospitalizacji. Zespół naukowców z Kalifornii pokazał, że można inaczej – wystarczy jeden zastrzyk, a organizm sam staje się fabryką leku. Wyniki badań na myszach są imponujące: guzy znikają w ciągu dwóch tygodni.
Najważniejsze informacje:
- Jeden zastrzyk wystarczył, by u większości myszy z białaczką choroba zniknęła w ciągu 2 tygodni
- Metoda działa zarówno przy białaczce, jak i szpiczaku plazmocytowym
- U myszy z sarcoma (guzy lite) udało się zmniejszyć wielkość guzów, co jest rzadkością dla terapii CAR-T
- CRISPR-Cas9 precyzyjnie wprowadza gen receptora CAR w konkretne miejsce genomu, minimalizując ryzyko nowotworów wtórnych
- Koszt klasycznej terapii CAR-T w USA wynosi 400-500 tys. dolarów na pacjenta
- Metoda może umożliwić leczenie w mniejszych szpitalach bez wyspecjalizowanych laboratoriów
- Badania kliniczne na ludziach mogą potrwać wiele lat
Badania przeprowadzono na myszach z białaczką i innymi typami raka. Po dwóch tygodniach u większości zwierząt nie dało się już wykryć choroby, a organizm sam stał się „fabryką” leku.
Nowy pomysł na CAR‑T: fabryka leku w ciele pacjenta
Od kilku lat onkologia zachwyca się terapiami CAR‑T. To metoda, w której lekarze pobierają od pacjenta jego limfocyty T, czyli wyspecjalizowane białe krwinki. W laboratorium wszczepiają im sztuczny receptor CAR (chimerowy receptor antygenowy), dzięki któremu komórki nauczyć się rozpoznawać i niszczyć raka. Potem zmodyfikowane limfocyty wracają do krwi pacjenta.
Cały proces jest jednak męczący dla chorego i niezwykle kosztowny dla systemu. W Stanach Zjednoczonych rachunek sięga 400–500 tys. dolarów na osobę. Do tego potrzebne są wyspecjalizowane laboratoria i duże ośrodki onkologiczne, a chory przed podaniem komórek przechodzi jeszcze chemioterapię „przygotowującą” szpik.
Zespół Justina Eyquema z Uniwersytetu Kalifornijskiego w San Francisco spróbował pójść zupełnie inną drogą. Zamiast wyjmować limfocyty z organizmu, postanowili przeprogramować je bezpośrednio w krwiobiegu – za pomocą jednej iniekcji zestawu cząstek terapeutycznych.
Organizm zwierzęcia zaczyna działać jak własna fabryka komórek CAR‑T, bez konieczności żmudnej obróbki w laboratorium.
Jak działa ta przełomowa iniekcja przeciw rakowi
System, który opisano w czasopiśmie „Nature”, opiera się na dwóch typach cząstek podawanych dożylnie:
- pierwszy rodzaj przenosi „maszynerię” edycji genów CRISPR‑Cas9 i rozpoznaje krążące we krwi limfocyty T,
- drugi zawiera fragment DNA z instrukcją budowy receptora CAR skierowanego przeciw komórkom nowotworowym.
Po wstrzyknięciu do krwiobiegu cząstki wyszukują limfocyty T. CRISPR‑Cas9 precyzyjnie nacina w ich genomie wybrane miejsce, a następnie w to dokładnie zdefiniowane „okienko” wklejany jest gen receptora CAR. W efekcie powstają komórki CAR‑T, tyle że zrobione bezpośrednio w organizmie, a nie w probówce.
Badacze podkreślają, że ta dokładność ma ogromne znaczenie dla bezpieczeństwa. Obecne terapie często korzystają z wektorów wirusowych, które wprowadzają gen w losowe miejsce genomu. W nielicznych, ale realnych przypadkach może to wywołać drugi nowotwór. Tutaj celowanie w konkretną lokalizację ma zminimalizować takie ryzyko.
Rak krwi zniknął u większości myszy
Eksperymenty na myszach pokazały, jak szybko działa nowa metoda. Jedna iniekcja zestawu cząstek wystarczyła, by u niemal wszystkich zwierząt z białaczką w ciągu dwóch tygodni znikł jakikolwiek wykrywalny ślad choroby. To tempo, którego klasyczne protokoły CAR‑T zwykle nie osiągają bez długich przygotowań.
Co ważne, terapia nie ograniczyła się tylko do jednego typu raka krwi. Ten sam schemat leczenia zadziałał również przy szpiczaku plazmocytowym – kolejnym trudnym nowotworze hematologicznym, który obecnie leczy się m.in. właśnie za pomocą CAR‑T.
Pierwsze sygnały skuteczności wobec guzów litych
Prawdziwym zaskoczeniem był wpływ terapii na nowotwory lite, w tym na sarcoma, czyli agresywne guzy wywodzące się z tkanek miękkich. Klasyczne CAR‑T najczęściej zawodzą w tej grupie chorób, bo guzy lite potrafią tworzyć skomplikowaną barierę ochronną przed komórkami odpornościowymi.
U myszy, którym podano nowy preparat, udało się jednak zmniejszyć wielkość takich guzów. W niektórych narządach nawet 40 procent wszystkich komórek odpornościowych stanowiły świeżo wytworzone komórki CAR‑T. To znaczy, że organizm nie tylko wygenerował terapię samodzielnie, ale zrobił to na masową skalę.
Zmodyfikowane limfocyty T wytworzone bezpośrednio w organizmie wyglądały na sprawniejsze od tych hodowanych w laboratorium.
Czy ta metoda trafi do zwykłych szpitali
Nad projektem pracowali naukowcy z kilku ośrodków – UCSF, Gladstone Institutes, Uniwersytetu Duke i Innovative Genomics Institute, współtworzonego przez laureatkę Nobla Jennifer Doudnę, jedną z kluczowych postaci stojących za CRISPR. Zespół powołał już spółkę Azalea Therapeutics, która ma przygotować przejście od badań na zwierzętach do testów klinicznych u ludzi.
Jeśli terapia potwierdzi skuteczność i bezpieczeństwo u pacjentów, może wywrócić ekonomię leczenia CAR‑T. Zamiast tygodni obróbki komórek w drogich pracowniach, wystarczyłaby pojedyncza iniekcja gotowego preparatu. Dla systemów ochrony zdrowia oznaczałoby to szansę na znaczną obniżkę kosztów i skrócenie kolejek.
| Cecha | Klasyczne CAR‑T | Nowa terapia in vivo |
|---|---|---|
| Miejsce produkcji komórek | Laboratorium poza ciałem | Bezpośrednio w organizmie |
| Czas przygotowania | Kilka tygodni | Jedna iniekcja, efekt w ok. 2 tygodnie (u myszy) |
| Szacunkowy koszt | 400–500 tys. dolarów na pacjenta | Potencjalnie dużo niższy |
| Dostępność | Tylko duże centra onkologiczne | Docelowo także szpitale powiatowe i regionalne |
| Nowotwory lite | Zwykle nieskuteczne | Obiecujące wyniki przy sarcoma u myszy |
Justin Eyquem szacuje, że dzięki takiemu uproszczeniu nawet mniejsze, lokalne szpitale mogłyby zaoferować zaawansowaną terapię genową. Dla wielu chorych oznaczałoby to, że nie muszą już jechać setki kilometrów do wyspecjalizowanych ośrodków, a leczenie byłoby bardziej „szyte na miarę” danego regionu.
Droga do zastosowania u ludzi wciąż długa
Aktualnie amerykańska FDA dopuściła do użycia siedem terapii CAR‑T, wszystkie stosowane w leczeniu nowotworów krwi. Żadna nie radzi sobie jeszcze skutecznie z guzami litymi, choć to właśnie one odpowiadają za ogromną większość diagnoz onkologicznych na świecie. Stąd tak duże zainteresowanie wynikami uzyskanymi przy sarcoma u myszy.
Przeniesienie tej technologii do gabinetów onkologicznych wymaga jednak serii żmudnych badań. Naukowcy muszą pokazać, że edycja genomu limfocytów T w ludzkim organizmie jest nie tylko skuteczna, ale i przewidywalna na długą metę. Każda niekontrolowana zmiana mogłaby wywołać ciężkie skutki uboczne, włącznie z rozwojem nowych nowotworów czy groźnych reakcji immunologicznych.
Co może pójść nie tak
Przy tak inwazyjnym podejściu lista wyzwań jest długa. Badacze muszą bacznie śledzić między innymi:
- ryzyko nadmiernej reakcji odpornościowej po nagłym pojawieniu się dużej liczby agresywnych limfocytów,
- ewentualne „pomyłki” CRISPR, czyli cięcia genu w nieplanowanych miejscach,
- długoterminowe zmiany w układzie odpornościowym – czy organizm nie zacznie atakować zdrowych tkanek,
- możliwość ucieczki części komórek nowotworowych spod nadzoru zmodyfikowanej odporności.
Każdy z tych punktów będzie analizowany w kolejnych fazach badań klinicznych, które zwykle rozciągają się na wiele lat. Dopiero po ich zakończeniu regulatorzy zadecydują, czy terapia może trafić do rutynowego użycia.
Co ta terapia może oznaczać dla pacjentów
Dla osoby z rakiem krwi różnica między miesięcznym oczekiwaniem na komórki CAR‑T a jednorazową iniekcją może mieć bardzo realne konsekwencje. W wielu przypadkach choroba w tym czasie postępuje, a stan chorego się pogarsza. Szybsze wdrożenie leczenia zwiększa szansę, że organizm wytrzyma intensywną odpowiedź immunologiczną związaną z terapią.
Dodatkowo mniejsza złożoność procedury daje szansę na obniżenie kosztów nie tylko samego preparatu, lecz także całej otoczki – hospitalizacji, transportu, konsultacji w wyspecjalizowanych centrach. To może przełożyć się na lepszy dostęp pacjentów z mniej zamożnych krajów, w tym potencjalnie z Europy Środkowo‑Wschodniej.
CRISPR, CAR‑T i granice medycyny personalizowanej
Nowa metoda łączy dwie rewolucyjne technologie współczesnej medycyny: edycję genów CRISPR‑Cas9 i immunoterapię CAR‑T. Z technicznego punktu widzenia to naturalny krok naprzód – zamiast modyfikować komórki na zewnątrz, lekarze uczą się programować je „na miejscu”.
Jeśli podejście się sprawdzi, podobne koncepcje mogą pojawić się również w leczeniu innych chorób, np. wrodzonych defektów odporności czy niektórych schorzeń autoimmunologicznych. Ta sama logika – precyzyjna ingerencja w genom konkretnych komórek w organizmie – otwiera drzwi do wielu zastosowań, choć każde z nich będzie wymagało osobnych, żmudnych badań.
Dla pacjenta z nowotworem kluczowe pozostaje jedno pytanie: czy lekarz w realnym szpitalu będzie mógł za kilka czy kilkanaście lat przepisać taką iniekcję jak zwykły lek. Dzisiejsze doświadczenia na myszach pokazują, że kierunek jest obiecujący. Odpowiedź zależy już od tego, jak nauka poradzi sobie z równoważeniem skuteczności, bezpieczeństwa i kosztów w drodze od laboratorium do sali onkologicznej.
Najczęściej zadawane pytania
Czy nowa terapia CAR-T jest już dostępna dla pacjentów?
Nie, metoda została przetestowana tylko na myszach. Przed wprowadzeniem do kliniki potrzebne są wieloletnie badania kliniczne potwierdzające bezpieczeństwo i skuteczność u ludzi.
Jak działa zastrzyk zamieniający organizm w fabrykę leku?
Dwie cząstki podawane dożylnie – pierwsza przenosi system CRISPR-Cas9 do limfocytów T, druga zawiera gen receptora CAR. CRISPR precyzyjnie nacina genom i wkleja instrukcję budowy receptora zwalczającego raka.
Czy terapia działa również na guzy lite?
Tak, badania na myszach wykazały skuteczność przy sarcoma – guzach lite wywodzących się z tkanek miękkich. To istotne, bo klasyczne CAR-T zwykle zawodzą przy guzach litych.
Jakie są potencjalne ryzyka nowej terapii?
Główne wyzwania to: nadmierna reakcja odpornościowa, nieprecyzyjne cięcia CRISPR, długoterminowe zmiany w układzie odpornościowym oraz ryzyko ucieczki komórek nowotworowych spod nadzoru.
Ile może kosztować nowa terapia i kiedy będzie dostępna?
Szacunkowy koszt będzie znacznie niższy niż obecne 400-500 tys. dolarów, ale dokładne dane poznamy po badaniach klinicznych. Do rutynowego użycia może minąć kilka lub kilkanaście lat.
Wnioski
Choć do sukcesu w leczeniu ludzi jeszcze daleka droga, kierunek jest jasny. Ta technologia może sprawić, że za kilka czy kilkanaście lat zastrzyk przeciw rakowi będzie tak prosty jak dzisiejsze szczepienie. Dla pacjentów z nowotworami krwi oznacza to nadzieję na szybsze, tańsze i mniej inwazyjne leczenie. Najważniejsze przesłanie: nauka nie stoi w miejscu – granice tego, co możliwe, przesuwają się z każdym badaniem.
Podsumowanie
Naukowcy z Uniwersytetu Kalifornijskiego w San Francisco opracowali przełomową metodę produkcji komórek CAR-T bezpośrednio w organizmie pacjenta za pomocą jednego zastrzyku. Badania na myszach wykazały, że zaledwie dwie tygodnie po iniekcji guzy raka krwi zniknęły niemal całkowicie. Nowa technologia może zrewolucjonizować dostępność i koszty leczenia nowotworów.