zdrowie
bioinżynieria, komórki macierzyste, medycyna, nauka, nowoczesne technologie, przełyk, przeszczep, zdrowie
Joanna Sie�kiewicz
2 miesiące temu
Przełom w medycynie: naukowcy wyhodowali działający fragment przełyku z komórek świni
W świecie nowoczesnej medycyny granica między naturą a technologią niemal całkowicie się zaciera. Naukowcy z University College London właśnie udowodnili, że potrafią „zaprojektować” i wyhodować w pełni funkcjonalny fragment przełyku, wykorzystując do tego jedynie biologiczne rusztowanie i komórki biorcy. To nie jest tylko kolejny eksperyment laboratoryjny, lecz realna nadzieja dla pacjentów, dla których dotychczasowe metody leczenia były niezwykle obciążające i ryzykowne.
Najważniejsze informacje:
- Badacze z UCL skutecznie wszczepili zwierzętom przełyk wyhodowany z ich własnych komórek.
- Metoda opiera się na biologicznym rusztowaniu z tkanki świni i komórkach macierzystych pacjenta.
- Pięć z ośmiu testowanych zwierząt wróciło do normalnego jedzenia i prawidłowo przybierało na wadze.
- Nowy fragment narządu wykazuje aktywność mięśniową i nerwową, pracując jak naturalny przełyk.
- Testy na ludziach mogą rozpocząć się w ciągu najbliższych 3-4 lat.
Miniaturowe świnie z laboratoryjnie wyhodowanymi fragmentami przełyku wróciły do normalnego jedzenia.
Dla części dzieci i dorosłych to może być kwestia życia.
Badacze z University College London jako pierwsi skutecznie wszczepili zwierzętom odcinek przełyku wyhodowany z ich własnych komórek. Testy trwały kilka miesięcy i pokazały, że nowa tkanka nie tylko się przyjęła, ale też zaczęła pracować jak prawdziwy narząd.
Przeczytaj również: Przełom w Japonii: pierwsza terapia komórkami macierzystymi na Parkinsona zatwierdzona
Dlaczego naprawa przełyku jest tak trudna
Przełyk wydaje się prosty: to tylko „rura”, która przenosi jedzenie z gardła do żołądka. W praktyce to bardzo złożony narząd. Musi skoordynować ruchy mięśni, reagować na bodźce nerwowe i wytrzymywać ciągłe rozciąganie oraz kontakt z jedzeniem i płynami.
Chirurdzy od lat próbują ratować pacjentów z ciężkimi wadami tego odcinka układu pokarmowego. Stosują m.in. przeszczepy fragmentu żołądka lub jelita. Te metody ratują życie, ale często wiążą się z powikłaniami, długą rehabilitacją i brakiem pełnej sprawności. Stąd ogromna presja, by stworzyć żywy, działający „zamiennik” przełyku.
Przeczytaj również: Leki GLP‑1: z terapii otyłości do nadziei dla osób z nałogami
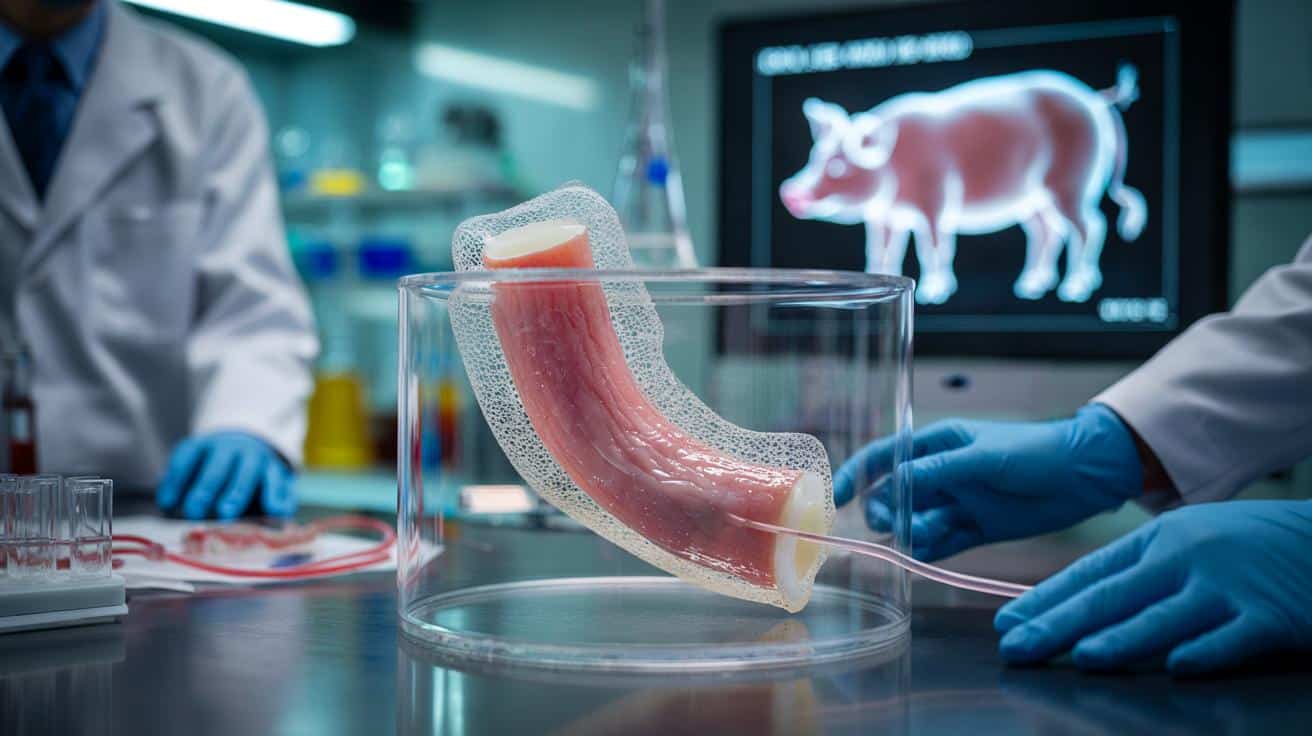
Nowa technika polega na zbudowaniu biologicznego rusztowania z tkanki zwierzęcej i „obsadzeniu” go komórkami pacjenta, tak by powstał przełyk zdolny rosnąć razem z organizmem.
Jak z tkanki świni powstaje nowe rusztowanie przełyku
Zespół kierowany przez Paolo De Coppiego sięgnął po bioinżynierię. Na początku pobrano przełyk od świni. Następnie z narządu usunięto wszystkie żywe komórki, pozostawiając jedynie tzw. macierz pozakomórkową – coś w rodzaju naturalnej, białkowej konstrukcji narządu.
Taka „pusta” struktura zachowuje kształt i układ warstw przełyku, ale nie zawiera elementów, które mogłyby wywołać silną reakcję odpornościową po przeszczepie. To gotowe rusztowanie, które można ponownie zasiedlić komórkami.
Przeczytaj również: Dlaczego wiele osób trzyma butelki z wodą wielokrotnego użytku bez dokładnego mycia
Reprogramowanie komórek mini-świń
Kolejny krok był kluczowy. Naukowcy pobrali komórki mięśniowe od tych samych zwierząt, które miały później dostać przeszczep. Komórki przerobiono na komórki macierzyste, zdolne do dalszego różnicowania się w różne typy tkanek potrzebnych w przełyku.
Tak przygotowane komórki wstrzyknięto do rusztowania z przełyku świni. Następnie cały implant trafił do specjalnego bioraktora, w którym przez tydzień panowały warunki zbliżone do organizmu: odpowiednia temperatura, przepływ płynów, kontrolowane odżywianie. W tym czasie komórki zaczęły się organizować, przywierać do macierzy i tworzyć pierwsze struktury mięśniowe.
Cały proces produkcji jednego implantu trwał około dwóch miesięcy. Dla lekarzy zajmujących się dziećmi z długoodcinkową atrezją przełyku to czas, który da się wpasować w realną ścieżkę leczenia.
Osiem mini-świń, jedna technika i sześć miesięcy obserwacji
Gotowe fragmenty przełyku przetestowano u ośmiu miniaturowych świń ważących po około 10 kilogramów. Chirurdzy usunęli u nich po 2,5 centymetra naturalnego przełyku i na to miejsce wszczepili laboratoryjnie wyhodowany odcinek.
Każdy implant owinięto specjalną biodegradowalną siateczką. Taki „opatrunek” miał za zadanie wzmocnić konstrukcję i pobudzić tworzenie naczyń krwionośnych, które są niezbędne, by nowa tkanka mogła żyć i pracować.
Pięć z ośmiu zwierząt przetrwało cały, półroczny okres obserwacji, wróciło do sprawnego połykania i utrzymało prawidłowe przybieranie na wadze.
Co ważne, wszystkie mini-świnie bez komplikacji przeszły pierwsze 30 dni po transplantacji – to najbardziej ryzykowny czas w tego typu zabiegach. U trzech zwierząt pojawiły się problemy zdrowotne, dlatego z przyczyn etycznych zdecydowano o ich uśpieniu przed końcem badania.
Nowa tkanka naprawdę pracuje jak przełyk
Badacze regularnie sprawdzali, jak zachowuje się wszczepiony odcinek. W ciągu trzech miesięcy implanty nie tylko się zrosły z resztą przełyku, ale też zaczęły generować ciśnienie potrzebne do przesuwania pokarmu w stronę żołądka.
Analiza tkanek wykazała obecność aktywnych mięśni, sieci nerwów i rozwiniętego unaczynienia. To oznacza, że nie chodzi o bierną rurkę, ale o funkcjonalny fragment układu pokarmowego.
U części zwierząt pojawiły się zwężenia w miejscu przeszczepu. Lekarze poradzili sobie z tym tak, jak u ludzi: poszerzali przełyk endoskopowo, wprowadzając przez jamę ustną narzędzia i rozciągając zwężony odcinek. Po takich interwencjach zwierzęta dalej jadły samodzielnie.
Największa bariera przed zastosowaniem u ludzi
Choć wyniki na mini-świniach są obiecujące, droga do rutynowego użycia tej metody u pacjentów jest jeszcze długa. Naukowcy skupiają się teraz na dwóch sprawach: długości przeszczepianego odcinka i niezawodności ukrwienia.
- Docelowa długość przeszczepu u człowieka: około 10–15 centymetrów
- Wymóg: stabilna sieć naczyń krwionośnych w całym odcinku
- Cel: implant, który rośnie razem z dzieckiem
- Kluczowe założenie: zastosowanie komórek własnych pacjenta, bez długotrwałej immunosupresji
Im dłuższy fragment przełyku trzeba zastąpić, tym większe ryzyko, że część nowej tkanki nie dostanie wystarczającej ilości krwi i obumrze. Dlatego zespół intensywnie pracuje nad poprawą i kontrolą procesu tworzenia naczyń w całym implancie.
„Gotowe” matryce, personalizowane komórkami pacjenta
Badacze chcą też uporządkować produkcję biologicznych rusztowań. Plan zakłada stworzenie banku oczyszczonych przełyków pochodzenia zwierzęcego. Takie matryce mogłyby czekać w zamrożeniu, a po zakwalifikowaniu dziecka lub dorosłego do zabiegu byłyby szybko „zaszczepiane” jego komórkami.
Taka strategia ma kilka plusów. Po pierwsze, skraca czas przygotowania implantu. Po drugie, eliminuje konieczność stałego przyjmowania silnych leków hamujących odporność, bo komórki pochodzą z organizmu pacjenta. Po trzecie, narząd z takich komórek ma szansę rosnąć i przebudowywać się wraz z dzieckiem, co przy klasycznych przeszczepach jest znacznie trudniejsze.
Co ta technika może zmienić dla pacjentów
Jeśli kolejne doświadczenia przedkliniczne potwierdzą bezpieczeństwo i skuteczność metody, pierwsze testy u ludzi mogą ruszyć za trzy–cztery lata. Na początku zapewne obejmą niewielką grupę dzieci z ciężką, wrodzoną wadą przełyku, dla których obecne opcje leczenia są wyjątkowo obciążające.
W dalszej kolejności z takiej technologii mogliby skorzystać dorośli. Chodzi m.in. o osoby, które straciły fragment przełyku po raku, poparzeniu chemicznym lub ciężkim urazie. Dziś często wymagają wieloetapowych operacji i długiego pobytu w szpitalu. Laboratoryjnie wyhodowany odcinek narządu mógłby ograniczyć liczbę zabiegów i skrócić rekonwalescencję.
| Grupa pacjentów | Główna potrzeba | Potencjalna korzyść z nowej techniki |
|---|---|---|
| Dzieci z wrodzoną wadą przełyku | Bezpieczna rekonstrukcja długiego odcinka | Implant rosnący z dzieckiem, mniej powikłań |
| Dorośli po raku przełyku | Odbudowa usuniętego fragmentu | Mniej inwazyjna alternatywa dla przeszczepu jelita lub żołądka |
| Pacjenci po połknięciu substancji żrących | Naprawa ciężkich uszkodzeń ściany przełyku | Szansa na zachowanie bardziej naturalnej funkcji połykania |
Bioinżynieria narządów – co to właściwie znaczy
Opisane badanie wpisuje się w szybko rozwijającą się dziedzinę, w której lekarze i inżynierowie próbują „projektować” fragmenty ciała. Idea jest stosunkowo prosta: wykorzystać naturalne lub sztuczne rusztowanie, zaszczepić je żywymi komórkami, a następnie w kontrolowanych warunkach doprowadzić do powstania funkcjonalnej tkanki.
W ostatnich latach testowano już w ten sposób m.in. odcinki tchawicy, pęcherz moczowy czy fragmenty skóry. Przełyk jest jednak wyjątkowo wymagający, bo musi działać jak mięśniowa pompa, a nie tylko przewód. Dlatego to badanie przykuwa uwagę lekarzy z wielu specjalizacji – od chirurgów dziecięcych, przez gastroenterologów, po onkologów.
Dla pacjentów i ich rodzin istotne jest też coś jeszcze: mówimy o terapii, która w idealnym scenariuszu opiera się na „własnych” komórkach organizmu. To zmienia rozmowę o ryzyku odrzucenia, dawcy narządu czy długotrwałej farmakoterapii. Zanim jednak rozwiązanie trafi na oddziały szpitalne, potrzebne są dalsze badania nad bezpieczeństwem, długofalową wytrzymałością takiego przełyku i jego zachowaniem w różnych sytuacjach życiowych – od karmienia niemowlęcia po intensywny wysiłek u dorosłego.
Najczęściej zadawane pytania
Na czym polega nowatorska metoda hodowli przełyku?
Wykorzystuje się oczyszczone z komórek biologiczne rusztowanie od świni, które następnie zasiedla się komórkami macierzystymi pacjenta i hoduje w specjalnym bioreaktorze.
Kto w pierwszej kolejności skorzysta z tej technologii?
Główną grupą docelową są dzieci z wrodzoną atrezją przełyku oraz dorośli po operacjach onkologicznych lub oparzeniach chemicznych.
Jakie są największe zalety tej metody w porównaniu do tradycyjnych przeszczepów?
Największą zaletą jest wykorzystanie własnych komórek pacjenta, co eliminuje ryzyko odrzucenia oraz konieczność przyjmowania leków immunosupresyjnych.
Kiedy nowa metoda może trafić do szpitali?
Jeśli dalsze badania przedkliniczne potwierdzą bezpieczeństwo techniki, pierwsze testy kliniczne na ludziach mogą ruszyć za około 3 do 4 lat.
Wnioski
Postęp w bioinżynierii narządów sugeruje, że wkrótce odejdziemy od problematycznych przeszczepów fragmentów żołądka na rzecz personalizowanych implantów. Kluczowym wnioskiem jest to, że medycyna regeneracyjna oferuje rozwiązanie, które rośnie wraz z dzieckiem i eliminuje ryzyko odrzucenia tkanki. Warto śledzić te badania, gdyż mogą one zdefiniować nowy standard opieki chirurgicznej i onkologicznej w najbliższej dekadzie.
Podsumowanie
Naukowcy z University College London dokonali przełomu, wszczepiając świniom fragmenty przełyku wyhodowane w laboratorium z ich własnych komórek. Nowa tkanka nie tylko się przyjęła, ale w pełni przejęła funkcje narządu, co otwiera drogę do rewolucji w leczeniu wad wrodzonych i nowotworów u ludzi.