Przełom w leczeniu Parkinsona: Japonia dopuszcza terapię z komórek macierzystych
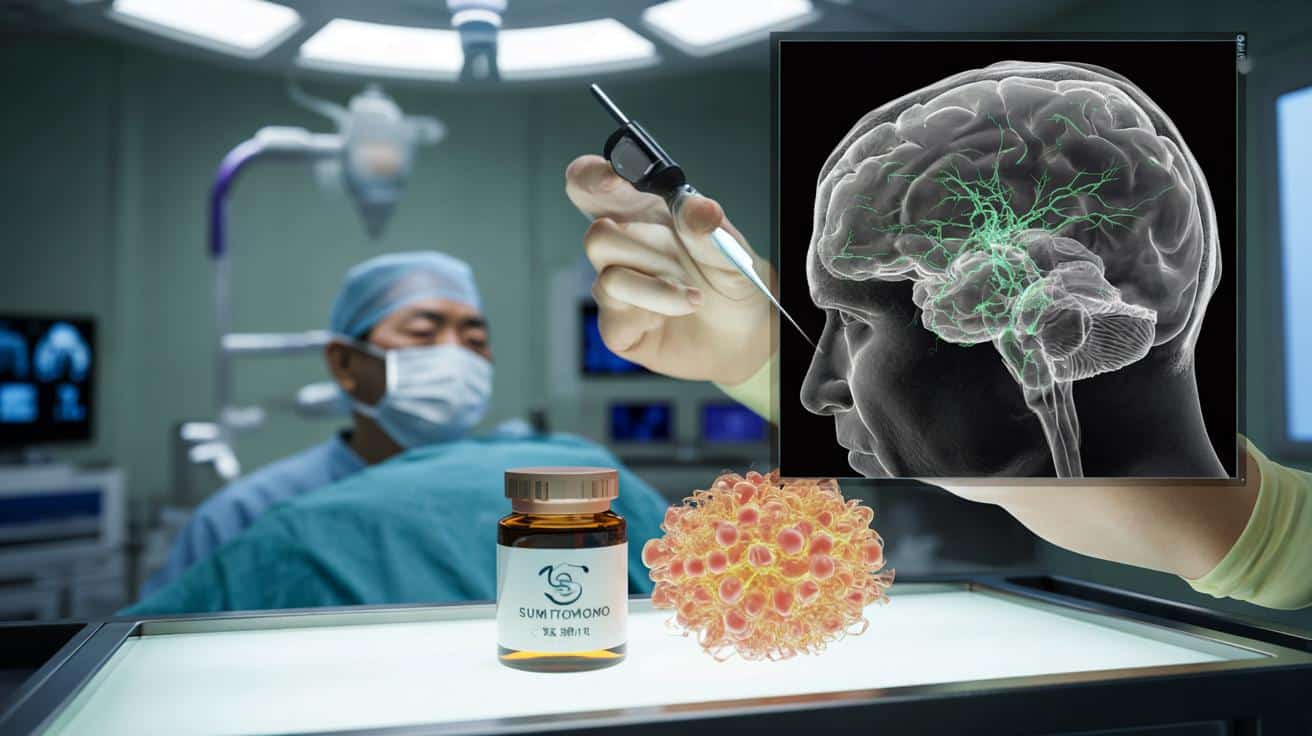
To może być jedna z najważniejszych decyzji w historii neurologii. 6 marca 2026 roku japońska firma Sumitomo Pharma otrzymała zgodę na wytwarzanie i sprzedaż preparatu Amchepry – pierwszego na świecie leku na chorobę Parkinsona opartego na komórkach macierzystych typu iPS. Choć terapia nie wylecza choroby całkowicie, może realnie spowalniać jej przebieg i poprawiać codzienne funkcjonowanie części pacjentów.
Najważniejsze informacje:
- Amchepry to pierwszy na świecie dopuszczony do obrotu lek na chorobę Parkinsona oparty na komórkach iPS
- Lek został opracowany przez japońską firmę Sumitomo Pharma
- W badaniu wzięło udział 7 pacjentów w wieku 50-69 lat
- U 4 z 7 pacjentów zaobserwowano poprawę objawów ruchowych
- Obserwacja trwała 2 lata bez poważnych działań niepożądanych
- Podawano 5-10 milionów komórek iPS zróżnicowanych do neuronów dopaminergicznych
- Zgodę wydano w ramach specjalnej procedury przyspieszonego dopuszczania terapii regeneracyjnych
- Preparat może być sprzedawany przez maksymalnie 7 lat
- ReHeart (dla niewydolności serca) również otrzymał zgodę w Japonii
To decyzja, na którą środowisko neurologów i biotechnologów czekało od dekad. Terapia nie wylecza jeszcze całkowicie choroby, ale ma realnie spowalniać jej przebieg i poprawiać codzienne funkcjonowanie części pacjentów.
Nowy lek Amchepry: co dokładnie zatwierdzono w Japonii
6 marca 2026 roku japońska firma Sumitomo Pharma ogłosiła, że otrzymała zgodę na wytwarzanie i sprzedaż preparatu o nazwie Amchepry. To pierwszy na świecie dopuszczony do obrotu lek przeciw chorobie Parkinsona oparty na komórkach macierzystych typu iPS.
Terapia Amchepry polega na podaniu do mózgu pacjenta milionów komórek macierzystych, wcześniej „przestawionych” na rozwój w kierunku neuronów dopaminergicznych, czyli tych, które masowo obumierają w chorobie Parkinsona.
W badaniu, na podstawie którego władze japońskie wydały zgodę, wzięło udział 7 pacjentów w wieku 50–69 lat. Każdy z nich otrzymał od 5 do 10 milionów komórek iPS wszczepionych bezpośrednio w odpowiedni obszar mózgu. Obserwacja trwała dwa lata. Nie odnotowano poważnych działań niepożądanych, a u czterech osób zaobserwowano poprawę objawów ruchowych.
Czym są komórki macierzyste i dlaczego budzą takie nadzieje
Komórki macierzyste to komórki „startowe” organizmu. Same jeszcze nie są wyspecjalizowane, ale potrafią przekształcić się w różne typy tkanek i jednocześnie się odnawiać. W naturze występują w kilku formach, różniących się zakresem możliwości.
| Typ komórek macierzystych | Skąd pochodzą | Do czego mogą się rozwinąć |
|---|---|---|
| Unipotentne | Niektóre tkanki dorosłego organizmu (np. skóra) | Tylko w jeden konkretny typ komórki, ale dobrze się odnawiają |
| Multipotentne | Płód i dorosły organizm | W kilka spokrewnionych typów, np. wszystkie komórki krwi |
| Pluripotentne | Bardzo wczesny zarodek | W ponad 200 typów komórek z większości tkanek |
| Totipotentne | Zapłodniona komórka jajowa w pierwszych dniach | W każdy rodzaj komórki, łącznie z możliwością stworzenia całego organizmu |
Dla medycyny te właściwości to złoto. W teorii można na przykład:
- regenerować uszkodzone tkanki po urazach lub udarach,
- hodować komórki do przeszczepów zamiast pobierać je od dawców,
- opracowywać terapie komórkowe zastępujące chore lub obumarłe komórki pacjenta.
Długie lata największą przeszkodą były kwestie etyczne. Najbardziej „elastyczne” komórki pochodziły z bardzo wczesnych zarodków, co wywoływało gorące spory. Przełom nastąpił w 2006 roku dzięki pracy japońskiego naukowca Shinyi Yamanaki.
IPS – komórki, które cofają się w czasie
Yamanaka pokazał, że dorosłe komórki – na przykład skórne – można przeprogramować tak, by zachowywały się jak młode komórki pluripotentne. Te komórki nazwano iPS (induced pluripotent stem cells, czyli indukowane pluripotentne komórki macierzyste). Za to odkrycie badacz otrzymał Nagrodę Nobla z medycyny w 2012 roku.
Dzięki komórkom iPS lekarze nie muszą już sięgać po tkanki płodowe czy zarodkowe. Mogą teoretycznie stworzyć „młodą” komórkę z materiału pobranego od dorosłego pacjenta.
To właśnie ten typ komórek stanowi podstawę zatwierdzonej w Japonii terapii Amchepry. Komórki iPS są najpierw przygotowywane w laboratorium, a następnie ukierunkowywane tak, aby rozwinęły się w neurony dopaminergiczne – dokładnie takie, które niszczy choroba Parkinsona.
Choroba Parkinsona: co dzieje się w mózgu
Choroba Parkinsona należy do grupy chorób neurodegeneracyjnych. W praktyce oznacza to stopniową śmierć określonych neuronów w mózgu. W tym przypadku najbardziej cierpią neurony dopaminergiczne, odpowiedzialne za produkcję dopaminy – substancji chemicznej potrzebnej do płynnego sterowania ruchami.
Gdy dopaminy zaczyna brakować, pojawiają się typowe objawy:
- drżenie rąk i nóg w spoczynku,
- spowolnienie ruchów,
- sztywność mięśni,
- problemy z utrzymaniem równowagi,
- trudności z pisaniem, jedzeniem, ubieraniem się.
Obecne leki łagodzą te objawy, głównie przez dostarczanie dopaminy lub naśladowanie jej działania, ale nie zatrzymują samego procesu obumierania neuronów. Z czasem ich skuteczność maleje, a dawki trzeba zwiększać, co rodzi skutki uboczne.
Dlaczego lekarze od dawna marzyli o terapii z komórkami macierzystymi
Już w latach 80. naukowcy próbowali zastępować obumarłe neurony dopaminergiczne komórkami pochodzącymi z tkanek płodowych. Część pacjentów faktycznie odczuwała poprawę ruchów, czasem utrzymującą się kilkanaście lat. U innych efektu nie było albo pojawiały się bardzo dokuczliwe, mimowolne ruchy.
Te próby miały kilka poważnych problemów: ogromne rozbieżności wyników, trudności z dostępnością tkanek oraz ostry spór etyczny wokół materiału płodowego. Era komórek iPS otworzyła drogę do bardziej powtarzalnego, kontrolowanego i potencjalnie lepiej akceptowalnego społecznie podejścia.
Jak wyglądało badanie, na podstawie którego dopuszczono Amchepry
W japońskim badaniu pilotażowym wzięło udział zaledwie siedem osób. To bardzo mała grupa, ale w terapiach komórkowych pierwszym celem jest sprawdzenie bezpieczeństwa.
Przez dwa lata obserwacji u żadnej z siedmiu osób nie stwierdzono poważnych działań niepożądanych, w tym nowotworów, których najbardziej obawiają się eksperci przy częstszym dzieleniu się komórek.
Wyniki można streścić następująco:
- 7 pacjentów po 50. roku życia,
- podanie 5–10 milionów komórek iPS zróżnicowanych do neuronów dopaminergicznych,
- obserwacja stanu pacjentów przez 24 miesiące,
- brak poważnych skutków ubocznych,
- u 4 pacjentów zauważalna poprawa objawów ruchowych.
Na tej podstawie Japonia uruchomiła specjalną procedurę przyspieszonego dopuszczania terapii regeneracyjnych. Amchepry może być sprzedawany przez maksymalnie siedem lat, w tym czasie firma ma obowiązek prowadzić dalsze badania i gromadzić dane o skuteczności oraz bezpieczeństwie.
Entuzjazm miesza się z ostrożnością
Część lekarzy i badaczy cieszy się, że po raz pierwszy realni pacjenci dostaną dostęp do terapii komórkowej nie tylko w ramach badań klinicznych, lecz także jako zatwierdzonego leczenia. Dla wielu osób z zaawansowaną chorobą Parkinsona może to być szansa na odzyskanie choć częściowej sprawności.
Jednocześnie w środowisku naukowym pojawiają się głosy ostrzegające przed zbyt szybkim wdrażaniem tak złożonych terapii. Główne obawy dotyczą:
- ryzyka rozwoju guzów w miejscu podania komórek,
- braku pełnych danych o długoterminowych skutkach,
- konieczności bardzo precyzyjnego doboru pacjentów,
- dużych kosztów terapii, które mogą ograniczyć jej dostępność.
To niejedyna terapia regeneracyjna dopuszczona ostatnio w Japonii. Zielone światło otrzymał także preparat ReHeart opracowany przez firmę Cuorips, przeznaczony dla pacjentów z niewydolnością serca. Oba produkty mają trafić do pierwszych chorych jeszcze w tym roku.
Co ta decyzja może oznaczać dla pacjentów w Polsce
Na razie Amchepry jest zatwierdzony wyłącznie w Japonii i w systemie regulacyjnym tego kraju. To nie oznacza, że od jutra będzie dostępny w Europie. Unia Europejska i inne regiony mają własne wymagania dotyczące badań i procedur bezpieczeństwa.
Mimo to ruch Japonii działa jak katalizator. Firmy farmaceutyczne i ośrodki badawcze na całym świecie zyskują mocny argument, by przyspieszyć własne programy terapeutyczne z komórkami iPS. Jeśli kolejne badania potwierdzą korzyści dla większej grupy pacjentów, presja społeczna na dostęp do podobnych terapii będzie tylko rosnąć.
Dla polskich pacjentów najbliższe lata mogą oznaczać więcej rekrutacji do badań klinicznych oraz rozwój krajowych programów w obszarze terapii komórkowych, także w neurologii.
Warto przy tym pamiętać, że nawet najbardziej zaawansowane terapie komórkowe raczej nie cofną zmian, które już zaszły w mózgu. Bardziej realistyczny scenariusz to spowolnienie postępu choroby i poprawa jakości życia – mniejsze drżenia, większa samodzielność, lepsza kontrola ruchów.
Chorzy i ich bliscy mogą też spodziewać się szerszej dyskusji o tym, jak etycznie i bezpiecznie korzystać z komórek macierzystych. Wiele prywatnych klinik na świecie już teraz oferuje „cudowne” terapie za ogromne pieniądze, często bez solidnych dowodów naukowych. Zatwierdzenie Amchepry może paradoksalnie zwiększyć zarówno liczbę rzetelnych badań, jak i ryzykownych, komercyjnych obietnic.
Dla osób żyjących z chorobą Parkinsona wiadomość z Japonii to sygnał, że badania nad terapiami przyczynowymi wreszcie wychodzą z fazy czysto eksperymentalnej. Wciąż potrzeba czasu, by odpowiedzieć na pytania o skuteczność długoterminową, bezpieczeństwo i dostępność. Sam fakt, że pierwsza tego typu terapia trafiła do oficjalnego obiegu, zmienia jednak perspektywę całej dziedziny neurologii i medycyny regeneracyjnej.
Najczęściej zadawane pytania
Co to jest Amchepry i dlaczego jest przełomowe?
Amchepry to pierwszy na świecie dopuszczony do obrotu lek na chorobę Parkinsona oparty na komórkach macierzystych iPS. Oznacza to, że w medycynie pojawiła się nowa kategoria terapii regeneracyjnych.
Na czym polega mechanizm działania terapii Amchepry?
Terapia polega na podaniu do mózgu pacjenta 5-10 milionów komórek iPS, które zostały ukierunkowane tak, aby rozwinęły się w neurony dopaminergiczne – te, które obumierają w chorobie Parkinsona.
Jakie były wyniki badania klinicznego?
U 4 z 7 pacjentów zaobserwowano poprawę objawów ruchowych, a przez 2 lata obserwacji nie odnotowano poważnych działań niepożądanych, w tym nowotworów.
Czy Amchepry jest dostępny w Polsce?
Na razie lek jest zatwierdzony wyłącznie w Japonii. Unia Europejska i Polska mają własne wymagania regulacyjne, więc dostępność w Polsce wymaga osobnej procedury dopuszczenia.
Wnioski
Choć to przełomowe osiągnięcie, polscy pacjenci nie mogą jeszcze liczyć na dostęp do tej terapii. Amchepry wymaga dalszych badań i procedury rejestracyjnej w Europie. Jednak japońska decyzja z pewnością przyspieszy prace nad podobnymi terapiami na całym świecie. Dla osób z zaawansowaną chorobą Parkinsona to sygnał, że medycyna regeneracyjna wychodzi z fazy eksperymentalnej – warto śledzić rozwój badań klinicznych i być przygotowanym na nowe możliwości leczenia w najbliższych latach.
Podsumowanie
Japońskie władze dopuściły do obrotu pierwszy na świecie lek na chorobę Parkinsona oparty na komórkach macierzystych iPS. Terapia Amchepry polega na podaniu do mózgu pacjenta milionów komórek, które wcześniej zostały przestawione na rozwój w kierunku neuronów dopaminergicznych. W badaniu pilotażowym siedmiu pacjentów u czterech osób zaobserwowano poprawę objawów ruchowych.