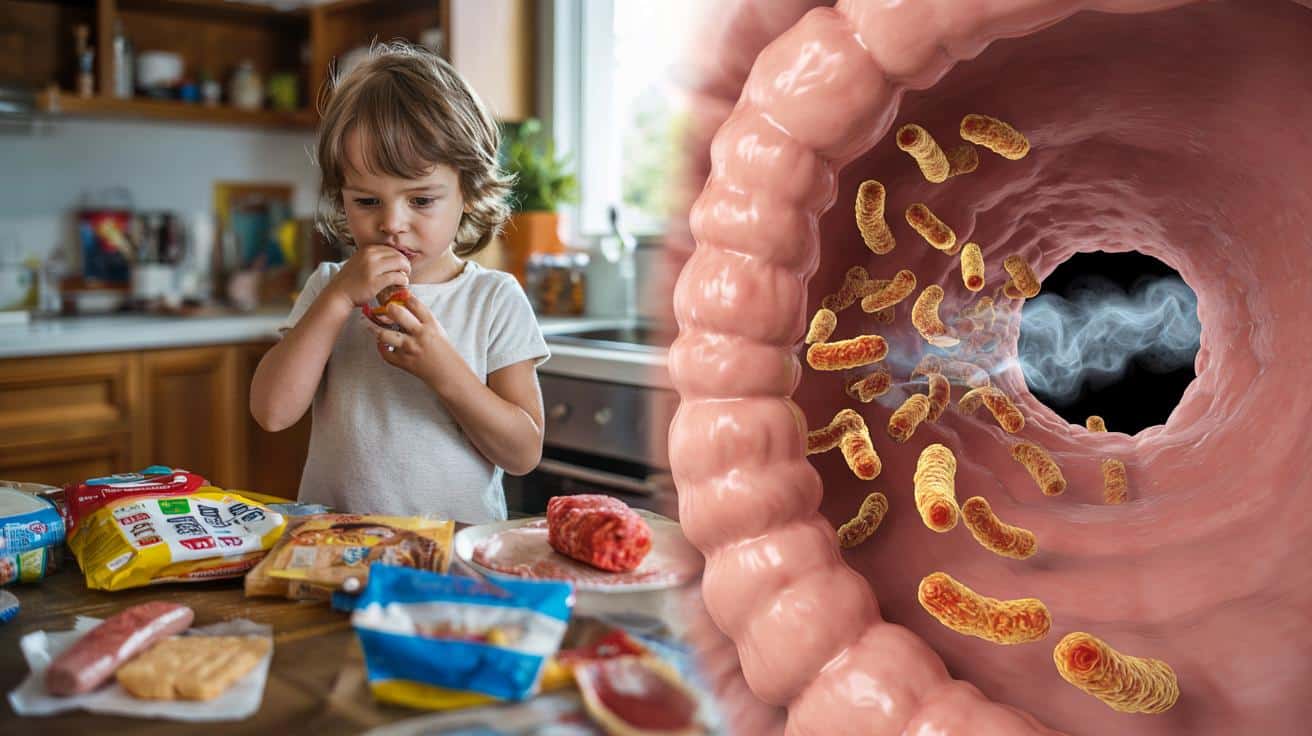
Bakteria z dzieciństwa a rak jelita grubego u młodych – nowe badania i profilaktyka
Nowe badania sugerują, że zwykła bakteria jelitowa u dziecka może po cichu rozpocząć proces, który po dekadach zakończy się rakiem jelita grubego.
Najważniejsze informacje:
- Liczba zachorowań na raka jelita grubego u osób poniżej 40. roku życia gwałtownie rośnie w krajach zachodnich.
- Toksyna kolibaktyna wytwarzana przez szczepy E. coli z wyspą pks bezpośrednio uszkadza DNA komórek jelita.
- Mutacje typowe dla działania kolibaktyny występują w guzach młodych dorosłych trzykrotnie częściej niż u osób starszych.
- Bakteria zasiedla jelita już w pierwszych latach życia, a proces nowotworowy może rozwijać się po cichu przez 20–30 lat.
- Istnieje szansa na stworzenie testów kału wykrywających niebezpieczne szczepy bakterii u dzieci i młodych dorosłych.
- Dieta bogata w błonnik i niskoprzetworzoną żywność może osłabić szkodliwe działanie toksyny bakteryjnej.
Naukowcy z kilku krajów przeanalizowali setki guzów jelita grubego i znaleźli w nich ten sam ślad genetyczny. Wszystko wskazuje na toksynę produkowaną przez część szczepów bakterii Escherichia coli, obecną w jelitach milionów dzieci z krajów rozwiniętych.
Niepokojący wzrost raka jelita grubego u młodych dorosłych
Przez lata rak jelita grubego kojarzył się głównie z osobami po pięćdziesiątce. Statystyki z ostatnich dwóch dekad pokazują jednak inny obraz. W wielu krajach zachodnich liczba zachorowań u dorosłych poniżej 40. roku życia rośnie w tempie, którego epidemiolodzy wcześniej nie obserwowali.
W Stanach Zjednoczonych liczba przypadków w tej grupie wiekowej mniej więcej podwaja się co dziesięć lat. Co szczególnie niepokoi lekarzy, młodzi pacjenci często nie mają klasycznych czynników ryzyka: nie występują u nich rodzinne obciążenia, nie zawsze mają nadwagę czy choroby metaboliczne, prowadzą też względnie aktywny tryb życia.
Przeczytaj również: Bakteria w jelitach dziecka może po latach wywołać raka jelita grubego
Podobne tendencje widać w Wielkiej Brytanii i Australii. Tam odsetek tzw. wczesnych nowotworów jelita grubego należy do najwyższych. Z kolei Indie czy część krajów Ameryki Łacińskiej notują u młodych dorosłych znacznie niższe wskaźniki. Taka mapa zachorowań nie pasuje do prostego wyjaśnienia genetycznego.
Różnice między krajami o podobnej puli genów, a zupełnie innym stylem życia, wyraźnie kierują uwagę badaczy w stronę czynników środowiskowych i składu mikrobioty jelitowej.
W centrum zainteresowania znalazła się dieta pełna wysoko przetworzonej żywności, duża ilość cukru i czerwonego mięsa, mała podaż błonnika oraz przewlekły stres. Do tego dochodzi rola bakterii zamieszkujących jelita, które mogą wytwarzać zarówno substancje ochronne, jak i szkodliwe dla DNA.
Przeczytaj również: Ta bakteria w jelitach dziecka może po latach wywołać raka jelita
Ogromna analiza guzów odsłania specyficzny „podpis” w DNA
Aby zrozumieć, co różni nowotwory młodych i starszych pacjentów, międzynarodowy zespół badawczy przeanalizował 981 genomów guzów jelita grubego z 11 krajów. To jedna z największych tego typu prac, w której skupiono się na precyzyjnym porównaniu wzorów mutacji w DNA.
Okazało się, że guzy u chorych przed czterdziestką częściej zawierają charakterystyczny zestaw uszkodzeń materiału genetycznego. Tę „sygnaturę” naukowcy połączyli z działaniem konkretnej toksyny – kolibaktyny, produkowanej przez niektóre szczepy bakterii Escherichia coli.
Przeczytaj również: Jelitowa bakteria może uruchamiać raka jelita grubego już w dzieciństwie
Escherichia coli kojarzy się głównie z zatruciami pokarmowymi, ale większość szczepów żyje w jelicie spokojnie i nie sprawia kłopotów. Część z nich ma jednak w genomie specjalny fragment, tzw. wyspę pks, odpowiedzialną za produkcję kolibaktyny. To właśnie ta cząsteczka okazuje się wyjątkowo groźna dla DNA komórek jelita.
Kolibaktyna tworzy mostki między dwoma nićmi DNA i wywołuje trudne do naprawy pęknięcia chromosomów. Gdy proces naprawy się nie powiedzie lub dojdzie do niego z błędami, w komórce pozostają mutacje. Jeśli nagromadzą się w kluczowych genach kontrolujących podziały komórkowe, mogą rozpocząć proces nowotworzenia.
Badanie wykazało, że mutacje typowe dla działania kolibaktyny występują w guzach młodych dorosłych ponad trzykrotnie częściej niż u osób starszych.
Co więcej, kraje z najwyższym odsetkiem wczesnych nowotworów jelita grubego mają też najwięcej guzów z takim „podpisem” uszkodzeń DNA. Ta zbieżność sugeruje, że rola toksyny bakteryjnej nie jest przypadkowa, lecz realnie napędza epidemię nowotworów w młodszym wieku.
Bakteria zasiedla jelita już w dzieciństwie
Kluczowa informacja z badań dotyczy momentu pierwszego kontaktu z bakteriami produkującymi kolibaktynę. Naukowcy wskazują, że szczepy E. coli z wyspą pks pojawiają się w jelicie już w pierwszych latach życia. Szacuje się, że taką bakterię może mieć w jelitach nawet około 40 procent dzieci w Stanach Zjednoczonych i Wielkiej Brytanii.
Dla dziecka nie oznacza to od razu choroby. Mały organizm zwykle funkcjonuje normalnie, nie występują bóle brzucha, krwawienia ani inne sygnały alarmowe. Tymczasem w tle toksyna przez lata wykonuje swoją pracę – uszkadza pojedyncze komórki nabłonka jelita.
Każde takie uszkodzenie zostawia ślad w DNA. Komórka, której naprawa nie powiodła się idealnie, pozostaje z jedną lub kilkoma mutacjami. Z czasem zmienione komórki dzielą się i przekazują dalej wadliwy materiał genetyczny. Po 20–30 latach w jelicie może powstać polip, a z niego – nowotwór.
Między pierwszym kontaktem z toksyną w wieku dziecięcym a diagnozą w wieku 30–40 lat może minąć kilka dekad, podczas których proces chorobowy rozwija się w absolutnej ciszy.
To tłumaczy, dlaczego rak jelita grubego u młodych tak często pojawia się bez „winnych” widocznych na pierwszy rzut oka. Czynnik ryzyka – obecność konkretnego szczepu bakterii – mógł zadziałać wiele lat wcześniej, zanim ktokolwiek pomyślał o badaniach przesiewowych.
Nowe podejście: badanie kału i celowana modyfikacja mikrobioty
Na bazie tych wyników naukowcy mówią o realnej szansie stworzenia zupełnie nowego segmentu profilaktyki. Zamiast czekać, aż u czterdziestolatka pojawią się polipy, można próbować wyłapać dzieci i młodych dorosłych, u których w jelitach bytują szczepy produkujące kolibaktynę.
Najbardziej naturalnym narzędziem wydaje się tu prosty test kału. Laboratorium mogłoby sprawdzać obecność genu odpowiedzialnego za wytwarzanie toksyny albo całej wyspy pks w DNA bakterii obecnych w próbce. Taki test przypominałby już znane badania mikrobioty, ale byłby nastawiony na jeden, szczególnie niebezpieczny czynnik.
- Test kału – wykrycie szczepów E. coli produkujących kolibaktynę.
- Ocena ryzyka – kwalifikacja dziecka lub młodego dorosłego do grupy podwyższonego ryzyka raka jelita grubego.
- Interwencja w mikrobiotę – dobrane probiotyki, prebiotyki lub antybiotykoterapia celowana.
- Śledzenie efektów – ponowne badania kału i ewentualnie wcześniejsze badania endoskopowe w dorosłości.
Badacze rozważają kilka możliwych strategii. Jedna z nich to zastosowanie specjalnie dobranych probiotyków, które „wypchną” niebezpieczne szczepy z jelita. Inna – bardzo celowana antybiotykoterapia, wymierzona w konkretne bakterie, przy równoczesnej odbudowie zdrowej mikrobioty. Które podejście okaże się skuteczne i bezpieczne na dłuższą metę, dopiero pokażą badania kliniczne.
Dieta, styl życia i mikrobiota – jak to się ze sobą łączy
Choć samo posiadanie szczepu wytwarzającego kolibaktynę może zwiększać ryzyko, nie każdy nosiciel zachoruje. Znaczenie ma całe otoczenie, w którym działa toksyna: sposób żywienia, aktywność fizyczna, masa ciała, używki czy akumulacja stanów zapalnych w jelicie.
Duże spożycie czerwonego i przetworzonego mięsa, mało błonnika, a do tego słodzone napoje i przekąski sprzyjają stanom zapalnym oraz zmianom w składzie mikrobioty. W takim środowisku toksyna łatwiej znajdzie komórki „podatne” na transformację nowotworową. Z kolei dieta bogata w warzywa, owoce, produkty pełnoziarniste i fermentowane może utrudniać szkodliwym szczepom zdominowanie jelita.
| Czynnik | Wpływ na ryzyko raka jelita grubego |
|---|---|
| Szczepy E. coli z kolibaktyną | Zwiększenie liczby mutacji w komórkach jelita |
| Dieta wysoko przetworzona | Nasilenie stanów zapalnych i niekorzystne zmiany mikrobioty |
| Niska aktywność fizyczna | Wolniejsza praca jelit, dłuższy kontakt śluzówki z toksynami |
| Wysoki udział błonnika | Wsparcie korzystnych bakterii i skrócenie czasu pasażu jelitowego |
Nie ma więc jednego „winnego” ani magicznej tabletki ochronnej. Zestaw czynników środowiskowych może albo „podkręcić” szkodliwe działanie kolibaktyny, albo je ograniczyć. To ważna informacja dla rodziców, którzy chcą realnie zmniejszyć przyszłe ryzyko u swoich dzieci.
Co może zrobić lekarz i co może zrobić rodzic
Rak jelita grubego u trzydziestolatka wciąż brzmi jak rzadkość, lecz lekarze pierwszego kontaktu coraz częściej spotykają się z takimi przypadkami. Ból brzucha, krew w stolcu, nagła zmiana rytmu wypróżnień czy wyraźna utrata masy ciała u młodego dorosłego nie powinny być od razu zrzucane na karb „stresu” czy hemoroidów. Wczesna kolonoskopia może uratować życie.
Rodzice z kolei mogą przyjrzeć się codziennym nawykom swoich dzieci. Im mniej wysoko przetworzonej żywności, chipsów i słodyczy, a więcej zwykłych domowych posiłków, tym korzystniej dla mikrobioty. Ruch na świeżym powietrzu, ograniczenie słodzonych napojów i dbałość o prawidłową masę ciała działają tu w tym samym kierunku.
Jeśli w przyszłości do praktyki wejdą testy kału wykrywające szczepy produkujące kolibaktynę, prawdopodobnie będą one kierowane przede wszystkim do osób z dodatkowymi obciążeniami: np. z rodzinną historią raka jelita grubego, przewlekłymi chorobami zapalnymi jelit czy bardzo niekorzystnym profilem diety i stylu życia.
Warto przy tym pamiętać, że mikrobiota nie jest czymś stałym. Zmienia się po antybiotykach, zmianie diety, podróżach, chorobach. Z jednej strony to czynnik ryzyka, bo niekorzystne zmiany mogą „wprowadzić” do jelita niebezpieczne szczepy. Z drugiej – daje nadzieję, że odpowiednia interwencja, także u dorosłych, jest w stanie realnie zmienić bieg wydarzeń i zmniejszyć ryzyko rozwoju nowotworu w kolejnych latach życia.
Podsumowanie
Badania wykazują, że toksyna produkowana przez szczepy bakterii Escherichia coli obecne w jelitach już w dzieciństwie może prowadzić do rozwoju raka jelita grubego po kilkudziesięciu latach. Naukowcy zidentyfikowali specyficzny ślad genetyczny w guzach młodych pacjentów, co otwiera drogę do nowych metod wczesnej diagnostyki i modyfikacji mikrobioty.