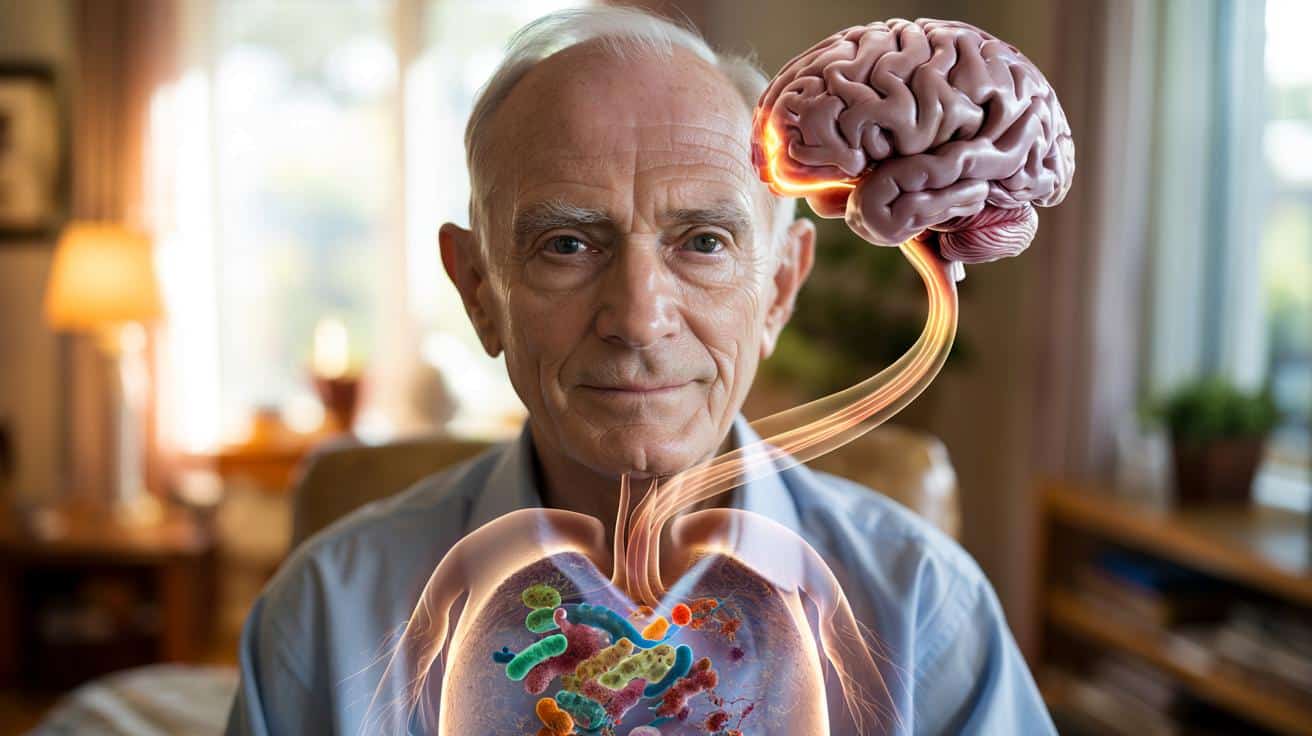
Stulatkowie z zadziwiająco dobrą pamięcią? Naukowcy patrzą na jelita
Część bardzo starszych osób zachowuje wyjątkowo sprawną pamięć.
Naukowcy zaczynają wiązać ten fenomen nie z mózgiem, lecz z bakteriami w jelitach.
Nowe badania na myszach pokazują, że mikrobiota jelitowa może nie tylko przyspieszać starzenie mózgu, ale też je hamować. W tle pojawia się konkretna bakteria, stan zapalny i nerw, który łączy brzuch z ośrodkiem pamięci w mózgu.
Gdy młoda mysz zaczyna się „starzeć” przez współlokatora
Eksperyment, który rozpalił wyobraźnię neurologów, był pozornie prosty. Naukowcy wzięli młode, zdrowe myszy i umieścili je w klatkach ze starymi osobnikami. Zwierzęta dzieliły ściółkę i jedzenie przez cztery tygodnie.
Po tym czasie mikrobiota jelitowa młodych gryzoni upodobniła się do flory bakteryjnej ich wiekowych współlokatorów. To dało się zmierzyć w analizach genetycznych. Najciekawsze działo się jednak w testach zachowania.
Młode myszy, które „przejęły” florę jelitową starych, zaczęły wypadać w testach pamięci jak… zwierzęta w podeszłym wieku.
W labiryntach, które wcześniej przechodziły sprawnie, nagle gubiły drogę. Miały wyraźne problemy z pamięcią przestrzenną, typowe raczej dla starzejących się osobników. Co ważne, badacze odwrócili sytuację.
Stare myszy umieszczone z młodymi, po kilku tygodniach zyskiwały „odmłodzony” mikrobiom. I faktycznie – ich pamięć poprawiała się, a wyniki w testach zbliżyły się do poziomu młodych zwierząt.
Jedna bakteria na celowniku: jak jelita „psują” mózg
Analizy sekwencjonowania DNA ujawniły, że u starzejących się myszy szczególnie silnie rozrasta się jedna bakteria – Parabacteroides goldsteinii. To właśnie ją badacze uznali za głównego podejrzanego.
Ta bakteria produkuje w dużych ilościach specyficzne kwasy tłuszczowe o średniej długości łańcucha. W nadmiarze stają się one paliwem dla przewlekłego stanu zapalnego w ścianie jelita.
- jelito zaczyna wysyłać sygnały zapalne
- lokalne komórki odpornościowe produkują m.in. interleukinę-6 oraz TNF-alfa
- reakcja nie zatrzymuje się w układzie pokarmowym, tylko „wędruje” dalej
Naukowcy z zespołu ze Stanfordu zmierzyli u starych myszy wysoki poziom tych markerów zapalnych w tkankach jelitowych. Okazało się, że ta lokalna burza immunologiczna uderza w nieoczywistego pośrednika między jelitem a mózgiem.
Nerw błędny – cichy łącznik brzucha z pamięcią
Kluczową rolę odegrał nerw błędny, często nazywany autostradą sygnałów między jelitami a mózgiem. Zbiera informacje z przewodu pokarmowego, kieruje je do pnia mózgu, a stamtąd do struktur takich jak hipokamp – czyli centrum tworzenia wspomnień.
Gdy jelito ogarnia stan zapalny, aktywność nerwu błędnego gwałtownie spada. U starych myszy naukowcy zarejestrowali nawet 60‑procentowy spadek sygnałów elektrycznych w tym nerwie w porównaniu z młodymi osobnikami.
Słabnący nerw błędny to jak pogarszająca się jakość połączenia internetowego między jelitem a mózgiem – informacja nadal płynie, ale jest zbyt słaba i zniekształcona.
Ta „cisza” na linii jelito–mózg uderza w hipokamp. Badania elektrofizjologiczne pokazały, że synapsy w tej części mózgu tracą zdolność wzmacniania połączeń, czyli tzw. długotrwałą potencjację. Bez tego proces zapamiętywania nowych informacji praktycznie się rozjeżdża.
Chirurgiczne przerwanie nerwu wywołało starczą amnezję
Aby upewnić się, że winny jest właśnie zerwany dialog między jelitami a mózgiem, zespół przeprowadził drastyczny eksperyment. U młodych, zdrowych myszy chirurgicznie przecięto nerw błędny.
Efekt? Zwierzęta niemal natychmiast zaczęły wypadać w testach pamięci jak stare. To mocno wskazuje, że nawet bez „zużytego” mózgu samo odcięcie sygnałów z brzucha może wywołać obraz przypominający starcze zaburzenia poznawcze.
Gdy z kolei badacze zastosowali silnie ukierunkowany lek przeciwzapalny działający w jelicie u starych myszy, aktywność nerwu błędnego częściowo wróciła, a wyniki w testach pamięci znów się poprawiły.
Elektryczne „doładowanie” nerwu błędnego: stara technika, nowe zastosowanie
Następny krok był wyjątkowo interesujący z perspektywy medycyny ludzi. Do nerwu błędnego starych myszy wszczepiono miniaturowe elektrody. Codziennie przez trzy tygodnie nerw dostawał delikatne impulsy elektryczne.
Po takim „treningu” sytuacja zmieniła się radykalnie. Starsze zwierzęta zaczęły przechodzić testy pamięci przestrzennej na poziomie porównywalnym z dwumiesięcznymi młodymi dorosłymi. W hipokampie zaobserwowano wyraźny wzrost plastyczności synaptycznej i większą produkcję czynników wspierających przeżycie neuronów.
| Interwencja | Cel działania | Skutek u starych myszy |
|---|---|---|
| Stymulacja nerwu błędnego | Wzmocnienie sygnału jelito–mózg | Poprawa pamięci, lepsza plastyczność hipokampa |
| Antybiotyk celujący w P. goldsteinii | Ograniczenie „szkodliwej” bakterii | Spadek stanu zapalnego, wyraźniejsze sygnały nerwu błędnego |
| Leki z grupy analogów GLP‑1 (np. jak Ozempic) | Pobudzenie nerwu błędnego, działanie przeciwzapalne | Zmniejszenie objawów poznawczych typowych dla starzenia |
Co ciekawe, analogi GLP‑1 są już używane u ludzi, głównie w leczeniu cukrzycy i otyłości. Działają na układ nerwowy, w tym na nerw błędny, i hamują procesy zapalne. U myszy wszystkie trzy opisane podejścia dawały bardzo zbliżone efekty: wyraźną poprawę funkcji poznawczych.
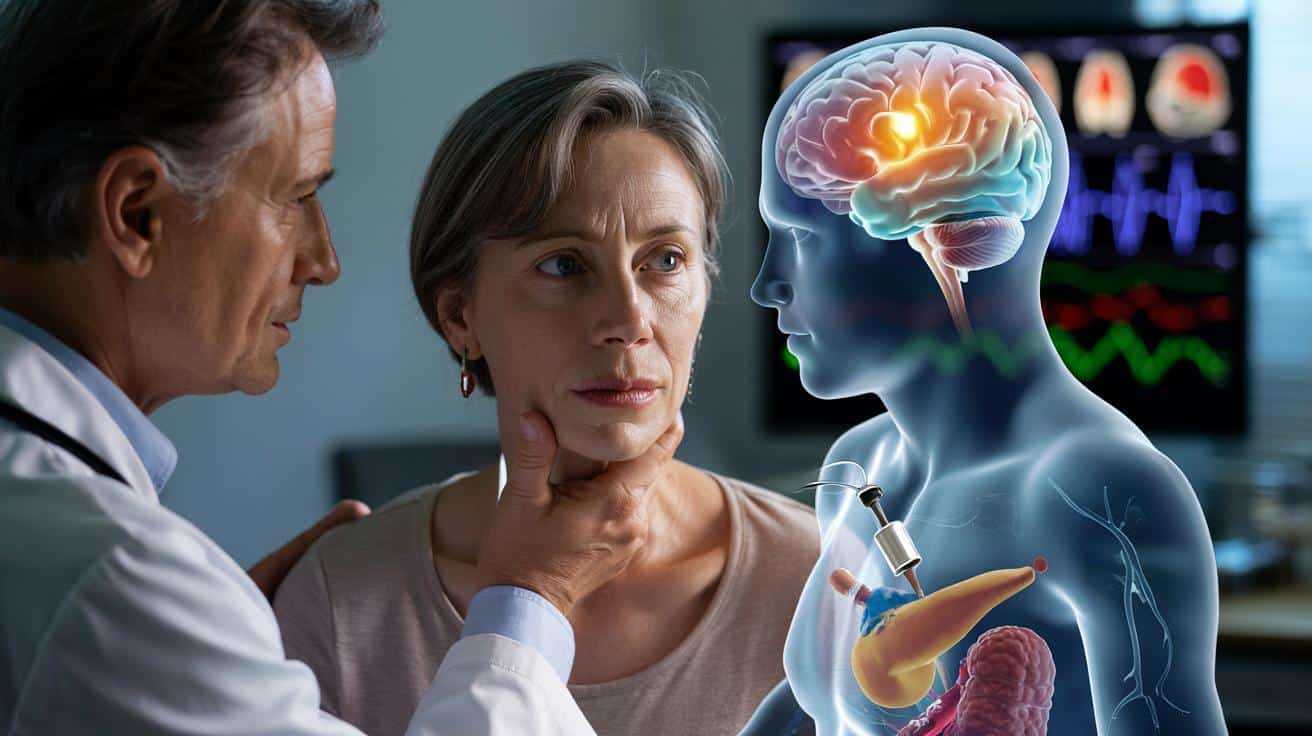
Czy ludzka pamięć też zależy od mikrobioty?
Badacze podkreślają, że mimo imponujących wyników wciąż mówimy o modelu zwierzęcym. Ludzka mikrobiota jest znacznie bardziej złożona, indywidualna i podatna na dietę, leki czy styl życia. To utrudnia proste przełożenie wyników na klinikę.
Stymulacja nerwu błędnego nie jest zresztą medyczną nowinką. Lekarze stosują ją od lat w ciężkiej padaczce opornej na leki oraz w niektórych typach depresji. Nowość polega na tym, że naukowcy widzą w tej metodzie potencjalne narzędzie także w walce ze spadkiem pamięci związanym z wiekiem.
Wyniki sugerują, że przynajmniej część utraty pamięci w starszym wieku to nie „zużyty” mózg, ale zerwana komunikacja między organami.
Szczególnie interesujące jest to, że nawet bardzo stare myszy nadal reagowały na leczenie. To znaczy, że układ nerwowy zachowuje zdolność do zmian znacznie dłużej, niż wielu z nas sądzi – a sygnały płynące z jelit mogą tę zdolność tłumić lub uruchamiać.
Co z tego wynika dla zwykłego człowieka
Nie ma jeszcze prostego testu, który po jednym badaniu mikrobioty powie, jak bardzo jelita wpływają na pamięć danej osoby. Mimo to kierunek jest jasny: jelita stają się pełnoprawnym elementem układanki, gdy mówimy o zdrowiu mózgu.
Tu pojawiają się praktyczne pytania: jak dieta, antybiotyki, probiotyki czy przewlekłe stany zapalne jelit przekładają się na ryzyko zaburzeń pamięci? Jak długo trzeba żyć z rozregulowaną mikrobiotą, by faktycznie odbiło się to na hipokampie? Badania na ludziach powoli ruszają, ale odpowiedzi wciąż są fragmentaryczne.
Na razie rozsądnie brzmią rekomendacje, które i tak często pojawiają się w kontekście jelit: dieta bogata w błonnik, ograniczenie wysoko przetworzonych produktów, kontrola stanów zapalnych przewodu pokarmowego, ostrożne używanie antybiotyków. To nie są „pigułki na pamięć”, ale działania, które poprawiają kondycję mikrobioty, a więc pośrednio mogą zmniejszać ryzyko problemów z pamięcią na starość.
Warto też mieć świadomość, jak bardzo organizm jest siecią naczyń połączonych. Ból brzucha, przewlekła biegunka, częste wzdęcia czy nawracające zapalenia jelit nie są tylko „lokalnym” kłopotem układu pokarmowego. W świetle nowych badań to sygnały, które z czasem mogą przełożyć się na sposób, w jaki mózg uczy się i zapamiętuje. Im wcześniej lekarze zaczną patrzeć na jelita i mózg jako duet, tym większa szansa, że sprawna pamięć będzie towarzyszyć nam także w naprawdę zaawansowanym wieku.