Rak prostaty pod ostrzałem. Nowa immunoterapia działa jak mikroskopijne haczyki
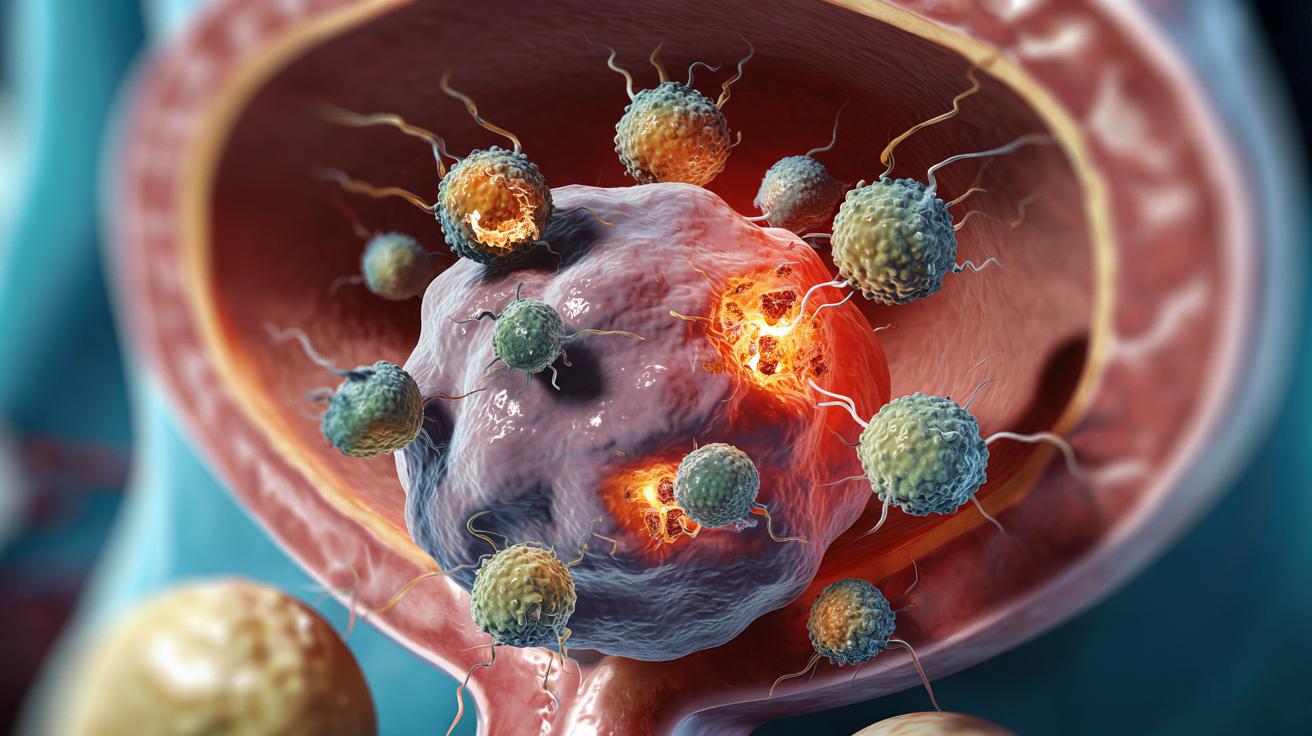
Amerykańscy naukowcy proponują zaskakujące podejście do raka prostaty: uczą komórki odpornościowe „zahaczać się” o guz jak miniaturowe kotwice.
Brzmi jak science fiction, ale to już realny kierunek badań. Dzięki pojedynczej modyfikacji w receptorze komórek odpornościowych myszy z rakiem prostaty zaczęły znacznie lepiej reagować na terapię – a w części przypadków wzrost guza praktycznie się zatrzymał.
Dlaczego rak prostaty tak słabo reaguje na immunoterapię
Rak prostaty jest jednym z najczęstszych nowotworów u mężczyzn. Mimo ogromnego postępu w onkologii, terapie oparte na układzie odpornościowym przynosiły tu dotąd raczej ograniczone efekty.
Podstawą takich metod są limfocyty T – wyspecjalizowane komórki odpornościowe, które patrolują organizm w poszukiwaniu zagrożeń. Na swojej powierzchni mają receptory, dzięki którym rozpoznają nieprawidłowe komórki, w tym komórki nowotworowe.
W raku prostaty szczególnym celem jest białko PAP (fosfataza kwaśna stercza), które pojawia się na powierzchni większości guzów w tej chorobie. Teoretycznie więc wystarczy odpowiednio pokierować limfocytami T, by skutecznie atakowały komórki z PAP.
Problem leży w szczegółach. Nasz układ odpornościowy ma wbudowane bezpieczniki. Najsilniejsze, najbardziej agresywne limfocyty T, które mogłyby pomylić guz ze zdrową tkanką, są na wczesnym etapie rozwoju usuwane. Zostają słabsze, bardziej „ostrożne” komórki. Chroni to organizm przed autoagresją, ale odbija się na skuteczności walki z rakiem.
W limfocytach T, które przechodzą naturalną selekcję, receptory wiążą guz tylko na krótko. Komórka dotyka celu, rozpoznaje go… i bardzo szybko się odłącza.
Taki przelotny kontakt rzadko wystarcza, by uruchomić pełną odpowiedź przeciwnowotworową. Komórka odpornościowa nie zdąży wstrzyknąć w guz pełnej dawki toksycznych białek ani namnożyć się w jego otoczeniu.
Nowy pomysł: związać guz jak żyłką na haczyku
Zespół badaczy z UCLA i Stanfordu postanowił podejść do problemu od strony mechaniki, a nie tylko biochemii. Zamiast zwiększać „siłę ognia” limfocytu T, postanowiono wzmocnić sam moment uchwytu komórki na guzie.
Wykorzystali do tego koncepcję zwaną „catch bond engineering” – inżynierią wiązań, które pod obciążeniem stają się trwalsze. Można to porównać do haczyka wędkarskiego: im bardziej ryba ciągnie, tym mocniej haczyk się wbija.
Jedna zmiana w aminokwasie, ogromna różnica w działaniu
Badacze skupili się na konkretnym receptorze limfocytów T, nazwanym TCR156, który rozpoznaje białko PAP. W obrębie tego receptora zmienili zaledwie jeden aminokwas, czyli pojedynczy „element” białka.
Skutek nie polega na tym, że receptor nagle zaczyna wiązać byle co. Kształt miejsca rozpoznającego PAP praktycznie się nie zmienia. Zmienia się za to zachowanie całego łącza pod napięciem mechanicznym.
Nowa wersja receptora działa jak inteligentny haczyk: gdy limfocyt T zaczyna „szarpać” za komórkę guza, połączenie z PAP nie pęka, ale się wzmacnia.
W praktyce oznacza to, że zmodyfikowane limfocyty T pozostają przyczepione do celu dużo dłużej. Mają czas, by:
- zastosować pełen „arsenał” toksycznych cząsteczek wobec komórki nowotworowej,
- otrzymać i wysłać dodatkowe sygnały aktywujące inne elementy odporności,
- rozmnożyć się w otoczeniu guza i utrzymać aktywność przez dłuższy czas.
Co ważne, analiza struktury receptora pokazuje, że celowość działania pozostaje bardzo wysoka. Zmieniony receptor wciąż „widzi” głównie PAP, co ma minimalizować ryzyko ataku na zdrowe tkanki.
Co pokazały testy na myszach z rakiem prostaty
Zmodyfikowane limfocyty T przetestowano w modelach zwierzęcych raka prostaty. Doświadczenia przeprowadzano na myszach z guzami zawierającymi białko PAP, zbliżonymi pod tym względem do ludzkich nowotworów prostaty.
Zwierzęta podzielono na dwie główne grupy:
| Grupa | Rodzaj komórek T | Efekt w guzie |
|---|---|---|
| Myszy z terapią zmodyfikowaną | Limfocyty T z „haczykowymi” receptorami | Silne spowolnienie wzrostu guza, częste zatrzymanie |
| Grupa kontrolna | Zwykłe limfocyty T, bez modyfikacji | Znikoma odpowiedź, guz rośnie prawie bez przeszkód |
Badania tkanek pokazały też, że zmienione limfocyty T utrzymywały się w mikrośrodowisku guza znacznie dłużej. Nie traciły tak szybko energii i zdolności bojowych, co jest częstym problemem przy długotrwałej ekspozycji na nowotwór.
Limfocyty po modyfikacji okazały się nie tylko precyzyjniejsze, ale też bardziej wytrzymałe – mniej podatne na typowe „wypalenie” układu odpornościowego.
Perspektywa: nie tylko prostata, ale cała grupa guzów litych
Choć praca koncentrowała się na raku prostaty i na białku PAP, naukowcy otwarcie mówią o szerszych planach. W wielu innych nowotworach litych – płuca, pęcherz, piersi, trzustka – istnieją podobne, zbyt słabe receptory limfocytów T, które rozpoznają cele na guzie, lecz nie trzymają się wystarczająco długo.
Jeśli uda się znaleźć takie „słabe ogniwa” i poddać je tej samej mechanicznej optymalizacji, można stworzyć całą rodzinę terapii opartych na wydłużeniu kontaktu limfocytu z guzem. Bez konieczności podnoszenia toksyczności czy stosowania bardzo agresywnych kombinacji leków.
Dla pacjentów, u których rak prostaty lub inne guzy lite nie reagują na dotychczasową immunoterapię, taka metoda może oznaczać realną alternatywę. Szczególnie że mówimy o strategii opartej na precyzyjnym dopracowaniu już istniejącego mechanizmu, a nie na jego brutalnym „przekręceniu na maksa”.
Jak mogłaby wyglądać taka terapia w praktyce
Choć badania są na etapie przedklinicznym, schemat działania przypomina inne terapie komórkowe, już znane z leczenia białaczek czy chłoniaków. W uproszczeniu potencjalna ścieżka mogłaby wyglądać tak:
W odróżnieniu od klasycznej chemioterapii, celem byłoby przede wszystkim pobudzenie własnej armii odpornościowej chorego, a nie bezpośrednie trucie komórek nowotworowych z zewnątrz.
Szanse, ryzyka i pytania bez odpowiedzi
Zanim ta koncepcja trafi do pacjentów, musi przejść przez szeroki pakiet badań bezpieczeństwa. Modyfikacja wiązania mechanicznego jest kusząca, ale rodzi kilka oczywistych obaw.
Po pierwsze, trzeba dokładnie sprawdzić, czy wydłużony kontakt limfocytu z celem nie zwiększy ryzyka ataku na zdrowe komórki, które mają podobne białka na swojej powierzchni. Nawet minimalne „przestrzelenie” specyficzności w raku prostaty może oznaczać kłopoty z układem moczowym czy płodnością.
Po drugie, nie wiadomo jeszcze, jak zachowają się takie „przyklejone” limfocyty w dłuższym okresie. Czy nie dojdzie do nadmiernego stanu zapalnego w obrębie guza? Jak organizm poradzi sobie z większą liczbą bardzo aktywnych komórek odpornościowych krążących miesiącami po zabiegu?
Mimo tych znaków zapytania kierunek jest dla wielu onkologów atrakcyjny. Obecne terapie komórkowe sprawdziły się już w niektórych nowotworach krwi, ale z guzami litymi radzą sobie znacznie gorzej. Właśnie z powodu trudności w utrzymaniu skutecznego kontaktu komórki odpornościowej z masą guza. Mechaniczne „wzmocnienie uchwytu” może być brakującym elementem układanki.
Co ta koncepcja oznacza dla przeciętnego pacjenta
Dla mężczyzny, który dziś słyszy diagnozę: „rak prostaty”, ta metoda nie jest jeszcze dostępna i szybko się to nie zmieni. Trzeba liczyć się z latami badań, testów bezpieczeństwa, wreszcie złożonym procesem dopuszczania terapii do stosowania klinicznego.
Z drugiej strony, samo to, że naukowcy zaczynają rozumieć nie tylko chemiczne, ale też mechaniczne aspekty działania limfocytów, może wpłynąć na wiele innych terapii. Już teraz badacze szukają sposobów, by podobne „haczykowe” podejście przetestować w innych nowotworach opornych na leczenie: raku trzustki, glejakach mózgu czy zaawansowanym raku płuca.
Dla pacjentów i lekarzy oznacza to jeszcze jedną rzecz: rosnące znaczenie leczenia personalizowanego. W perspektywie kolejnych lat możemy mieć nie jedną „uniwersalną” immunoterapię, ale zestaw wyspecjalizowanych, precyzyjnie regulowanych komórek T, projektowanych pod konkretny guz i pod konkretnego człowieka.
Dobrym kierunkiem dla chorych już dziś jest udział w rzetelnie prowadzonych badaniach klinicznych i kontakt z ośrodkami, które specjalizują się w immunoterapii. Takie miejsca najwcześniej wprowadzą nowe techniki, gdy tylko przejdą one wymagane etapy weryfikacji. A tam, gdzie nie ma jeszcze dostępu do nowości, pozostaje klasyczne podejście: regularne badania, czujność na pierwsze objawy i rozmowa z urologiem o optymalnym planie leczenia na obecnym etapie medycyny.