Poradniki
CAR-T, CRISPR, immunoterapia, leczenie raka, nowotwory, onkologia, terapia genowa
Katarzyna Nowak
5 dni temu
Przełom w onkologii: jedna zastrzyk zmienia komórki odporności w „pogromców” raka
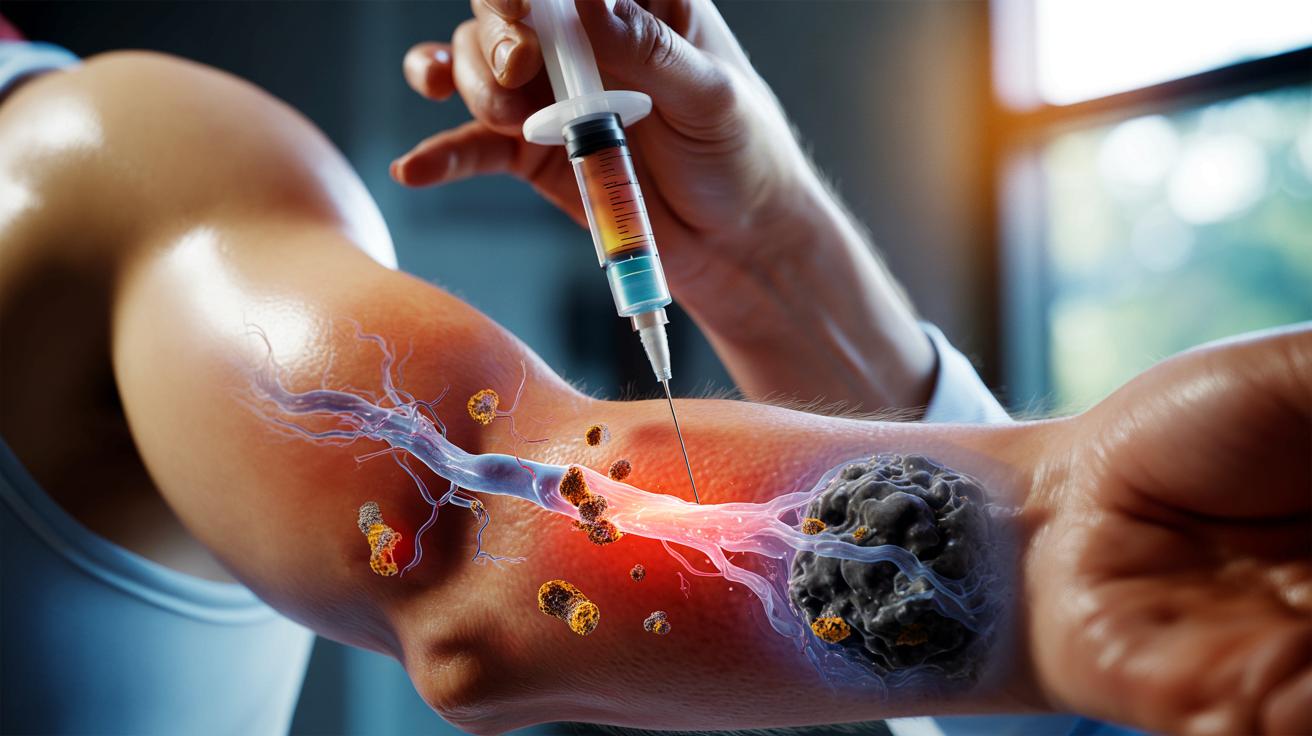
Naukowcy z USA opracowali terapię, która wstrzykuje instrukcje prosto do układu odpornościowego, zamiast przerabiać komórki w kosztownych laboratoriach.
Najważniejsze informacje:
- Nowa metoda pozwala na przeprogramowanie limfocytów T bezpośrednio w ciele pacjenta za pomocą jednej iniekcji.
- Eliminuje to potrzebę kosztownej i czasochłonnej produkcji terapii CAR-T w zewnętrznych laboratoriach.
- System wykorzystuje CRISPR-Cas9 do precyzyjnego wstawienia genu CAR w konkretne miejsce w genomie limfocytu (locus TRAC).
- Badania na myszach wykazały wysoką skuteczność w leczeniu agresywnej białaczki oraz obiecujące wyniki przy guzach litych.
- Zastosowana metoda wykazuje efekt pamięci immunologicznej, co może chronić przed nawrotami choroby.
- Technologia ta może w przyszłości demokratyzować dostęp do immunoterapii poprzez umożliwienie jej wykonywania w standardowych szpitalach.
Zmodyfikowane w ten sposób limfocyty T zaczynają działać jak precyzyjny system namierzania i niszczenia nowotworów. Cały proces może się sprowadzić do jednej, dobrze zaplanowanej iniekcji, bez tygodni oczekiwania na gotową terapię.
Nowa generacja CAR-T: laboratorium zastępuje organizm
CAR-T to jedna z najbardziej zaawansowanych metod leczenia nowotworów krwi. Lekarze pobierają od pacjenta limfocyty T, wysyłają je do wyspecjalizowanego laboratorium, gdzie komórki dostają „nowy program” – uczą się rozpoznawać komórki rakowe i je atakować. Po kilku tygodniach wracają do pacjenta w formie leku.
Tak wygląda stan obecny. Zespół z University of California w San Francisco (UCSF), przy współpracy m.in. z Gladstone Institutes i Duke University, proponuje coś zupełnie innego. Zamiast wozić komórki do laboratorium, naukowcy chcą, by cały proces odbywał się wewnątrz organizmu.
Nowa metoda polega na przeprogramowaniu limfocytów T bezpośrednio w ciele pacjenta, z użyciem pojedynczej, celowanej iniekcji.
Dzięki temu znika konieczność skomplikowanej produkcji „na zamówienie” dla każdego chorego i tygodni oczekiwania na lek, co dziś jest jednym z największych ograniczeń terapii CAR-T.
Jak działa przeprogramowanie komórek odporności?
Klucz tkwi w połączeniu dwóch elementów: narzędzia do edycji genów CRISPR-Cas9 oraz nośnika z nowym fragmentem DNA, który zamienia zwykły limfocyt T w komórkę CAR-T. Całość trafia do organizmu w formie zastrzyku.
System wykorzystuje dwa różne „pakiety dostawcze”:
- pierwszy transportuje CRISPR-Cas9, czyli „molekularne nożyczki”, które przecinają DNA w ściśle określonym miejscu,
- drugi wnosi do komórki nowy gen odpowiedzialny za receptor CAR, działający jak antena rozpoznająca komórki nowotworowe.
Co istotne, ten gen nie trafia w przypadkowe miejsce. Jest wbudowywany w konkretny fragment genomu limfocyta T, tzw. locus TRAC. To naturalny rejon kontrolujący aktywność receptorów na powierzchni komórki.
Umieszczenie genu CAR w miejscu TRAC sprawia, że każda zmodyfikowana komórka produkuje receptor w sposób uporządkowany, przewidywalny i ograniczony tylko do limfocytów T.
Stare metody opierały się na wirusach, które wstawiały gen gdzie popadnie. Skutek? Jedne komórki produkowały dużo receptorów, inne mało, jeszcze inne zachowywały się nieprzewidywalnie. Precyzyjne „wpięcie” genu rozwiązuje ten problem u źródła.
Co jest nie tak z dzisiejszą terapią CAR-T?
Choć CAR-T uratowała już wiele osób z białaczką czy chłoniakami, w praktyce to terapia elitarna – dostępna w dużych, wyspecjalizowanych ośrodkach i kosztująca ogromne pieniądze.
Długi, skomplikowany proces
Standardowa ścieżka wygląda mniej więcej tak:
Całość trwa tygodnie, a chory w tym czasie nadal walczy z agresywnym nowotworem. Dla części pacjentów to po prostu za długo.
Wysoka cena i ograniczony dostęp
Koszt przygotowania jednej terapii liczony jest w setkach tysięcy dolarów. Wiele szpitali na świecie nie posiada odpowiedniego zaplecza ani kontraktów, by w ogóle zaoferować CAR-T. To czyni terapię dobrem luksusowym, zamiast standardem leczenia.
Badacze z UCSF mówią wprost o problemie równego dostępu: zbyt wielu chorych nie dostaje CAR-T na czas albo nie dostaje jej wcale.
Wyniki badań na myszach: jeden zastrzyk, silna odpowiedź
Nową metodę przetestowano na myszach z „uczłowieczonym” układem odpornościowym, czyli tak zmodyfikowanych, by ich limfocyty zachowywały się podobnie do ludzkich.
Badacze podali zwierzętom pojedynczą iniekcję z systemem edycji T-limfocytów. Efekt zaskoczył nawet twórców.
- W modelach agresywnej białaczki większość myszy uzyskała pełną remisję po jednym podaniu.
- Zmodyfikowane limfocyty T szybko namnażały się i wędrowały po całym organizmie.
- W szczytowym momencie nawet 40 procent komórek odpornościowych stanowiły „pogromcy raka”.
Co ważne, metoda zadziałała nie tylko przy nowotworach krwi. Naukowcy odnotowali obiecujące efekty także w przypadku szpiczaka plazmocytowego oraz guzów litych, które tradycyjnie sprawiają terapiom immunologicznym najwięcej problemów.
Silniejsza, szybsza odpowiedź i efekt pamięci
Analiza prób pokazała, że limfocyty wytworzone bezpośrednio w organizmie zachowują się inaczej niż te, które wcześniej dojrzewały w laboratorium. Po zastrzyku populacja komórek CAR-T rusza z miejsca, szybko się rozrasta i intensywnie atakuje guz.
W części doświadczeń liczba komórek przeciwnowotworowych rosła wielokrotnie szybciej niż przy tradycyjnie wytwarzanych preparatach CAR-T. Zauważono też coś jeszcze: efekt pamięci immunologicznej.
Gdy naukowcy ponownie wprowadzali komórki nowotworowe do organizmów wcześniej wyleczonych myszy, ich układ odpornościowy reagował błyskawicznie i skutecznie, jakby „pamiętał” wroga.
To sugeruje, że jednorazowy zabieg może nie tylko zniszczyć obecny guz, ale też zwiększyć szansę, że organizm poradzi sobie z nawrotem choroby.
Bezpieczeństwo i celowanie tylko w limfocyty T
Przeniesienie całej inżynierii genetycznej do wnętrza organizmu wymaga bardzo ostrożnego projektowania. Nikt nie chce, by narzędzie edycji DNA trafiło przypadkiem do innych typów komórek i wprowadzało zmiany tam, gdzie nie trzeba.
Dlatego zespół z UCSF skupił się na dwóch rzeczach:
| Cel | Rozwiązanie |
|---|---|
| Precyzyjne trafienie w limfocyty T | Nośniki zaprojektowane tak, by wiązały się głównie z receptorami na komórkach T |
| Ochrona przed atakiem układu odpornościowego | Modyfikacje nośników zmniejszające ryzyko szybkiego unieszkodliwienia przez organizm |
| Kontrola miejsca wstawienia genu CAR | Wykorzystanie CRISPR-Cas9 i stałego punktu w genomie – miejsca TRAC |
W pierwszych testach nie zaobserwowano ciężkich reakcji immunologicznych ani toksyczności, która uniemożliwiałaby dalszy rozwój metody. To wstępny, ale bardzo potrzebny sygnał, że koncepcja ma szansę przejść do badań klinicznych.
Szansa na tańsze i powszechniejsze leczenie raka
Jeśli ten sposób edycji limfocytów T uda się bezpiecznie przenieść na ludzi, może dojść do dużej zmiany w onkologii. Zamiast budować kosztowne centra wytwarzające komórki CAR-T dla całych regionów, wiele szpitali mogłoby po prostu zamawiać gotowe „pakiety iniekcyjne”.
Badacze mówią o „demokratyzacji” dostępu do CAR-T – terapia przestałaby być zarezerwowana wyłącznie dla największych ośrodków akademickich.
Mniej skomplikowana logistyka oznacza krótszy czas od diagnozy do leczenia. Dla pacjenta z agresywną białaczką kilka dodatkowych tygodni może decydować o szansie na remisję.
Co to oznacza dla pacjentów i lekarzy?
Choć na razie chodzi o badania na myszach, kierunek jest jasny: naukowcy próbują zamienić skomplikowaną terapię komórkową w procedurę, którą da się przeprowadzić w zwykłym szpitalu onkologicznym. To nie usuwa innych wyzwań – takich jak ewentualne działania niepożądane czy konieczność ścisłego monitorowania chorych – ale obniża barierę wejścia dla placówek.
W praktyce lekarz mógłby w przyszłości:
- zakwalifikować pacjenta do terapii na podstawie typu nowotworu i stanu zdrowia,
- zastosować jedną lub kilka iniekcji przeprogramowujących limfocyty T,
- dalej prowadzić chorego w tym samym ośrodku, bez wysyłania próbek do innych krajów.
Warto dodać, że ta technologia może wykraczać poza onkologię. CAR-T i inżynieria limfocytów T są już testowane w ciężkich chorobach autoimmunologicznych czy przewlekłych zakażeniach. Jeśli edycja „na miejscu” okaże się bezpieczna, ten sam schemat można teoretycznie dopasować do zupełnie innych schorzeń, zmieniając jedynie „instrukcję”, jaką dostają komórki odpornościowe.
Całe wyzwanie polega teraz na przejściu od bardzo obiecujących wyników przedklinicznych do badań na ludziach. Naukowcy muszą wykazać, że precyzja edycji, bezpieczeństwo nośników i skuteczność przeciwnowotworowa utrzymają się także w ludzkim organizmie, który jest znacznie bardziej złożony niż modelowa mysz. Jeśli to się uda, jedna iniekcja może w przyszłości uruchamiać w ciele pacjenta prywatną „armią” komórek, zaprogramowanych wyłącznie do jednego zadania: zlokalizować i zniszczyć raka.
Podsumowanie
Naukowcy opracowali przełomową metodę przeprogramowywania limfocytów T bezpośrednio w organizmie pacjenta za pomocą pojedynczej iniekcji, eliminując konieczność kosztownej produkcji komórek w laboratorium. Technologia ta wykorzystuje edycję genów CRISPR-Cas9 do tworzenia precyzyjnych „pogromców” raka, co może znacząco obniżyć koszty i zwiększyć dostępność terapii CAR-T.



Opublikuj komentarz