Przełom w medycynie: naukowcy wyhodowali fragment przełyku i skutecznie go przeszczepili
Mali pacjenci z ciężkimi wadami przełyku mogą w przyszłości dostać zupełnie nową szansę na normalne jedzenie i rozwój.
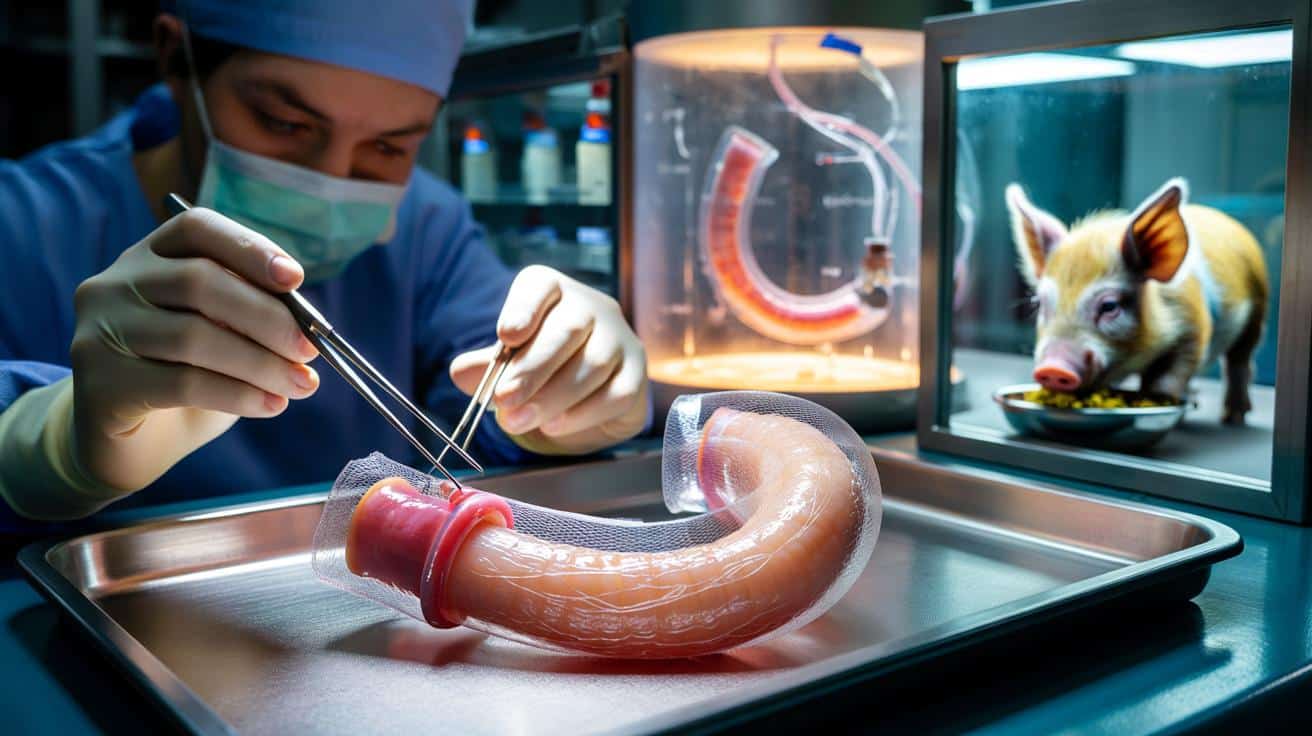
W brytyjskim laboratorium zespół chirurgów dziecięcych i biologów stworzył żywy fragment przełyku, wykorzystując komórki własnych zwierząt. Następnie wszczepiono go miniaturowym świniom. Część z nich wróciła do zwykłego karmienia, jakby nigdy nie przeszły skomplikowanej operacji.
Mini-świnie z nowym przełykiem: co dokładnie zrobiono
Zespół z University College London pod kierunkiem chirurga Paolo De Coppiego postawił sobie bardzo konkretne zadanie: odtworzyć nie plastikową rurkę, tylko prawdziwy, działający fragment przełyku. Organ ten musi się kurczyć w odpowiednim rytmie, przekazywać sygnały nerwowe, wytrzymywać stałe rozciąganie i ucisk wywołany jedzeniem.
Badacze zaczęli od pobrania przełyku od świni. Następnie w specjalnym procesie „wypłukali” z niego wszystkie komórki, zostawiając jedynie białkowy szkielet – tak zwaną macierz zewnątrzkomórkową. To coś w rodzaju naturalnego rusztowania zbudowanego z kolagenu i innych białek, które zachowuje kształt i strukturę narządu, ale nie zawiera elementów wywołujących odrzucenie.
Później do tej „pustej” struktury wprowadzono komórki mięśniowe pochodzące już od zwierzęcia, które miało otrzymać przeszczep. Komórki zostały wcześniej przeprogramowane do postaci komórek macierzystych, zdolnych przekształcić się w różne typy tkanek. Taki zabieg pozwala stworzyć żywy implant spersonalizowany dla każdego odbiorcy.
Naukowcom udało się wyhodować w laboratorium fragment przełyku z własnych komórek biorcy, a następnie wszczepić go w miejsce usuniętego odcinka.
Cały protokół, od przygotowania szkieletu narządu po gotowy do wszczepienia przeszczep, trwał około dwóch miesięcy. Badacze podkreślają, że mieści się to w obecnych ramach czasowych leczenia dzieci z ciężką atrezją przełyku, czyli wrodzonym przerwaniem ciągłości tego narządu.
Jak wyglądał eksperyment na mini-świniach
Osiem miniaturowych świń o masie około 10 kilogramów przeszło tę samą procedurę. Chirurdzy usunęli u nich fragment przełyku długości 2,5 centymetra, a następnie w to miejsce wszczepili wcześniej przygotowany, „wyhodowany” w laboratorium przeszczep.
Każdy implant otoczono specjalną biodegradowalną siateczką. Taka osłona nie zostaje w organizmie na stałe, ale przez pewien czas pomaga narządowi w odbudowie. Ma ona pobudzać tworzenie nowych naczyń krwionośnych i stabilizować strukturę przeszczepu w pierwszych, najbardziej krytycznych tygodniach.
Kluczowe pytanie brzmiało: czy nowy fragment przełyku nie tylko się przyjmie, ale też zacznie działać jak naturalny – kurczyć się, przewodzić bodźce, przepychać pokarm w stronę żołądka.
Wyniki: pięć zwierząt znowu jadło normalnie
Opis badania trafił do prestiżowego czasopisma naukowego i zawiera kilka bardzo konkretnych danych. Z ośmiu świń:
- pięć przeżyło cały okres sześciomiesięcznej obserwacji,
- u tych pięciu zaobserwowano skuteczne połykanie i transport pokarmu do żołądka,
- wszystkie osiem zwierząt bez powikłań przeszło pierwsze 30 dni po operacji,
- trzy świnie uśpiono wcześniej z powodów związanych z dobrostanem, nie przez samą technologię przeszczepu.
Po trzech miesiącach badacze stwierdzili, że wszczepiony fragment przełyku całkowicie zintegrował się z otaczającą tkanką. Zaczęły się w nim rozwijać:
| Rodzaj tkanki | Funkcja |
|---|---|
| mięśnie gładkie | odpowiadają za rytmiczne skurcze przesuwające pokarm |
| nerwy | koordynują skurcze i reagują na bodźce |
| naczynia krwionośne | dostarczają tlen i składniki odżywcze do tkanki |
Przeszczep tworzył wystarczające ciśnienie, aby przepychać jedzenie w stronę żołądka. U części zwierząt pojawiły się zwężenia przełyku, ale lekarze poradzili sobie z nimi metodami dobrze znanymi z praktyki klinicznej, na przykład poszerzaniem pod kontrolą endoskopu, tak jak robi się to u ludzi.
Przez trzy miesiące nowy fragment przełyku nie tylko się zasklepił, lecz także podjął pełnoprawną pracę mechaniczną, umożliwiając normalne połykanie.
Dlaczego to może zmienić leczenie dzieci z wadami przełyku
Wrodzone wady przełyku, zwłaszcza gdy brakuje dużego fragmentu narządu, należą do najtrudniejszych problemów w chirurgii dziecięcej. Dziś lekarze często muszą „pożyczać” fragment innego odcinka przewodu pokarmowego, na przykład kawałek jelita czy żołądka, i uformować z niego zastępczy przełyk.
Takie rozwiązania ratują życie, ale są dalekie od ideału. Dzieci czasem mierzą się z trudnościami w połykaniu, refluksem, częstymi zabiegami poszerzającymi i ryzykiem powikłań przez całe lata. Przebudowany w ten sposób przewód pokarmowy nie rośnie też zawsze w pełni harmonijnie razem z dzieckiem.
Nowa metoda daje inną obietnicę: implant, który powstaje z wykorzystaniem autologicznych komórek, czyli pochodzących od samego pacjenta, oraz naturalnego „szkieletu” narządu. Dzięki temu:
- zmniejsza się ryzyko odrzucenia,
- unika się długotrwałej immunosupresji,
- powstaje tkanka z potencjałem do wzrostu razem z dzieckiem.
Zespół z Londynu pracuje już nad dłuższymi fragmentami przełyku, sięgającymi 10–15 centymetrów. To długości, które realnie odpowiadają ubytkom spotykanym w ciężkich wadach wrodzonych.
Techniczne bariery przed zastosowaniem u ludzi
Największym wyzwaniem pozostaje zapewnienie stabilnego ukrwienia dłuższego odcinka sztucznie odtworzonego narządu. Krótki fragment, taki jak testowane 2,5 centymetra, łatwiej „podłączyć” do istniejących naczyń. Przy większej długości tkanka w środku przeszczepu może mieć problem z dostępem do tlenu i składników odżywczych.
Badacze próbują rozwiązać to na kilka sposobów: dopracowują projekt szkieletu przełyku, sprawdzają różne układy naczyń oraz modyfikują warunki hodowli w bioraktorach, tak by przyszły implant jak najlepiej „nauczył się” funkcjonowania jeszcze przed operacją.
Równolegle zespół pracuje nad standaryzacją całego procesu. Chodzi o to, aby tworzyć porcje zwierzęcych przełyków przetworzonych do postaci „gotowych szablonów”. Taki szablon można później indywidualnie zasiedlić komórkami konkretnego pacjenta. Mniej ręcznej pracy to również mniejsze ryzyko błędów i większa powtarzalność wyników.
Plan zakłada opracowanie gotowych matryc przełyku, które szpitale mogłyby szybko personalizować komórkami danego pacjenta, bez konieczności silnego tłumienia jego odporności.
Jeżeli kolejne eksperymenty na zwierzętach potwierdzą bezpieczeństwo i skuteczność, zespół liczy na rozpoczęcie badań klinicznych u ludzi w ciągu najbliższych trzech–czterech lat. Na początku pacjentami byliby najprawdopodobniej dzieci z najcięższą postacią atrezji przełyku, dla których dzisiejsze metody są szczególnie obciążające.
Szersze zastosowania: nie tylko wrodzone wady
Choć projekt skupia się na chirurgii dziecięcej, jego znaczenie może być dużo szersze. U dorosłych fragment przełyku trzeba czasem usunąć z powodu nowotworu lub ciężkiego uszkodzenia chemicznego, na przykład po połknięciu substancji żrącej. W takich przypadkach również używa się fragmentów jelit czy żołądka jako „łatek”.
Odtworzony biotechnologicznie przełyk mógłby stać się mniej inwazyjną opcją, ograniczając liczbę powikłań i poprawiając komfort życia po operacji. Pacjent z narządem zbudowanym z jego własnych komórek ma szansę na bardziej naturalną funkcję przełyku, bliższą tej pierwotnej.
Co właściwie oznacza „sztuczny, ale żywy” narząd
W przypadku tej technologii określenie „sztuczny” bywa mylące. Nie chodzi o silikonową rurkę czy metalową protezę. Mamy do czynienia z tzw. bioinżynierią narządów. W uproszczeniu:
- szkielet narządu pochodzi z ciała zwierzęcia,
- wszystkie jego komórki są usuwane,
- na ich miejsce wprowadza się komórki biorcy, które zasiedlają strukturę,
- w bioraktorze symuluje się warunki panujące w organizmie – odpowiednią temperaturę, przepływ płynów, składniki odżywcze i bodźce mechaniczne.
Tak przygotowany narząd zachowuje się jak tkanka własna, z możliwością gojenia się, reagowania na bodźce i adaptacji do wzrostu. To zupełnie inna filozofia niż klasyczne implanty z tworzyw sztucznych.
Wraz z rozwojem podobnych technologii medycyna zaczyna mierzyć się też z nowymi pytaniami: jak długo taki narząd będzie funkcjonował, czy po latach nie zmieni swoich właściwości, jak monitorować jego stan bez uciążliwych badań inwazyjnych. Kolejne lata badań na zwierzętach i pierwsze próby u ludzi pokażą, czy biotechnologiczny przełyk stanie się standardem leczenia, czy pozostanie opcją dla wybranych grup pacjentów.