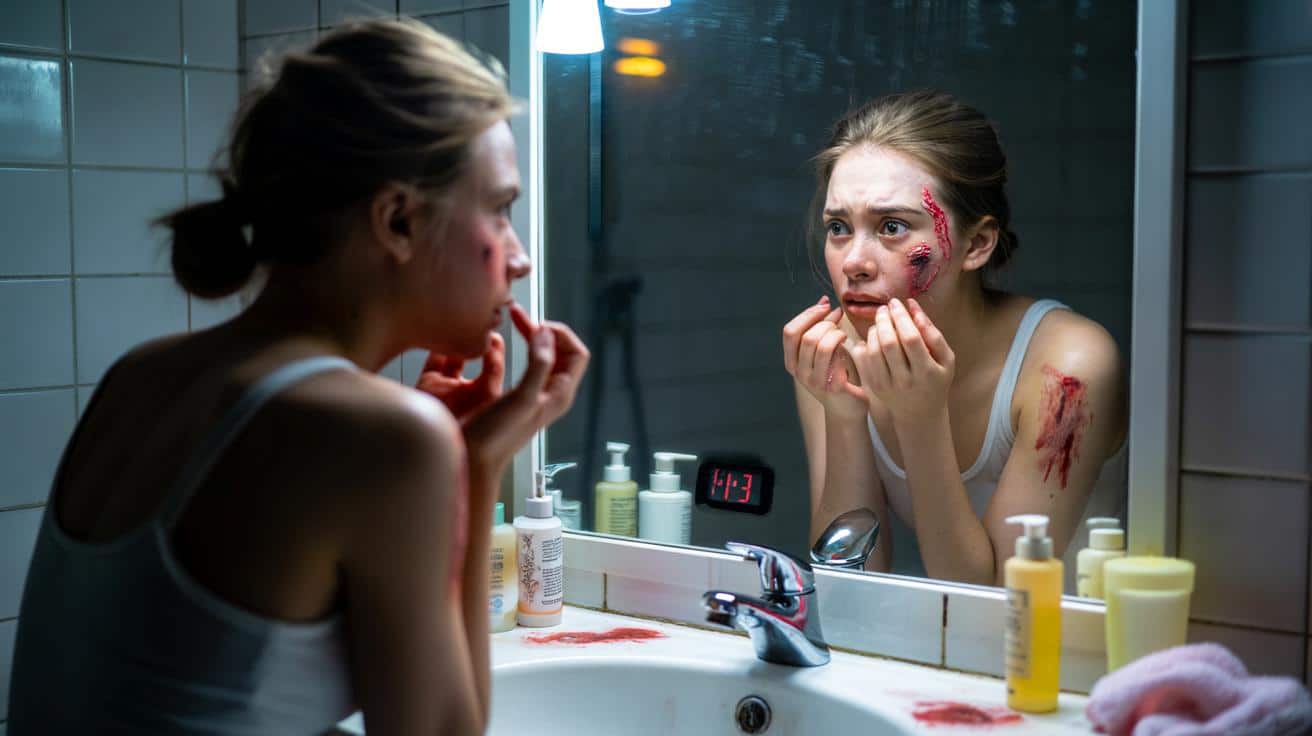Ona drapie skórę do krwi przez 4 godziny dziennie. Czym jest ten cichy nałóg?
Młoda kobieta spędza całe wieczory przed lustrem, drapiąc skórę do krwi.
To nie „zły nawyk”, tylko realne zaburzenie.
Choć brzmi jak zwykłe „grzebanie przy pryszczach”, lekarze klasyfikują to jako osobne zaburzenie psychiczne. Dotyczy nawet dwóch procent populacji, a wciąż prawie nikt o nim nie mówi – ani w gabinetach, ani w domach.
Rutyna pielęgnacji, która zamienia się w wielogodzinny trans
Historia 23‑letniej Julii z New Jersey zaczyna się całkiem zwyczajnie. W wieku nastoletnim pojawił się trądzik, a razem z nim odruch wyciskania zmian i „poprawiania” skóry. Z czasem coś, co wyglądało jak typowy problem nastolatków, wymknęło się spod kontroli.
Około 16. roku życia Julia zauważyła, że przestaje panować nad tym, co robi przed lustrem. Siadała, żeby „tylko zerknąć” na skórę, a po chwili orientowała się, że minęły godziny. Palce bez przerwy szukały nierówności, krostek, strupków. Każda drobna wypukłość stawała się celem do zdrapania.
Wieczorna pielęgnacja, która normalnie zajmuje kilka minut, u niej trwała nawet cztery godziny. Najpierw twarz, potem ramiona, plecy, klatka piersiowa, nogi. Skóra zaczynała krwawić, piekła przy każdym dotyku. Dopiero widok zegara i plam krwi uświadamiał jej, co się wydarzyło.
To nie impulsywne „nie mogłam się powstrzymać”. To stan przypominający trans – czas znika, a jedyny cel to „oczyścić” skórę za wszelką cenę.
Następnego dnia dochodziło do tego wstyd i wyrzuty sumienia. A wieczorem – cały schemat ruszał od nowa.
Kiedy drapanie skóry staje się zaburzeniem psychicznym
To, na co cierpi Julia, psychiatrzy nazywają dermatillomanią, czyli zaburzeniem związanym z kompulsywnym uszkadzaniem skóry. Należy ono do rodziny zaburzeń obsesyjno‑kompulsyjnych, podobnie jak natrętne mycie rąk czy wielokrotne sprawdzanie zamków.
Specjaliści szacują, że ten problem może mieć nawet około dwóch procent osób. Częściej dotyczy kobiet, a często zaczyna się właśnie od trądziku lub innego przewlekłego problemu skórnego. To początkowo daje „pretekst” do manipulowania przy skórze.
Czym dermatillomania różni się od zwykłego „dłubania w pryszczach”
- osoba traci kontrolę nad zachowaniem – nie potrafi przestać, choć widzi szkody,
- spędza przy tym dużo czasu – czasem nawet kilka godzin dziennie,
- doprowadza do ran, blizn, zakażeń i przewlekłych uszkodzeń skóry,
- czuje wstyd, lęk i silne napięcie przed epizodem oraz ulgę w jego trakcie,
- mimo obietnic „już nigdy tego nie zrobię”, wraca do tego zachowania.
Wielu pacjentów opisuje swój stan jako częściowe odłączenie od rzeczywistości. Ból schodzi na dalszy plan, liczy się jedynie obsesyjna potrzeba „wygładzenia” każdej nierówności. Dla Julii sygnałem do zatrzymania się jest dopiero krew – wtedy uznaje, że „wszystkie zanieczyszczenia wyszły”.
Takie podejście tworzy błędne koło. Rana zamienia się w strup, a ten znowu staje się „niedoskonałością”, którą trzeba usunąć. Ciało nie ma szansy się zagoić, a na skórze zostają trwałe ślady.
| Cecha | Zwykłe drapanie skóry | Dermatillomania |
|---|---|---|
| Czas trwania | kilka minut, od czasu do czasu | od kilkudziesięciu minut do kilku godzin dziennie |
| Kontrola nad zachowaniem | można się powstrzymać | silne poczucie „muszę to zrobić”, mimo chęci przerwania |
| Skutki dla skóry | pojedyncze drobne rany | liczne rany, blizny, przedłużone gojenie |
| Wpływ na życie | raczej minimalny | wstyd, unikanie ludzi, silny stres |
„Przestań się drapać” nie działa – boleśnie odczuwalna samotność
Osoby z dermatillomanią zderzają się z ogromnym niezrozumieniem otoczenia. Julia regularnie słyszy pytania o „straszny trądzik”, komentarze o pielęgnacji i proste rady w stylu: „po prostu tego nie rób”. Dla kogoś, kto widzi jedynie zaczerwienioną twarz, problem wydaje się czysto kosmetyczny.
Dla osoby z zaburzeniem każda taka uwaga jest jak cios. Zamiast wsparcia pojawia się poczucie bycia ocenianą i „obrzydliwą”. Julia opisuje silny konflikt w głowie: z jednej strony marzy o gładkiej skórze, z drugiej – sama ją niszczy i nie umie zatrzymać ręki.
Wiele osób wierzy, że to kwestia słabej woli. A tu mówimy o zaburzeniu, przy którym sama silna motywacja nie wystarcza, potrzebna jest terapia.
Nic dziwnego, że z czasem zaczęła unikać ludzi. Zrezygnowała z wyjść, ograniczała kontakty, godzinami analizowała w lustrze, jak widzą ją inni. U wielu osób dermatillomania idzie w parze z lękiem społecznym. Zewnętrzne rany doskonale widać, więc łatwiej jest zostać w domu niż tłumaczyć się po raz kolejny.
Leczenie: praca nad skórą i nad myślami
Julia przez prawie dekadę nie miała pojęcia, że istnieje nazwa dla tego, co robi. Dopiero oficjalna diagnoza u psychiatry przyniosła pewne wyjaśnienie – nie jest „dziwna”, tylko zmaga się z konkretnym zaburzeniem. To zmieniło punkt wyjścia do szukania pomocy.
Obecnie korzysta z dwóch torów wsparcia. Regularnie odwiedza dermatologa, który kontroluje stan skóry, zleca maści gojące, czasem leki doustne ograniczające stan zapalny. Równolegle pracuje z terapeutą w nurcie terapii poznawczo‑behawioralnej, specjalizującym się w zaburzeniach obsesyjno‑kompulsyjnych.
Jak wygląda terapia przy kompulsywnym drapaniu skóry
Specjalista pomaga jej krok po kroku:
- rozpoznawać sytuacje, które wywołują napięcie i chęć drapania,
- nazwać myśli, które pojawiają się tuż przed epizodem („muszę to usunąć”, „tak nie mogę wyglądać”),
- ćwiczyć zastępcze zachowania – np. ściskanie piłeczki, zakładanie rękawiczek, odejście od lustra,
- wprowadzać małe ograniczenia czasowe przy lustrach, tak aby przerwać „trans”,
- pracować nad lękiem przed „nieidealną” skórą i akceptacją jej naturalnego wyglądu.
Czasem włącza się leki wpływające na poziom neuroprzekaźników w mózgu, żeby zmniejszyć siłę natrętnych myśli i przymusu. U Julii udało się ograniczyć intensywność niektórych epizodów, ale nadal spędza na pielęgnacji po kilka godzin dziennie. Sama podkreśla, że zmiana sposobu, w jaki jej mózg postrzega skórę, to maraton, nie sprint.
W leczeniu dermatillomanii nie chodzi tylko o „nie drap się”, ale o przebudowanie całego łańcucha: stres – myśl – napięcie – zachowanie – ulga.
Głos z TikToka, który przerwał ciszę
Po latach ukrywania się Julia postanowiła zrobić coś zupełnie odwrotnego. Zaczęła nagrywać filmiki na TikToku, w których pokazuje swoją wieczorną rutynę, mówi o rzutach choroby, o wstydzie, o niespodziewanych komentarzach obcych osób.
Nagrania szybko stały się viralowe. Pod postami pojawiły się tysiące komentarzy. Mnóstwo internautów pisało, że robią dokładnie to samo – drapią ramiona przed snem, nie mogą przestać dłubać przy skórze głowy czy pleców, czują wstręt do siebie, ale milczą ze strachu przed oceną.
Dla tych osób zobaczenie kogoś, kto mówi o tym otwarcie, bywa przełomowe. Zamiast „jestem jedyna/jedyny” pojawia się wrażenie wspólnoty. Julia staje się nieformalną rzeczniczką całej grupy, która do tej pory tkwiła w ciszy.
Jej przekaz sprowadza się do kilku prostych zdań: nie jesteś sam, twoje zachowanie ma nazwę, z tym da się pracować. I że człowiek to coś więcej niż blizny na policzkach czy ramionach.
Po czym poznać, że problem może dotyczyć ciebie
Wiele osób macha ręką na swoje zachowania przy skórze, tłumacząc je stresem czy „nerwami”. Są jednak sygnały, które powinny zapalić w głowie czerwoną lampkę:
- regularnie spędzasz przed lustrem dużo więcej czasu, niż planowałeś,
- na skórze pojawiają się rany i strupki wyłącznie w miejscach, do których sięgasz ręką,
- czujesz silne napięcie, dopóki nie „ruszysz” jakiejś krostki czy nierówności,
- próbowałeś sam przestać i nie wychodzi, mimo dużej motywacji,
- zaczynasz zakrywać ciało ubraniami lub makijażem, rezygnujesz z wyjść, bo wstydzisz się śladów.
Jeśli te opisy brzmią znajomo, warto porozmawiać przynajmniej z lekarzem rodzinnym lub psychiatrą. Wczesne rozpoznanie oszczędza lat samobiczowania się i przypadkowych, często nieskutecznych prób samodzielnego „odwyku od drapania”.
Dlaczego mówienie o tym zaburzeniu ma taki sens
Dermatillomania leży na przecięciu dermatologii i psychiatrii, więc łatwo „gubi się” między specjalizacjami. Dermatolog widzi rany, ale nie zawsze ma czas pytać o zachowania kompulsywne. Psychiatra słyszy o lęku, a pacjent wstydzi się wspomnieć, że sam niszczy swoją skórę.
Historie takie jak ta pokazują, że potrzebne jest inne spojrzenie: mniej oceniające, bardziej ciekawiące. Zamiast pytania „dlaczego sobie to robisz?”, bardziej pomocne jest: „co czujesz tuż przed tym, gdy zaczynasz?”. Ta drobna zmiana otwiera drogę do rozmowy o emocjach, a nie o winie.
Dodatkowo warto pamiętać, że kompulsywne drapanie rzadko działa w izolacji. Idzie w parze z niską samooceną, perfekcjonizmem, lękiem przed odrzuceniem. Praca nad tymi obszarami nie tylko zmniejsza sam przymus drapania, ale też wpływa na całe funkcjonowanie – od relacji, po pracę czy naukę.
Rozpoznanie siebie w opisach Julii bywa bolesne, ale może stać się pierwszym krokiem do realnej pomocy. Psychoedukacja, terapia i sensowne wsparcie otoczenia nie „naprawią” czyjejś skóry z dnia na dzień, ale pomagają odzyskać coś cenniejszego: poczucie, że nie jest się zawstydzającym wyjątkiem, tylko osobą z konkretnym, możliwym do leczenia zaburzeniem.