Nowe terapie, sztuczna inteligencja i stare zagrożenia: co dziś naprawdę zmienia medycynę
Chapo: Medycyna pędzi do przodu jak nigdy, a jednocześnie potyka się o dawne problemy – od braku dostępu do leczenia po uzależnienia.
Najważniejsze informacje:
- Postęp w medycynie często zderza się z barierami systemowymi, takimi jak wysokie koszty terapii i brak dostępności specjalistów.
- Leki oparte na analogach GLP-1, stosowane w leczeniu otyłości, mogą mieć korzystny wpływ na ograniczanie uzależnień od substancji psychoaktywnych.
- Implanty mózgowe otwierają nowe możliwości dla pacjentów ze znacznym paraliżem, pozwalając na sterowanie egzoszkieletami.
- Wczesna diagnostyka genetyczna i badania przesiewowe noworodków są kluczowe w skutecznym leczeniu chorób rzadkich.
- Sztuczna inteligencja znajduje coraz szersze zastosowanie w diagnostyce medycznej, wspomagając pracę lekarzy.
- Mimo rozwoju zaawansowanych technologii, podstawowe elementy zdrowego stylu życia pozostają fundamentem długowieczności i jakości życia.
Na styku przełomowych technologii, cichej rewolucji w genetyce i coraz większej presji na systemy ochrony zdrowia rodzi się nowy krajobraz medycyny. Pełen nadziei, ale też znaków ostrzegawczych, których nie da się już zignorować.
Śmiertelność dzieci na świecie: postęp zwalnia w najgorszym momencie
Najnowszy raport ONZ pokazuje, że mimo ogromnych inwestycji w profilaktykę i szczepienia, w 2024 roku na świecie zmarło prawie 5 milionów dzieci. To sygnał, że dotychczasowa poprawa w ograniczaniu zgonów najmłodszych zaczyna hamować.
Eksperci ONZ przypominają, że inwestycje w zdrowie dzieci należą do najbardziej opłacalnych działań rozwojowych, a mimo to wiele państw nie wykorzystuje w pełni dostępnych narzędzi.
Największe wyzwania dotyczą wciąż tych samych obszarów: infekcji, powikłań okołoporodowych i chorób, którym można zapobiec prostymi interwencjami – dostępem do czystej wody, szczepień czy podstawowej opieki neonatologicznej. W Polsce liczby wyglądają znacznie lepiej, ale globalne trendy przekładają się choćby na migracje czy nowe zagrożenia epidemiologiczne.
Leki na otyłość a uzależnienia: zaskakujący efekt uboczny?
Preparaty przeciw otyłości oparte na analogach GLP‑1, takie jak znany już Wegovy, zaczynają zmieniać nie tylko leczenie nadwagi. Coraz więcej danych sugeruje, że mogą one ograniczać głód nikotynowy, a także chęć sięgania po alkohol, konopie czy opioidy.
Naukowcy zwracają uwagę, że te leki działają w mózgu na ośrodek nagrody, który odpowiada zarówno za apetyt, jak i za odczuwanie przyjemności z używek. Badania są jeszcze w toku, ale pojawiają się pierwsze analizy, w których osoby przyjmujące GLP‑1 rzadziej sięgają po papierosy czy inne substancje psychoaktywne.
- mniejsza liczba wypalanych papierosów u palaczy przyjmujących lek;
- spadek epizodów „ciągów” alkoholowych;
- mniej nawrotów u części osób uzależnionych od opioidów.
Dla systemów ochrony zdrowia na całym świecie, także w Polsce, oznaczałoby to potencjalnie potężne narzędzie w walce z nałogami. Pytanie brzmi: czy korzyści długoterminowe zrównoważą koszty i działania niepożądane tych kuracji.
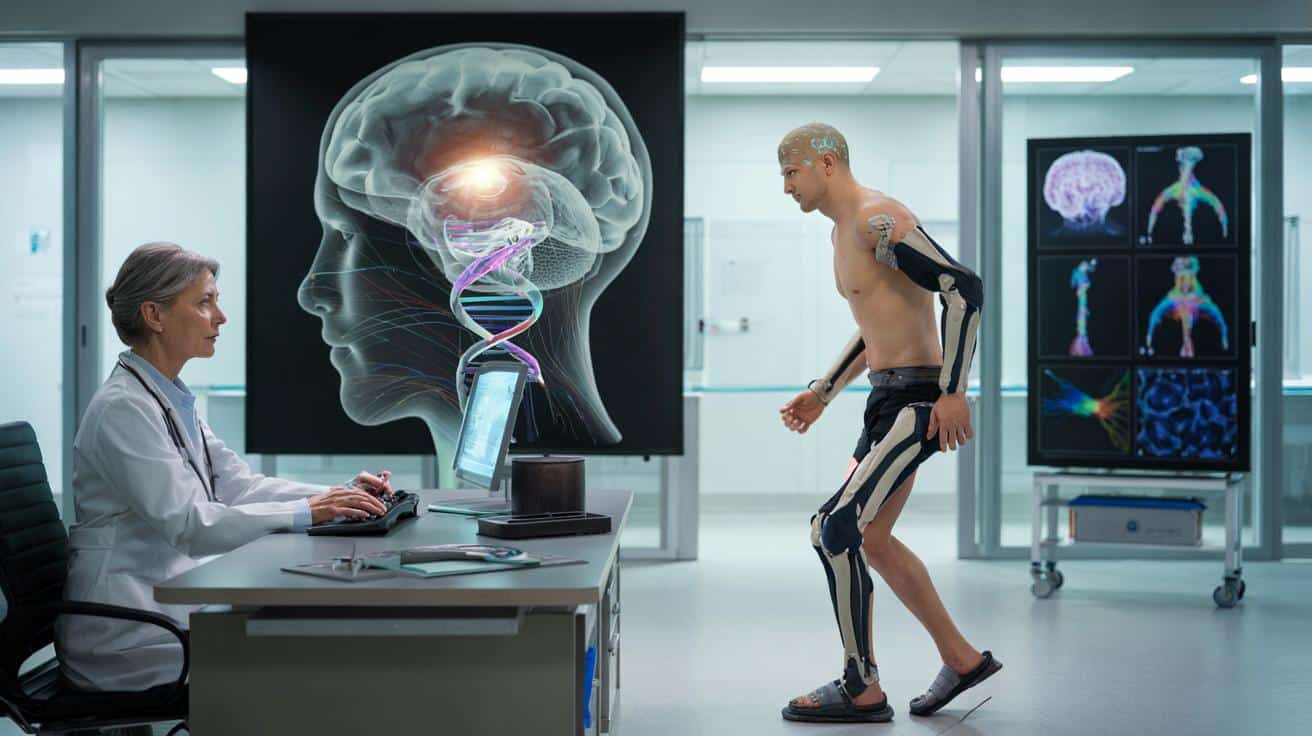
Mózg podłączony do maszyny: implanty przeciw paraliżowi
Chińskie władze jako pierwsze dopuściły do obrotu wszczepialny implant mózgowy, który pozwala osobom sparaliżowanym sterować egzoszkieletem. To klasyczna interfejs mózg–maszyna: elektrody zbierają sygnały z mózgu i zamieniają je na ruch mechanicznego „szkieletu”.
Dla części pacjentów z ciężkimi uszkodzeniami rdzenia kręgowego otwiera się perspektywa powrotu do samodzielnego poruszania się – choć na razie w wysoko wyspecjalizowanych ośrodkach.
Rozwiązanie rodzi też pytania etyczne: kto będzie miał dostęp do tak kosztownych technologii, jak wygląda bezpieczeństwo takich implantów i co z danymi zbieranymi bezpośrednio z mózgu. Dyskusje, które wkrótce mogą stać się bardzo aktualne także w Europie.
Psychika na rozdrożu: cannabis, depresja i nowe biomarkery
Konopie a zdrowie psychiczne: entuzjazm wyprzedził dowody
Duża analiza badań prowadzonych od lat 80. pokazuje, że cannabis w leczeniu depresji, lęku czy stresu pourazowego wcale nie ma tak solidnych podstaw, jak sugerują niektórzy zwolennicy. Dane są rozproszone, często niskiej jakości, a efekty – co najwyżej umiarkowane.
Eksperci podkreślają, że zanim jakikolwiek kraj dopuści konopie jako oficjalny lek na zaburzenia psychiczne, musi powstać o wiele więcej rzetelnych badań. Samodzielne eksperymenty pacjentów mogą przynieść ulgę, ale mogą też maskować objawy i opóźniać skuteczne leczenie.
Biomarker lęku we krwi: krok w stronę bardziej celowanej terapii
Inny zespół badawczy opisał lipid, którego poziom we krwi prawdopodobnie wiąże się z nasileniem lęku. Jeśli wyniki się potwierdzą, lekarze zyskają konkretne narzędzie do monitorowania skuteczności leczenia i lepszego dopasowania leków.
| Co mierzymy | Po co |
|---|---|
| stężenie określonego lipidu we krwi | ocena nasilenia lęku w bardziej obiektywny sposób |
| zmiany poziomu w trakcie terapii | sprawdzenie, czy leczenie rzeczywiście działa |
Taki marker mógłby też ułatwić projektowanie nowych leków, bo pozwalałby szybko sprawdzać, czy dana cząsteczka wpływa na procesy związane z lękiem.
Genetyka i terapie zaawansowane: od rzadkich chorób po Alzheimera
Nowe podejście do ciężkiej padaczki wieku dziecięcego
Pojawiają się terapie, które nie tylko łagodzą napady, ale próbują naprawić sam mechanizm choroby. Naukowcy „podkręcają” aktywność konkretnego genu, aby skompensować jego defekt i zmniejszyć częstotliwość napadów u najmłodszych pacjentów.
To jedna z pierwszych prób leczenia choroby neurologicznej poprzez sterowanie ekspresją genu, a nie tylko blokowanie objawów farmakologicznie.
Wymaga to precyzyjnej diagnostyki genetycznej już u bardzo małych dzieci, co z kolei oznacza konieczność lepszego dostępu do badań w publicznych systemach ochrony zdrowia.
Alzheimer: nowe cele w mózgu
Francuskie zespoły badawcze donoszą o dwóch podejściach, które mogą odmienić podejście do choroby Alzheimera. Po pierwsze, zidentyfikowano mało znane komórki związane z odkładaniem się białka Tau – jednego z głównych znaków rozpoznawczych choroby. Po drugie, prowadzi się prace nad genetycznie modyfikowanymi komórkami mózgowymi, które atakują szkodliwe złogi białkowe, podobnie jak komórki CAR‑T w leczeniu białaczek.
Te strategie są na wczesnym etapie, ale pokazują zmianę myślenia: od leczenia objawów ku precyzyjnemu uderzeniu w przyczyny uszkodzenia neuronów. Dla starzejących się społeczeństw Europy – w tym Polski – może to z czasem zmienić oblicze opieki długoterminowej.
Rzadkie choroby, badania przesiewowe i terapia genowa
Historia rdzeniowego zaniku mięśni (SMA) staje się podręcznikowym przykładem, jak może wyglądać droga od identyfikacji genu, przez opracowanie terapii genowej, po wprowadzenie badania przesiewowego noworodków. W krajach, które wprowadziły wczesne testy, wiele dzieci otrzymuje leczenie zanim pojawią się trwałe objawy.
Eksperci zauważają jednak, że nie wszystkie rzadkie schorzenia mają tyle szczęścia. Brakuje finansów, laboratoriów i lekarzy przygotowanych do szybkiego rozpoznawania ultrarzadkich jednostek. W efekcie od pierwszych objawów do diagnozy mija często kilka lat – to realny problem także w Polsce.
Dostęp do leczenia: medycyna pędzi naprzód, pacjenci zostają z tyłu
Nawet najbardziej efektowne terapie niewiele znaczą, jeśli pacjenci nie mogą z nich skorzystać. We Francji aż 73 procent obywateli przyznało, że w ostatnich pięciu latach zrezygnowało z jakiejś formy opieki medycznej – z powodu kosztów, kolejek lub braku specjalisty w okolicy.
Postęp naukowy zderza się z realiami: przepełnione szpitale, brak personelu i rosnące różnice między regionami w dostępie do usług zdrowotnych.
Równocześnie rośnie popularność telekonsultacji, szczególnie wśród młodych mieszkańców dużych miast. Wizyty online ułatwiają kontakt ze specjalistą, ale budzą też lęk przed zbyt szybką „automatyzacją” medycyny i utratą bezpośrednej relacji z lekarzem.
Gdzie medycyna zmienia się na naszych oczach
Przegląd najnowszych doniesień pokazuje kilka wyraźnych kierunków. Sztuczna inteligencja coraz śmielej wchodzi do diagnostyki, zwłaszcza w obszarze autyzmu, analizy badań obrazowych czy przewidywania ryzyka chorób. Eksperci podkreślają, że AI ma pomagać lekarzom, a nie ich zastępować – algorytmy szybciej przetwarzają dane, ale odpowiedzialność za decyzje pozostaje po stronie człowieka.
Drugi trend to szybki rozwój medycyny regeneracyjnej: przeszczepy komórek macierzystych w chorobach serca i Parkinsonie, eksperymentalne „opatrunki” z komórek do naprawy kręgosłupa płodu ze spina‑bifida czy nowe techniki przeszczepiania narządów u pacjentów z cukrzycą i niewydolnością nerek.
Trzeci, mniej spektakularny, dotyczy pozornych drobiazgów – jak analiza moczu u dzieci w kierunku rzadkich chorób nerek, kilka kropel roztworu cukru łagodzących ból u noworodków podczas zabiegów czy proste programy profilaktyczne dla seniorów, ograniczające ryzyko śmiertelnych upadków. To w tych „małych” interwencjach często kryje się największy zysk zdrowotny dla całej populacji.
Co to wszystko oznacza dla zwykłego pacjenta
Rosnąca złożoność medycyny oznacza, że coraz częściej będziemy słyszeć o badaniach genetycznych, biomarkerach we krwi, algorytmach AI czy nowych implantach. Dla wielu osób brzmi to abstrakcyjnie, ale w praktyce wpływa na bardzo konkretne sprawy: czy lekarz szybciej postawi diagnozę, czy program przesiewowy wychwyci chorobę na czas, czy terapia będzie dopasowana do naszego wieku, płci i profilu genetycznego.
Z drugiej strony nie zmieniają się podstawy: jakość snu, aktywność fizyczna, dieta, unikanie używek i regularne badania profilaktyczne wciąż robią ogromną różnicę w długości i jakości życia. Nawet najbardziej zaawansowane technologie nie zastąpią prostych, codziennych wyborów – mogą je tylko uzupełnić i lepiej ukierunkować, gdy coś zaczyna się psuć.
Podsumowanie
Artykuł analizuje dynamiczny rozwój medycyny, wskazując na przełomowe technologie, takie jak implanty mózgowe, terapie genowe i wykorzystanie sztucznej inteligencji. Jednocześnie autorzy zwracają uwagę na wyzwania systemowe, takie jak nierówny dostęp do leczenia oraz rosnące znaczenie profilaktyki i zdrowego stylu życia w obliczu zaawansowanych metod terapeutycznych.



Opublikuj komentarz