zdrowie
atopowe zapalenie skóry, AZS, dermatologia, leczenie AZS, neurony Pdyn+, Nowoczesna Medycyna, stres a skóra, zdrowie
Beata Oszlewska
4 godziny temu
Naukowcy namierzyli nerwy, które zamieniają stres w zaostrzenie atopowego zapalenia skóry
Przez lata zależność między silnym napięciem emocjonalnym a swędzącą wysypką u pacjentów z AZS była traktowana jedynie jako obserwacja kliniczna bez jasnego wyjaśnienia. Najnowsze odkrycia z 2026 roku rzucają jednak zupełnie nowe światło na ten proces, wskazując konkretny 'biologiczny kabel’ łączący nasz mózg z powierzchnią ciała. Naukowcy namierzyli unikalne neurony, które pod wpływem stresu dosłownie sterują stanem zapalnym w skórze, zmieniając emocje w bolesne zaostrzenia choroby.
Najważniejsze informacje:
- Zidentyfikowano neurony Pdyn+ jako bezpośredni łącznik między układem nerwowym a stanem zapalnym skóry.
- Stres psychiczny aktywuje neurony współczulne do wydzielania białka CCL11 w tkance skórnej.
- Białko CCL11 działa jak magnes na eozynofile, których nagromadzenie wywołuje świąd, rumień i kaskadę zapalną.
- Farmakologiczne zablokowanie neuronów Pdyn+ w modelach zwierzęcych powstrzymało objawy AZS mimo ekspozycji na stres.
- Odkrycie pozwala na stworzenie nowej klasy leków 'antystresowo-skórnych’, które nie obniżają ogólnej odporności organizmu.
Do tej pory brakowało jednak wyjaśnienia, co dokładnie dzieje się między mózgiem a skórą.
Nowe badania opublikowane w prestiżowym czasopiśmie naukowym w 2026 roku wskazują pierwszy raz konkretny typ neuronów, które przenoszą sygnał „stres” prosto do skóry i uruchamiają stan zapalny. Dla osób z atopowym zapaleniem skóry może to oznaczać zupełnie inne, bardziej precyzyjne leczenie niż dotychczasowe maści sterydowe czy leki tłumiące cały układ odpornościowy.
Jak stres „przemawia” do skóry przy atopowym zapaleniu
Pacjenci z AZS od dawna zauważają tę samą zależność: im więcej napięcia w pracy, domu czy szkole, tym mocniejsze swędzenie, rumień i wysypka. Lekarze to widzieli, ale przez lata brakowało biologicznego „kabla”, który łączyłby mózg z procesem zapalnym w skórze.
Zespół badaczy zajmujących się neurobiologią skóry przeanalizował próbki skóry i krwi 51 osób z przewlekłym atopowym zapaleniem. U osób, które zgłaszały wysoki poziom napięcia, w skórze pojawiało się wyraźnie więcej eozynofili – komórek odpornościowych znanych z udziału w reakcjach alergicznych i zaostrzeniach AZS.
Badania pokazują, że stres nie jest „tylko w głowie”. Konkretne neurony w skórze przekładają emocje na realne zapalenie i swędzenie.
Eozynofile, gdy gromadzą się w dużej liczbie, nasilają stan zapalny, podrażnienie i świąd. Naukowcy zaczęli więc szukać sygnału, który przyciąga te komórki do skóry właśnie w sytuacjach stresowych.
Układ współczulny w centrum uwagi
Kluczem okazał się fragment autonomicznego układu nerwowego, odpowiedzialny m.in. za reakcję „walcz albo uciekaj”. Chodzi o tak zwane neurony współczulne, które unerwiają bezpośrednio skórę.
W modelu zwierzęcym, u myszy poddanych silnemu stresowi, w skórze znajdowano aż cztery razy więcej eozynofili niż u zwierząt spokojnych. To mocna przesłanka, że reakcja stresowa nie kończy się w mózgu – rozlewa się aż do najbardziej zewnętrznej warstwy organizmu.
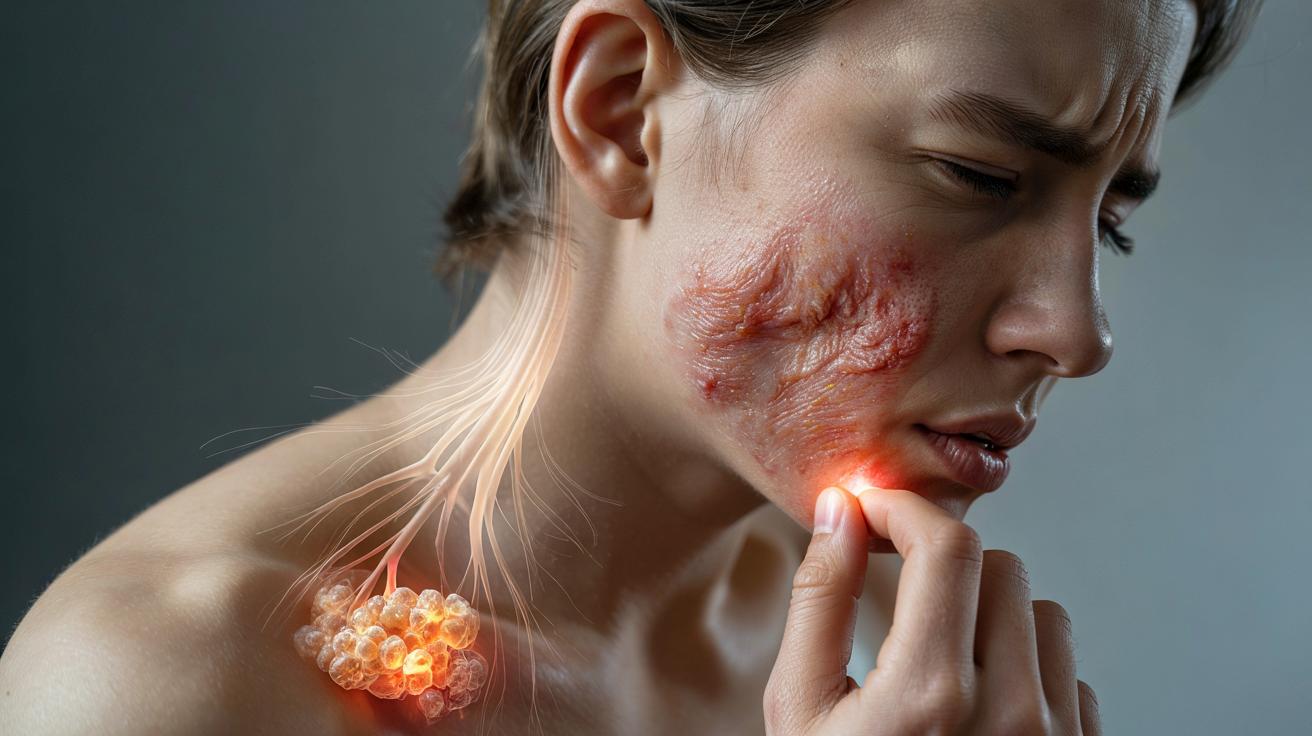
Neurony Pdyn+ i białko CCL11 – palec na spuście zapalenia
W kolejnej części badań badacze wyizolowali szczególny podtyp komórek nerwowych, nazwany neuronami Pdyn+. To właśnie one odbierają sygnały stresowe z ośrodkowego układu nerwowego i wysyłają dalej chemiczny komunikat do skóry.
Jak to działa w praktyce? Neurony Pdyn+ uwalniają białko CCL11 – rodzaj chemicznego „ogniska zwołującego”, na które reagują eozynofile. Przyciągnięte do miejsca, gdzie białka CCL11 jest najwięcej, zaczynają się gromadzić w skórze i wywołują kaskadę stanu zapalnego.
- stres psychiczny aktywuje neurony Pdyn+ w układzie współczulnym,
- neurony Pdyn+ uwalniają białko CCL11 w rejonie skóry,
- CCL11 ściąga eozynofile niczym magnes,
- nagromadzone eozynofile wzmacniają stan zapalny i świąd.
Nowy model AZS pokazuje ciągłość: emocja → aktywacja określonych neuronów → wydzielanie CCL11 → napływ eozynofili → zaostrzenie zmian skórnych.
Taki mechanizm tłumaczy, czemu u części pacjentów każda sesja egzaminacyjna, trudna rozmowa w pracy czy rodzinny konflikt kończą się nową falą zmian skórnych, mimo że nie zmienili ani diety, ani kosmetyków.
Co się stanie, gdy zablokować te neurony
Naukowcy sprawdzili też, czy da się przerwać ten łańcuch zdarzeń. W doświadczeniach na myszach farmakologiczne zablokowanie neuronów Pdyn+ powstrzymywało stres przed nasileniem objawów skórnych. Zwierzęta dalej odczuwały napięcie, ale liczba eozynofili w skórze już nie rosła, a zmiany nie ulegały takiemu zaognieniu.
Gdy z kolei badacze sztucznie pobudzali te neurony za pomocą optogenetyki, czyli precyzyjnej stymulacji światłem, stan skóry gwałtownie się pogarszał. Liczba eozynofili rosła ponad dwukrotnie, nawet bez klasycznych bodźców stresowych z otoczenia.
| Sytuacja | Aktywność neuronów Pdyn+ | Skutek w skórze |
|---|---|---|
| Silny stres | Wzrost | Więcej eozynofili, zaostrzenie AZS |
| Farmakologiczne zablokowanie | Spadek | Brak nasilenia zmian mimo stresu |
| Sztuczna stymulacja światłem | Bardzo wysoka | Gwałtowny napływ eozynofili, silny stan zapalny |
To silny argument, że neurony Pdyn+ nie są jedynie biernymi „świadkami” reakcji stresowej, ale pełnią rolę aktywatora zaostrzeń skórnych.
Szansa na bardziej precyzyjne leczenie AZS
Dotychczasowa terapia atopowego zapalenia skóry polega najczęściej na nawilżaniu, ograniczaniu alergenów oraz lekach działających bardzo szeroko – od maści sterydowych po nowoczesne preparaty biologiczne modulujące cały układ odpornościowy. Skuteczność bywa dobra, ale ryzyko działań niepożądanych rośnie, im mocniej „przygaszamy” odporność.
Opisany mechanizm otwiera drogę do innego podejścia: zamiast tłumić cały układ immunologiczny, można by uderzyć w newralgiczny punkt, czyli neurony Pdyn+ albo białko CCL11.
Celowanie w wybrane neurony lub pojedynczą cząsteczkę zapalną daje szansę na terapię, która rzadziej osłabi ogólną odporność, a mocniej trafi w objawy pojawiające się ze stresu.
Potencjalne strategie, nad którymi mogą pracować zespoły badawcze, to m.in.:
- leki blokujące receptory dla CCL11 w skórze,
- preparaty zmniejszające pobudliwość neuronów współczulnych w określonych obszarach,
- metody czasowego wyciszania działania neuronów Pdyn+ bez wpływu na inne funkcje organizmu.
Od myszy do człowieka – co jeszcze trzeba sprawdzić
Na razie opisany mechanizm w pełni potwierdzono na modelach zwierzęcych. U ludzi pierwsze dane z biopsji skóry i badań krwi mocno wskazują na podobny proces, ale lekarze podkreślają, że konieczne są większe, dobrze zaplanowane badania kliniczne.
Dermatolodzy zwracają uwagę, że człowiek żyje w o wiele bardziej złożonym środowisku niż zwierzę w laboratorium. Na skórę działają równocześnie alergeny, infekcje, hormony, dieta, zanieczyszczenie powietrza i cała masa codziennych bodźców. Naukowcy muszą więc sprawdzić, czy blokowanie jednego szlaku – neuronów Pdyn+ i CCL11 – wystarczy, by realnie zmniejszyć liczbę i siłę zaostrzeń u pacjentów.
Co ta wiedza zmienia dla osób z AZS już teraz
Choć nowych leków jeszcze nie ma, sama świadomość, że stres wpływa na skórę poprzez konkretny układ nerwowy, może ułatwić rozmowę pacjenta z lekarzem. To nie jest „reakcja na tle nerwowym” w potocznym, bagatelizującym znaczeniu, ale realny proces biologiczny. Włączenie technik redukcji napięcia – od regularnego snu po trening uważności czy psychoterapię – zyskuje mocniejszy argument naukowy.
Dla części chorych może to być także przełamanie poczucia winy. Jeśli każda stresująca sytuacja kończy się wysypką, łatwo obwiniać się o brak „silnej psychiki”. Tymczasem badania pokazują, że chodzi o bardzo konkretną wrażliwość nerwów w skórze, na którą można będzie w przyszłości wpływać farmakologicznie.
Stres, skóra i inne choroby zapalne
Opisany mechanizm może mieć znaczenie nie tylko w atopowym zapaleniu. Wiele innych chorób, takich jak łuszczyca, pokrzywka przewlekła czy trądzik różowaty, także nasila się w okresach napięcia emocjonalnego. Jeśli podobne typy neuronów uczestniczą w tych procesach, lista potencjalnych zastosowań nowych terapii znacząco się wydłuży.
Przy okazji warto wyjaśnić, że eozynofile nie są „złymi” komórkami z definicji. Biorą udział w obronie przed pasożytami i innymi zagrożeniami. Problem zaczyna się tam, gdzie ich ilość w jednym miejscu rośnie za bardzo pod wpływem sygnału chemicznego. Precyzyjne hamowanie ich ściągania do skóry może więc okazać się bezpieczniejsze niż całkowite wyciszanie ich aktywności w całym organizmie.
Jeśli kolejne badania potwierdzą wyniki u ludzi, w gabinetach dermatologicznych może pojawić się zupełnie nowa kategoria leków: nie tylko przeciwzapalnych, ale wręcz „antystresowo-skórnych”, zaprojektowanych specjalnie z myślą o przecięciu mostu między stresem a zaostrzeniem zmian skórnych. Dla osób żyjących z atopowym zapaleniem, często od dzieciństwa, byłby to ważny krok w kierunku spokojniejszego, mniej swędzącego życia.
Najczęściej zadawane pytania
Jak dokładnie stres wpływa na stan skóry przy AZS?
Stres aktywuje specyficzne neurony Pdyn+ w układzie współczulnym, które uwalniają białko CCL11. To białko ściąga do skóry eozynofile, które odpowiadają za stan zapalny i silny świąd.
Czym są neurony Pdyn+?
To nowo odkryty podtyp komórek nerwowych, które pełnią rolę przekaźnika sygnałów stresowych z mózgu bezpośrednio do tkanek skóry, wyzwalając reakcje alergiczne.
Czy istnieją już leki blokujące ten mechanizm u ludzi?
Obecnie mechanizm potwierdzono w modelach zwierzęcych i wstępnych biopsjach u ludzi. Trwają prace nad terapiami celowanymi, które mogłyby blokować neurony Pdyn+ lub białko CCL11.
Czy techniki relaksacyjne mogą realnie pomóc w leczeniu AZS?
Tak, ponieważ badania udowodniły biologiczne połączenie między psychiką a skórą, redukcja stresu (np. medytacja, psychoterapia) zyskuje silne naukowe uzasadnienie jako wsparcie terapii.
Wnioski
Zidentyfikowanie neuronów Pdyn+ to przełom, który zdejmuje z pacjentów ciężar poczucia winy za 'słabą psychikę’ i zamienia go w konkretny cel medyczny. Choć na nowe leki 'antystresowe’ musimy jeszcze poczekać, już teraz warto traktować higienę psychiczną jako pełnoprawny element leczenia dermatologicznego. Pamiętaj, że Twoja skóra reaguje na stres w sposób biologicznie zaprogramowany, dlatego dbanie o spokój to nie luksus, a realna pomoc dla Twojego organizmu.
Podsumowanie
Badacze zidentyfikowali konkretny typ neuronów współczulnych Pdyn+, które pod wpływem stresu uwalniają białko CCL11, przyciągając eozynofile do skóry. To odkrycie wyjaśnia biologiczny mechanizm zaostrzeń atopowego zapalenia skóry i otwiera drogę do nowych, precyzyjnych terapii celowanych.