Naukowcy mają nową teorię Alzheimera: cicha walka białek w mózgu
Badacze z Uniwersytetu Kalifornijskiego w Riverside proponują świeże spojrzenie na mechanizm tej choroby. Zamiast skupiać się wyłącznie na złogach białkowych, przenoszą uwagę do wnętrza neuronu, gdzie – jak sugerują – trwa nieustanna walka o kontrolę nad kluczowym systemem transportowym komórki.
Nowe spojrzenie na przyczyny Alzheimera
Przez dziesięciolecia dominowała tzw. hipoteza amyloidowa. Uważała, że głównym winowajcą Alzheimera są zewnątrzkomórkowe płytki zbudowane z białka beta-amyloidu. Na tej podstawie powstały setki leków mających usuwać te złogi. Wyniki były rozczarowujące: większość terapii nie zatrzymywała postępu choroby.
Eksperyment przeprowadzony w Kalifornii podważa prostą wersję tej hipotezy. Naukowcy skupili się na dwóch kluczowych białkach: beta-amyloidzie i białku tau. Zamiast traktować je osobno, zapytali, co dzieje się, gdy oba działają w tej samej komórce i „sięgają po te same narzędzia” neuronu.
Nowa koncepcja sugeruje, że Alzheimer może wynikać z zaburzonej równowagi i bezpośredniej konkurencji między beta-amyloidem a białkiem tau, a nie tylko z nagromadzenia płytek w mózgu.
Autostrady w neuronie: rola mikrotubul
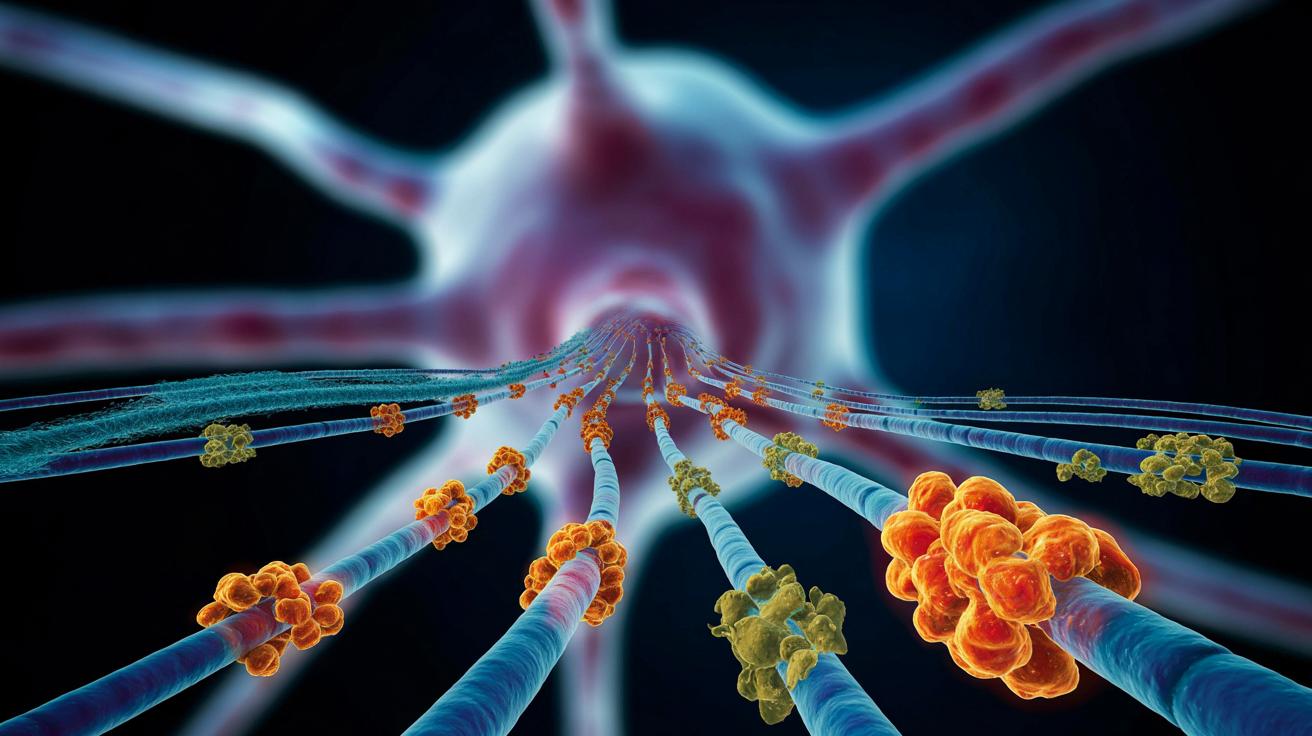
W centrum tej teorii stoją mikrotubule – cienkie, rurkowate struktury tworzące wewnętrzny „szkielet” neuronu. Dla komórki nerwowej to coś w rodzaju sieci autostrad, po których transportowane są składniki odżywcze, białka, pęcherzyki z neuroprzekaźnikami.
Białko tau pełni w tym systemie kluczową funkcję. Przyczepia się do mikrotubul i je stabilizuje, dzięki czemu „drogi” pozostają proste i drożne. Sprawny transport oznacza, że neuron może prawidłowo się komunikować i dłużej przeżyć.
Zespół z Riverside przyjrzał się fragmentom tau, które wiążą się z mikrotubulami. Okazało się, że pod względem rozmiaru i kształtu mocno przypominają fragmenty beta-amyloidu. To podobieństwo stało się punktem wyjścia do dalszych doświadczeń.
Beta-amyloid wchodzi na cudzy teren
Aby sprawdzić, czy beta-amyloid także może przyłączać się do mikrotubul, badacze użyli znaczników fluorescencyjnych. To technika, która pozwala obserwować białka niczym świecące punkty pod mikroskopem.
Wynik był jednoznaczny: beta-amyloid faktycznie wiąże się z mikrotublami. Co więcej, robi to z podobną siłą jak tau. Z perspektywy neuronu oznacza to jedno – nagromadzenie beta-amyloidu zaczyna wypierać tau z miejsc, w których normalnie powinno ono działać.
Gdy beta-amyloidu jest za dużo, może dosłownie „zabierać miejsce” białku tau na mikrotubulach, rozregulowując system transportowy komórki.
Rozchwiany transport wewnątrz neuronu to prosta droga do zaburzeń komunikacji między komórkami, ich osłabienia i w końcu obumierania – czyli tego, co obserwujemy w mózgu osoby chorej na Alzheimera.
Dlaczego wcześniejsze terapie tak często zawodziły
Przez lata wiele zespołów badawczych koncentrowało się niemal wyłącznie na jednym białku – albo beta-amyloidzie, albo tau. Leki miały albo usuwać amyloid, albo hamować patologiczne skupiska tau. Nowa hipoteza pokazuje, że to zbyt wąskie podejście.
W praktyce lekarze widzą, że u pacjentów z Alzheimerem występują zarówno złogi beta-amyloidu, jak i splątane włókna tau. Diagnoza kliniczna zwykle zakłada obecność obu tych cech. Mimo to wiele badań ignorowało interakcje między nimi.
Jeśli beta-amyloid i tau korzystają z tych samych mikrotubul i ze sobą konkurują, skupienie się tylko na jednym z nich może z zasady nie wystarczyć do zatrzymania choroby.
Nowy model tłumaczy też pewną zagadkę. Płytki amyloidowe znajdują się głównie na zewnątrz komórek, a patologiczne zmiany tau – wewnątrz neuronu. Trudno było wyjaśnić, w jaki sposób zewnętrzne złogi miałyby bezpośrednio „psuć” tau. Jeśli kluczowe jest to, co dzieje się z beta-amyloidem w środku komórki i na mikrotubulach, układanka zaczyna się składać.
Starzenie się mózgu i osłabione „sprzątanie” komórek
Badacze wskazują na jeszcze jeden element układanki – wiek. Z biegiem lat komórki coraz gorzej radzą sobie z usuwaniem zbędnych lub uszkodzonych białek. Za „sprzątanie” odpowiada między innymi autofagia, czyli wewnętrzny system recyklingu.
U młodej, zdrowej osoby autofagia skutecznie pozbywa się nadmiaru białek, w tym beta-amyloidu. Z czasem ten proces słabnie. Nieuprzątnięty beta-amyloid zaczyna się kumulować, również wewnątrz neuronów, i coraz intensywniej rywalizuje z tau o dostęp do mikrotubul.
- spadek wydajności autofagii → gorsze usuwanie beta-amyloidu
- więcej beta-amyloidu w neuronie → większa konkurencja z tau
- zaburzone mikrotubule → uszkodzony transport komórkowy
- uszkodzony transport → osłabienie i śmierć neuronów
Tak powstaje błędne koło. Im gorzej funkcjonuje „sprzątanie” komórki, tym więcej beta-amyloidu pozostaje w obiegu, a to jeszcze bardziej rozregulowuje pracę neuronu.
Lit, mikrotubule i nowe kierunki leczenia
Ciekawym tropem są dane z badań nad litem – pierwiastkiem od lat stosowanym w psychiatrii, m.in. w leczeniu choroby afektywnej dwubiegunowej. Analizy populacyjne sugerują, że osoby przyjmujące niewielkie dawki litu mogą rzadziej zapadać na Alzheimera.
Inne prace pokazały, że lit stabilizuje mikrotubule. W zestawieniu z nową hipotezą daje to intrygujący obraz: lek, który wzmacnia „autostrady” w neuronach, może zmniejszać ryzyko choroby kojarzonej z ich rozpadem.
| Czynnik | Potencjalny wpływ na Alzheimera |
|---|---|
| Usuwanie beta-amyloidu | Zmniejsza presję konkurencyjną na białko tau |
| Wzmacnianie mikrotubul | Utrzymuje prawidłowy transport w neuronie mimo stresu białkowego |
| Poprawa autofagii | Lepsze „sprzątanie” uszkodzonych białek, mniejsza kumulacja toksycznych form |
| Regulacja tau | Ogranicza patologiczne agregaty i przemieszczanie się tau w niepożądane miejsca |
Z tej perspektywy przyszłe terapie mogą skupić się mniej na samym „odkurzaniu” płytek, a bardziej na ochronie infrastruktury neuronu i przywracaniu równowagi między kluczowymi białkami.
Co może z tego wyniknąć dla pacjentów
Jeśli kolejne badania potwierdzą tę koncepcję, naukowcy staną przed kilkoma nowymi zadaniami. Po pierwsze, będzie trzeba opracować substancje, które ograniczą zdolność beta-amyloidu do zajmowania mikrotubul, ale nie zaburzą innych procesów komórkowych.
Po drugie, dużą szansą wydaje się pobudzanie autofagii. Już teraz trwają prace nad lekami i interwencjami dietetycznymi, które usprawniają wewnętrzny recykling komórek. Być może część z nich okaże się przydatna także w profilaktyce chorób neurodegeneracyjnych.
Po trzecie, warto lepiej zbadać substancje podobne do litu lub działające na ten sam szlak biologiczny, lecz bez typowych działań niepożądanych tego pierwiastka. Jeśli potwierdzi się ich korzystny wpływ na mikrotubule, mogą stać się bazą nowych terapii modyfikujących przebieg Alzheimera.
Co z tego wynika dla zwykłego czytelnika
Na razie ta teoria nie zmienia codziennego leczenia pacjentów, ale pomaga lepiej rozumieć, dlaczego dotychczasowe leki dawały ograniczone efekty. Z perspektywy osoby zagrożonej chorobą ważne jest wszystko, co sprzyja sprawnemu „sprzątaniu” w komórkach – od aktywności fizycznej i snu po zdrową dietę bogatą w antyoksydanty.
Choć brzmi to ogólnie, ma mocne podstawy biologiczne: im lepiej działa autofagia i inne systemy naprawcze, tym trudniej o patologiczne nagromadzenie białek takich jak beta-amyloid. A to może zmniejszać „napięcie” w cichej rywalizacji z białkiem tau i opóźniać uszkodzenia neuronów.
Warto też mieć świadomość, że nauka coraz częściej patrzy na Alzheimera nie jak na prosty efekt jednego toksycznego czynnika, ale jako zaburzenie delikatnej równowagi w całym ekosystemie białek i struktur komórkowych. Każdy element, który pomaga utrzymać tę równowagę – od stylu życia po przyszłe leki – może realnie wpływać na to, jak długo mózg pozostanie sprawny.