Australijscy lekarze wyjęli z mózgu pacjentki 8‑centymetrowego pasożyta
<strong>Australijscy neurolodzy trafili na coś, czego nie spodziewa się żaden chirurg: w mózgu 64‑letniej kobiety ruszał się żywy organizm.
Pacjentka przez ponad rok krążyła między gabinetami lekarzy. Kaszel, gorączka, kłopoty z płucami i narządami wewnętrznymi, a potem nagłe problemy z pamięcią i myśleniem – nic się nie składało w całość. Badania nie wykazywały znanych chorób, aż do dnia operacji neurochirurgicznej, kiedy zagadka wreszcie wyszła na jaw.
Niewyjaśnione objawy, które trwały ponad rok
Historia zaczęła się w południowo‑wschodniej Australii. 64‑letnia kobieta zgłosiła się do szpitala z bólem brzucha, uporczywym kaszlem i gorączką. Obrazowanie płuc pokazało charakterystyczne „mleczne” zacienienia, typowe dla stanu zapalnego lub infekcji. Dodatkowe badania wykazały uszkodzenia wątroby i śledziony.
Specjaliści szukali bakterii, wirusów, grzybów i znanych pasożytów. Wyniki kolejnych testów nie dawały jednoznacznej odpowiedzi. Pacjentka dostawała różne terapie, a jej stan zamiast się wyjaśniać, stawał się coraz bardziej zagadkowy.
Po kilku miesiącach doszły nowe, niepokojące symptomy: zaburzenia pamięci, epizody dezorientacji, trudności w koncentracji. Dla lekarzy był to sygnał, że proces chorobowy obejmuje także układ nerwowy. Tomografia i rezonans głowy wykazały nietypową zmianę w mózgu, która z zewnątrz wyglądała jak guz lub zmiana zapalna.
Seria badań nie wykazała żadnej znanej choroby, a objawy obejmowały jednocześnie płuca, narządy jamy brzusznej i mózg – zestawienie rzadko spotykane w klasycznych infekcjach.
Szok na sali operacyjnej: żywa larwa w tkance mózgu
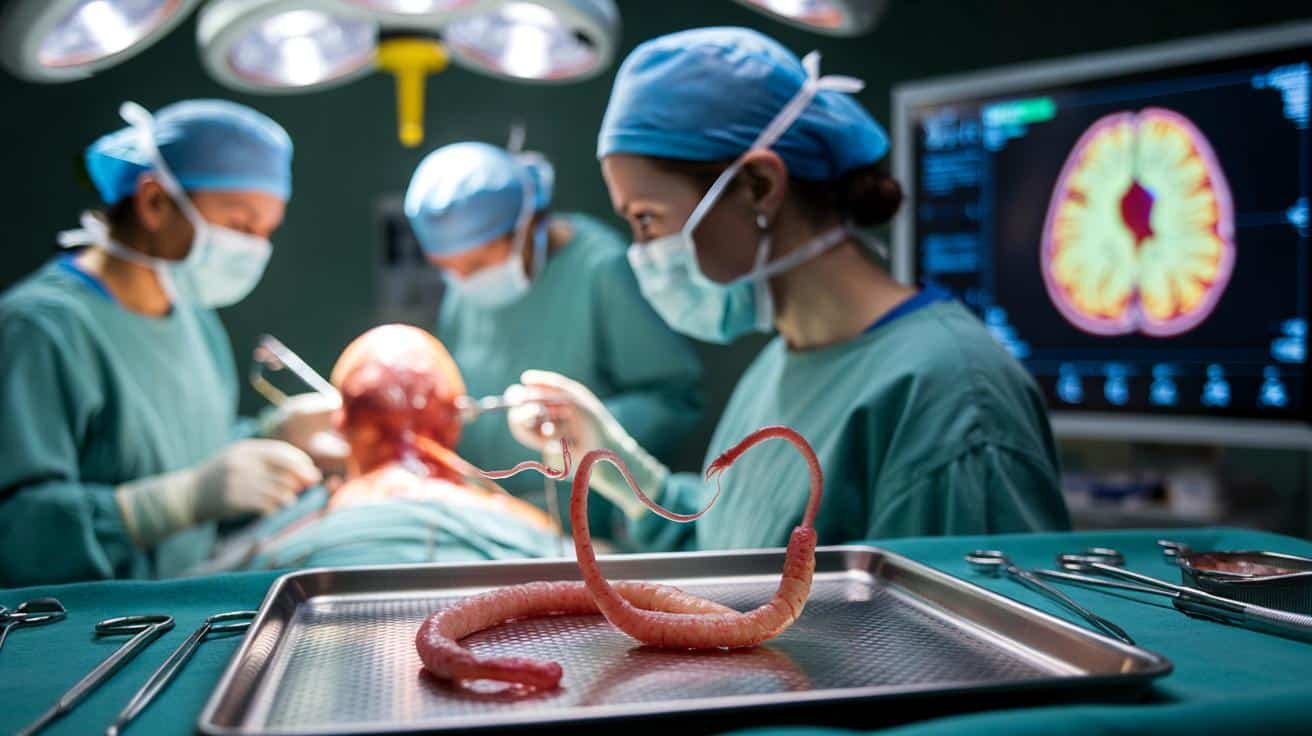
Decyzja była prosta: trzeba otworzyć czaszkę i pobrać fragment zmiany do analizy. W trakcie zabiegu neurochirurdzy zauważyli coś, czego zdecydowanie nie spodziewali się zobaczyć. W strukturze przypominającej guz znajdował się czerwony, wiotki organizm – żywy robak o długości około 8 centymetrów.
Specjaliści ostrożnie wyjęli pasożyta w całości z tkanki mózgowej. Po operacji materiał wysłano do dokładnych badań parazytologicznych. Wynik okazał się zaskakujący nawet dla doświadczonych naukowców.
Robak został zidentyfikowany jako Ophidascaris robertsi – nicień, który zwykle żyje w organizmach węży, konkretnie u pytonów występujących w Australii. Medyczne bazy danych nie zawierały wcześniej żadnego potwierdzonego przypadku zakażenia człowieka tą odmianą pasożyta. Australijska pacjentka stała się więc pierwszą znaną osobą z takim rozpoznaniem.
To pierwszy opisany przypadek, w którym typowo „wężowy” pasożyt trafił do mózgu człowieka i przeżył na tyle długo, by wywołać objawy neurologiczne.
Jak pasożyt węży mógł trafić do ludzkiego mózgu
W naturalnym środowisku cykl życiowy tego nicienia przebiega w organizmie pytona. Jaja pasożyta trafiają do otoczenia wraz z odchodami węża. Zanieczyszczają glebę, wodę i rośliny. Kiedy inne zwierzę połknie takie jaja, rozwijające się larwy przemieszczają się przez różne narządy, a gdy trafią do pytona, dojrzewają w jego układzie pokarmowym.
U człowieka ten cykl nie przebiega prawidłowo – człowiek nie jest „docelowym” żywicielem. Larwy nie osiągają formy dorosłej, ale mogą długo migrować przez tkanki, powodując stan zapalny i uszkodzenia narządów. W opisywanym przypadku ślady tego wędrówki widać było w płucach, wątrobie, śledzionie i ostatecznie w mózgu.
Kontakt z naturą, który obrócił się przeciwko pacjentce
Badacze próbowali odtworzyć drogę, jaką mógł przebyć pasożyt. Kobieta mieszkała w pobliżu terenów, gdzie często pojawiały się pytony. Zbieranie dziko rosnących roślin do celów kulinarnych było dla niej codziennością.
Specjaliści zakładają, że jaja pasożyta mogły przedostać się do organizmu wraz z niedokładnie umytymi roślinami lub innym produktem pochodzącym z zanieczyszczonej gleby. Po połknięciu larwy przebiły się przez ścianę jelita i razem z krwią wędrowały do kolejnych narządów. Po czasie jedna z nich trafiła do mózgu, gdzie zaczęła rosnąć.
- etap 1 – połknięcie jaj obecnych na roślinach lub w glebie,
- etap 2 – uwolnienie larw w przewodzie pokarmowym,
- etap 3 – migracja przez płuca i narządy jamy brzusznej,
- etap 4 – przedostanie się do mózgu i powstanie zmiany zapalnej.
Dlaczego lekarze tak długo nie mogli ustalić przyczyny
Największym problemem w tym przypadku był brak „gotowego” schematu diagnostycznego. Większość chorób pasożytniczych u ludzi jest dobrze opisana. Istnieją typowe testy krwi, metody obrazowania, a czasem wręcz charakterystyczne objawy. Tu obraz był bardzo niespecyficzny.
Połączenie objawów płucnych, uszkodzeń narządów wewnętrznych i zaburzeń funkcji mózgu rzadko wskazuje na jednego sprawcę. Co więcej, nikt wcześniej nie opisał takiego zachowania tego konkretnego pasożyta u człowieka. Lekarze poruszali się więc trochę po omacku, eliminując po kolei kolejne hipotezy – od nowotworów po choroby autoimmunologiczne.
Diagnoza okazała się możliwa dopiero w momencie, gdy chirurdzy fizycznie zobaczyli robaka w tkance mózgowej. Żaden standardowy test nie był w stanie wcześniej go wykryć.
Stan pacjentki po operacji i dalsze leczenie
Wyjęcie pasożyta było kluczowym elementem terapii, ale nie jedynym. Pacjentka otrzymała także leki przeciwpasożytnicze, które miały zniszczyć ewentualne pozostałe larwy w innych częściach ciała. Według lekarzy jej stan po zabiegu ustabilizował się, choć wymaga dalszej obserwacji neurologicznej.
Przypadek opisano w specjalistycznym czasopiśmie medycznym, aby inni lekarze na całym świecie mieli świadomość takiej możliwości. Choć sytuacja jest skrajnie rzadka, wiedza o niej może kiedyś uratować komuś życie, jeśli objawy okażą się podobne.
Rośnie ryzyko, gdy ludzie wchodzą głębiej w środowisko dzikich zwierząt
Sprawa Australijki to nie tylko ciekawostka medyczna. Naukowcy zwracają uwagę na szerszy kontekst. Coraz częściej ludzie mieszkają blisko siedlisk dzikich zwierząt, wycinają lasy, budują domy i drogi w ich naturalnym otoczeniu. Do tego dochodzi moda na zbieranie dzikich ziół, liści i grzybów.
W takich warunkach łatwiej dochodzi do tak zwanych „przeskoków” między gatunkami. Mikroorganizmy i pasożyty, które przez setki tysięcy lat krążyły tylko wśród dzikich zwierząt, dostają szansę, by spróbować zaadaptować się do człowieka. Czasami kończy się to łagodną infekcją, czasami dramatycznym przypadkiem jak ten z larwą w mózgu.
| Źródło zagrożenia | Możliwa droga zakażenia | Przykładowe działania ochronne |
|---|---|---|
| Odchody dzikich zwierząt | Zanieczyszczona gleba, rośliny, woda | Dokładne mycie rąk i żywności, unikanie picia nieprzegotowanej wody |
| Zbieranie dzikich roślin jadalnych | Połknięcie jaj pasożytów obecnych na liściach i łodygach | Staranna obróbka termiczna lub bardzo dokładne mycie |
| Bliskie sąsiedztwo siedlisk węży i innych drapieżników | Pośrednie zanieczyszczenie ogródków, pól, zbiorników wodnych | Ostrożność przy pracy w ziemi, rękawice, edukacja lokalnej społeczności |
Na co powinni uważać miłośnicy „dzikiej kuchni”
Historia z Australii nie oznacza, że trzeba zrezygnować z kontaktu z naturą. Warto jednak wprowadzić kilka rozsądnych zasad, szczególnie gdy zbieramy dzikie rośliny lub spędzamy dużo czasu w terenach odwiedzanych przez dzikie zwierzęta.
- myj dokładnie wszystkie rośliny i owoce zebrane w naturze, nawet jeśli wyglądają „czysto”,
- używaj rękawic przy pracy w wilgotnej, nieznanej glebie, szczególnie w pobliżu rzek czy zarośli,
- nie pij wody z kałuż, strumieni i jezior bez przegotowania lub filtracji,
- zwracaj uwagę na obecność dzikich zwierząt w okolicy – ich odchody mogą znajdować się dalej, niż przypuszczasz,
- w razie przewlekłych, nietypowych objawów poinformuj lekarza o częstym kontakcie z dziką przyrodą.
W medycynie coraz częściej pojawiają się sytuacje, w których znane organizmy zachowują się w nieznany dotąd sposób. Dla lekarzy to ogromne wyzwanie diagnostyczne, bo standardowe podręczniki nie przewidują tak egzotycznych scenariuszy. Z drugiej strony takie przypadki rozszerzają wiedzę i ułatwiają rozpoznawanie rzadkich chorób u kolejnych pacjentów.
Ten konkretny epizod z Australii pokazuje jeszcze jedną rzecz: czasem jedynym sposobem na dojście do prawdy pozostaje klasyczna operacja i bezpośredni ogląd zmiany w organizmie. Za plamą w obrazie rezonansu może kryć się guz, ropień, ale również żywy, wijący się pasożyt, który postanowił wybrać sobie bardzo nietypowego żywiciela.


Opublikuj komentarz